Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Современное состояние нейромиографии
Электромиография изучает электрические потенциалы мышц при естественной и вызванной стимуляции. Нейромиография (НМИ, ЭНМИ - электронейромиография) дополнительно изучает прохождение импульсов по нейронам периферической нервной системы и эффективность передачи возбуждения от нейронов на мышцу. Исторически миография возникла первой, но сегодняэто единая система обследования. Врач просматривает полный путь управления действиями: раздражение, афферентный поток информации в ЦНС- центральную нервную систему, обратные (эфферентные) сигналы управления действиями по мотонейронам(см рис 5.1.1). Измеряются состояние и скорости проведения импульсов возбуждения (СПИ), эффективность передачи возбуждения в переключающих ядрах высшей нервной системы, эффективность передачи возбуждения нейрон - мышца, состояние мышц. Н. Бакст в Петербурге в 1860г, и Г. Гельмгольц в Берлине в 1867 г. измерили скорость распространения возбуждения по нервному стволу: получили 31 и 61 м/с (Современные измерения дают значения от 30 до 120 м/с). Этим было доказано,
что распространение возбуждения не связано с электронной проводимостью сигналов. С 1909 г в исследованиях начали использовать струнный гальванометр, но только с 1948 описана клиническая методика измерения скорости проведения импульсов (СПИ) с применением неинвазивных (поверхностных, накожных) электродов. Именно усовершенствование аппаратуры, позволившее широко использовать неинвазивные электроды, привело к массовому распространению ЭНМГ. В нашей стране это семидесятые годы прошлого столетия. Важной особенностью ЭНМИ является обширность поля измерений при нарушении двигательных реакций, большое количество групп скелетных мышц, множественность точек обследования: врач невропатолог прекрасно ориентируется в массе мышц и проводящих нервных путей. Инженер - разработчик приборов должен иметь уверенное представление о главных методиках обследования и происходящих процессах. Общая структура управления нашими действиями и движениями включает Центральную нервную систему (ЦНС) и периферическую НС, см рис 5.1.1а,б. Центральная НС состоит из головного и спинного мозга. Спинной мозг имеет 31 пару ответвлений - веерно расходящихся нервов, образующих периферическую нервную систему. (Позвоночник имеет 33 косточки, нижние 9 образуют крестец и копчик, верхние 24 непосредственно гибкий позвоночник. Шейные (7)- верхний шейный позвонок называется атлантом, грудные (12) и поясничные позвонки (5).
Система периферических нервов очень развита. Она охватывает 1) афферентные (несущие информацию в ЦНС) нервы - это сенсорно болевые и кинестетические (положение суставов, напряженность мышц) и 2) эфферентные (моторно двигательные нейроны несущие информацию из ЦНС к мышцам). Нормально раздражения контролируются головным мозгом. Однако реакция на сильные раздражения формируются без участия головного мозга замыканием пути сенсорных и мотонейронов непосредственно в переключающих ядрах спинного мозга. 5.1.2. Электрические сигналы нервной клетки и нервного волокна На
Проводящие нейроны (см рис 5.1.3). (нервные фибры, аксоны, волокна) собраны в нервные пучки, жгуты, которые покрыты общей внешней оболочкой и образуют собственно нерв. Большинство нервных волокон покрыто миелиновой оболочкой (клетки Швамбраня), которая чередуется с открытыми участками: перехватами Ранвье. Диаметр нервных волокон от 1 - 2 мкм до 10мкм. Расстояние между перехватами Ранвье от 0.1 до 1-2 мм в длину. Миелин имеет очень высокое сопротивление и только перехваты Ранвье доступны ионообменным электрическим процессам. Время проведения нервного импульса между двумя перехватами Ранвье равно 0.07мс и не зависит от длины миелинезированного участка. Так же постоянно отношение длинны участка к диаметру миелинезированной оболочки (длина составляет 100 диаметров волокна). Из сказанного следует, что скорость проведения (СПИ) пропорциональна диаметру волокна. В среднем скорость равна V=6D (m/c. D-диаметр волокна в мкм) т.е. от 6 до 60 м/с. Так миелиновое покрытие увеличивает скорость проведения нервного возбуждения.
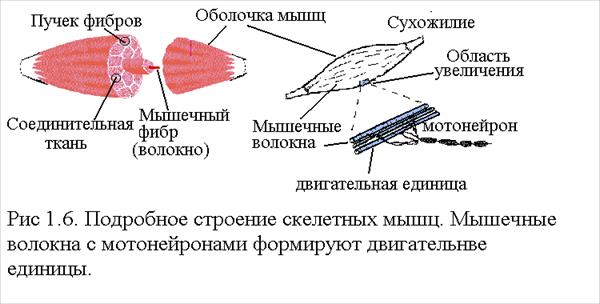
5.1.3. Строение скелетной мышцы (рис 5.1.4) Скелетные мышцы прикреплены сухожилиями к костям и представляют из себя веретенообразные формирования длинных нитевидных пучков волокон. Каждый пучек включает большое число мышечных волокон. Мышечное волокно- основная единица, она представляет отдельную клетку. Волокно покрыто мембраной и тонким чехлом из соединительной ткани. Каждое мышечное волокно само состоит из большого числа миофибрилл, соединенных встык. Миофибриллы под микроскопом имеют вид чередующихся светлых и темных полос, поэтому скелетные мышцы называются поперечно полосатыми. Миофибриллы состоят из сократительных белков - миозина (толстая нить), актина (тонкая нить), обьединенных в “саркомеры”. Актин втягивается между нитями миозина, в результате длина саркомера при деполяризации изменяется от 3 до 1 мкм, обеспечивая сокращение мышц и усилие. Длина мышечных волокон достигает длины самой мышцы. Диаметр в пределах 10- 100 мкм. Число мышечных волокон у человека не меняется в течении жизни, начиная от 6 месячного возраста. Меняется только толщина мышечных волокон, которая увеличивается с возрастом примерно в 6 раз. Точно так же и число кровеснабжающих капилляров неизменно в мышце, однако при отсутствии физической нагрузки большая часть капилляров сомкнута и не участвует в кровоснабжении. Мышцы активизируются окончаниями нервных волокон. Окончания одного нерва ветвятся, каждая веточка контактирует с одним мышечным волокном. Таким образом один нерв (мотонейрон, аксон) активизирует ряд мышечных волокон, образующих одну двигательную единицу (ДЕ. Рис 5.1.4). Число волокон в двига
тельной единице от 10-20 (в мелких мышцах - веки, глаз), до 200 в крупных и до 2000 в обширных (например, обеспечивающих вертикальное хождение). Малые двигательные единицы обеспечивают тонкую градацию усилий. Мышечные волокна разных ДЕ переплетаются. Передача возбуждения нерв - мышца происходит не электрическим путем, а за счет выделения специального вещества - "медиатора". Мышечные волокна возбуждаются в центральных областях, откуда возбуждение распространяется в обоих направлениях к сухожильным концам. Чувствительность клеток (нитей) мышцы к стимуляции электрическим током примерно в 20 раз ниже, чем чувствительность нервов (мотонейронов), поэтому при стимуляции возбуждается в первую очередь нерв и он передает возбуждение на мышцу. На одиночный импульс возбуждения двигательная единица отвечает одиночным сокращением. Типовое время достижения максимума усилия после стимула составляет 200мс, следующая далее фаза расслабления длится еще 600 мс. Наращивание силы сперва происходит подключением новых ДЕ, а затем увеличением частоты иннервации. Если до окончания одиночного сокращения подать второй стимул, то второе сокращение накладывается на первое, увеличивая механическое усилие: сокращения суммируются. При серии импульсов наблюдается дальнейшее нарастание сокращения (рис 5.1.5). Начиная с некоторой частоты стимулов усилие нарастает не скачками, а плавно (эта частота называется частотой слияния, а слитное сокращение мышц называется титанусом). Отношение максимальной силы одиночного сокращения к максимальной силе титанического составляет 0.2.
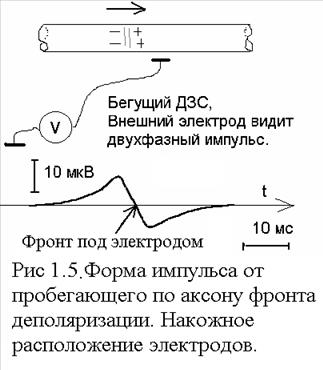
5.1.4. Электрические сигналы мышц Сигналы наблюдают с использованием поверхностных и игольчатых электродов. Поверхностные электроды накладываются: один на среднюю часть мышцы (отрицательный вход биоусилителя), второй ближе к сухожилию. Формируется биполярное отведение. Обычно устанавливается расстояние между электродами 2 см или более. Для наложения электродов необходимо хорошо знать расположение разных мышц. Отдельная ДЕ при возбуждении дает импульс длительностью 5-15 мС. Т.к. электроды располагаются в непосредственной близости от области возникновения биопотенциала, то необходимо рассматривать сигнал электрода с учетом пространственного угла, опирающегося на контур ДЗС фронта деполяризации возбужденных двигательный единиц (рис 1.8). Нерв возбуждает мышцу в центре, как раз под одним электродом и потенциал центрального электрода будет нулевым, а второго электрода - положительным. По мере распространения фронта деполяризации по нитям мышцы (скорость около 6 мм/мс) формируется двухфазный импульс. (рис 1.6)
5.1.5. Современный миограф
Миограф состоит из: 1. Электродов сьема биосигналов и электродов стимулятора. 2. Усилителейбиосигналов (обычно два/четыре канала усилителей) с регулируемыми граничными частотами 3. Двух/четырех канального монитора отображения миограм и наблюдаемых сигналов от нейронов. 4. Устройства точного измерения запаздывания импульсов, их амплитуд и длительностей. 5. Устройства многократного накопления биосигналов (синхронно с повторяющимися стимулами) для выделения слабых биосигналов. 6. Одно/двухканального стимулятора с широким набором форм стимулов.
В миографии применяются игольчатые и поверхностные электроды (рис 5.1.7). Поверхностные электроды выполнены в виде пары пластин D=0.5-1см с расстоянием между центрами 2/3см. Наложение электродов определяется врачем. Электрод, соединенный с отрицательным входом усилителя отмечается красной точкой: отрицательный сигнал на "красном" электроде отображается как положительный импульс. Третий индиферентный электрод используется для устранения сетевых наводок. Применяются электроды или клеящиеся или многоразовые, которые крепятся резиновым бинтом. Электроды стимулятора в паре жестко укреплены на держателе, диаметр каждого 5 мм, расстояние 2 см. Обычно прижимаются рукой к месту стимуляции (в зоне прохождения нерва). Электрод стимулятора с отрицательным потенциалом так же отмечается красной точкой. Для стимуляции нервных окончаний пальцев используются кольцевые электроды, состоящие из двух колечек. Различные конструкции электродов представлены на рис 1.10 Основные характеристики прибора. Число каналов усилителей обычно 4 для одновременного наблюдения активности мышц в 4х точках. Усилители имеют типовые параметры, см таблицу 1:
Таблица 1
5.1.6. Стимуляторы С инженерной точки зрения современные стимуляторы являются достаточно простыми, но громоздкими приборами, ибо они должны обеспечивать: 1) большое число используемых форм стимулов, 2) повышенные требования к электробезопасности и 3) высокие требования к точности выдерживания параметров стимуляции. В миографии обычно используются токовые (болевые) стимулы, реже тактильные. Для других обследований используются звуковые стимуляторы и зрительные стимуляторы. Стимуляторы широко используются в физиотерапии и при протезировании, замещении утраченных функций. Перспективным направлением является совмещение процедур массажа и стимуляции: механическое воздействие сочетается с электрическим возбуждением.
Токовые (болевые) стимуляторы. Обычно используются импульсы прямоугольной формы. Принимаются меры для устранения постоянной составляющей импульса (за счет двухполярной последовательности). Длительность стимула от 0.1 мс до 100мс. При стимуляции нервов используются длительности 0.3-1мс. При снятии кривых “реобаза- хронаксия” от 0.2мс до 100мс. Стимулятор выполняется как источник тока, таким образом достигается независимость уровня стимула от сопротивления электрод - кожа. Ток стимула изменяется от 0.2мА до 60/100мА. Изменение силы тока градациями по 0.2мА. Точность выдерживания тока в каждой градации 0.2мА. Обычно стимулятор имеет 2 канала. Каждый канал должен быть электрически развязан от другого и от приемной части усилителей, чтобы исключить затекание токов от электродов стимулятора в области расположения приемных электродов. Используются следующие последовательности стимулирующих импульсов: 1) Одиночный импульс по нажатию кнопки. Амплитуда тока устанавливается заранее. 2) Пачка импульсов длительностью до 10с (устанавливается заранее), частота в пачке от 1 до 200 Гц. Амплитуда постоянная, заранее установленная. Обычно частоты фиксированы: 1,2,5,10,20,50,70,100Гц. Начало пачки по нажатию кнопки. 3) Последовательность пачек с заданными нарастающими частотами с интервалом отдыха 10-20 сек 4) Пачка нарастающих по амплитуде импульсов с шагом 0.5мА с периодом между импульсами 10 секунд. 5) Парные импульсы с переменным взаимным запаздыванием от 20мс до 2 секунд. 6) Одиночный импульс после пачки 50 Гц с регулируемой задержкой от 20мс до 2 секунд. 7) Двухканальный стимул одиночными импульсами. Стимулятор должен иметь выход синхронизации к монитору и накопителю, а так же режим внешней синхронизации при проведении измерений латентных периодов и накоплении слабых сигналов. Все многообразие стимулов и режимов работы миографа должно иметь продуманную систему отображения, не перегружающую внимание врача.
5.1.7. Методики миографического обследования Обычно заболевания нервно мышечной системы связаны с нарушением: 1) кровеснабжения мышц; 2) изменениями состава плазмы и лимфатического тока мышц; 3) изменениями, присущими нервным волокнам, в том числе: а) изменениями условий перехода возбуждения нерв - мышца, б) нарушением проводимости возбуждения по нервным волокнам, в) изменением скорости проведения нервных импульсов и г) нарушениями переходов сигналов центральная - периферическая нервная системы (ЦНС - ПНС). Большое число заболеваний связано с травматизмом на производстве и при дорожно - транспортных происшествиях. Перечислим основные методики: 1) Запись произвольной активности мышц. Производится без стимуляции. Используется для наблюдения изменения тонуса, влияния лекарственных средств, глубины наркоза и про
Все остальные обследования требуют использования стимулятора. Производится: 2) Проверка передачи возбуждения от нерва к мышце Регистрируется запись единичных двигательных единиц. В простейшем виде стимулирующие электроды накладываются на место прохождения нерва и увеличивают силу стимула, пока не возникает механическая реакция мышцы (движение конечности) и/или импульс электрической реакции мышцы. Эта методика называется регистрацией М-ответа (рис 5.1.9). Раздражение проходит по цепочке: мотонейрон - возбуждение мышцы. Регистрируют 1) начальную амплитуду стимуляции при появлении М- ответа (в норме около 0.5 мА),
3) Измерение числа двигательных единиц На возбуждающий нерв обследуемой мышцы подается ступенчато нарастающий стимул (рис 5.1.10). контролируют равномерность нарастания амплитуды М ответов. Определяют отношение мах М ответа к мин М ответа: число двигательных единиц равно n=А/а где А - максимальная и а - минимальная амплитуды М ответов. Обычно усредняют по 10 регистрациям. Основная трудность состоит в определении мин М= a. Значение а принимается по удвоенной величине минимального порогового стимула.
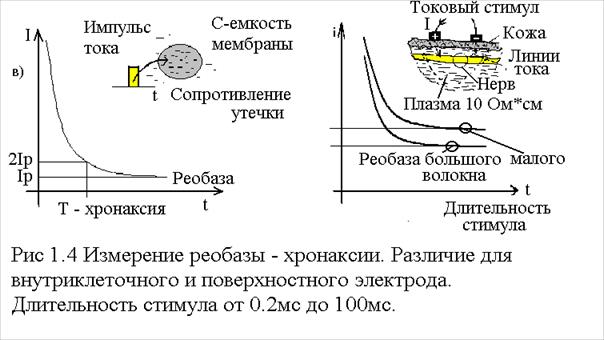
5) Т- ответ. Фактически это повторение М и Н рефлекса, однако используется не электрический, а механический стимул - удар молоточка. Такой раздражитель более физиологичен. 6) Исследование состояния нейронов Включает измерение скорости проведения импульсов (СПИ), измерение его амплитуды на разных участках и нахождение точек его поражения - нарушения проводимости. Проводят стимуляцию нервов поочередно в 2х точках при наблюдении М ответа выбранной мышцы и измеряют разность латентных периодов. Для точности проводят повторение и усреднение отсчетов (до 10). По другой методике скорость проведения определяют без участия мышечных потенциалов: наблюдают импульсы нерва в двух точках при одиночной стимуляции выбранного нерва. Требуемая точность измерения времени 0.1мс. Расстояние между точками наложения электродов измеряют в сантиметрах гибким метром (метр портного). Наблюдаемый импульс пробегающего возбуждения имеет малую амплитуду, поэтому используется накопление от 60 до 120 импульсов. По этой методике так же находится точка нарушения проводимости нерва последовательным изменением точки наложения электрода. 7) Нахождение значений “реобазы” и “хронаксии”
На практике введение внутриклеточного электрода сложно и используют поверхностные электроды. Стимул воздействует на пучек нервов создавая соответствующую напряженность поля между перехватами Ранвье. Для толстых нитей расстояние между перехватами больше и при заданном токе раньше достигается напряжение деполяризации. Общий вид хода кривой не изменяется по сравнению с описанной выше, но физиологическое значение Реобазы и Хронаксии более сложно. Однако в целомизмерение этих параметров имеет диагностическую ценность, т.к. параметры зависят от условий жизни, целостности миелиновой оболочки и др.
Наблюдение импульса нерва. Вид сигнала от пробегающего по нерву импульса при наблюдении накожным электродом показан на рис 5.1.13. Особенности его формирования ранее был рассмотрен в разделе "Типовые формы биосигналов" рис 4.5. Распространяющийся фронт деполяризации формирует бифазный импульсный потенциал. Нулевое пересечение двухфазного импульса совпадает с моментом прохождения фронта деполяризации над центром наложенного электрода. Наблюдаемый накожными электродами сигнал имеет уровень единицы микровольт и устойчиво регистрируется только при многократном накоплении с периодической стимуляцией. 8) Исследование утомляемости мышц. Эти тесты характеризуют качество кровоснабжения и перехода возбуждения нерв - мышца. Стимул подается в области соответствующего мотонейрона и исследуется М или Н ответы на пачки стимулов разной длительности и разной частоты заполнения. Огибающая последовательности М - ответов имеет спадающую величину (рис 5. 1.14). Время начала и скорость спада характеризует утомляемость (в основном определяемом качеством кровоснабжения). Кроме утомляемости важное значение имеет измерение времени восстановления сократительной способности мышцы. После длительной пачки стимулирующих импульсов, гарантирующих утомление, подается одиночный импульс с разной задержкой. Оценивается величина латентного периода при появлении М-ответа для испытательного импульса. Обычно латентный период имеет значение 0.1-3 с. Он сравнивается с латентным периодом при стимуляции двумя одиночными импульсами (в этом случае процесс утомления отсутствует). При исследование М и Н ответа парным стимулом задержку второго импульса изменяют от 20 мС до 2 сек. Находится время задержки при появлении реакции на второй стимул. Фактически изучается депрессия М ответа после прохождения первого импульса. Разновидности тестов Тест высокими ритмами: длительность пачки импульсов устанавливается до 10с, частота импульсов в пачке от 10 до 200 Гц. Обычно частоты фиксированы: 1,2,5,10,20,50,70,100Гц. При заранее выбранной амплитуде меняется длительность пачки. (Иногда наоборот: при фиксированной длительности изменяется частота стимулов). Начало пачки по нажатию кнопки. Интервал отдыха 10-20 сек. Анализируется изменение М ответов по амплитуде от частоты, отыскивается частота, где амплитуда падает в 2 раза. По другой методике при выбранной частоте измеряется изменение амплитуды от времени: фиксируется в процентах спад амплитуды на 2й секунде относительно начальной. При фиксированной длительности пачки подается последовательность пачек стимулов с нарастающими частотами, указанными выше. Между пачками интервал отдыха 10-20 сек. Строится зависимость уровня М - ответа от частоты в пачке. Перечисленное обилие методик говорит о наличии многих врачебных школ обследования. Следует ожидать унификации методик и уменьшения сложности обследования. Большое число методик накладывает серьезные требования к автоматизации измерений.
Контрольные вопросы. 1) Структура центральной и периферической нервной системы. Последовательность прохождения нервного возбуждения. Афферентные и эфферентные потоки импульсов. Кто выполняет функцию мотонейронов, аксоны или дендриты? (дендриты- проводники сенсорных окончаний.) Какова роль миелинового покрытия?. 2) Строение скелетной мышцы. Двигательная единица. Передача нервного возбуждения на мышечные волокна. Как обеспечиваются градации усилия. 3) Зависимость уровня порогового возбуждения от длительности стимула. Определение реобазы и хронаксии для отдельных клеток и для нерва. Сходства и различия. 4) Электрические сигналы мышц. Электрические сигналы нервных волокон: Наложение электродов при обследовании. М - ответ, Н - ответ, Т- ответ. Измерение числа двигательных единиц. Измерение утомляемости мышц. 5) Измерение скорости проведения возбуждения по нерву. Наложение электродов. Определение места нарушения проведения. 6) Структура современного миографа. Основные узлы и параметры. Функции накопителя сигналов. 7) Место стимулятора в структуре миографа и основные связи в этой структуре. Типовые характеристики стимулятора и формы испытательных стимулов. 8) Основные методики миографических обследований. Для каких обследований необходимо многократное повторение стимула?. Электрокардиография Особенности строения сердца, определяющие форму электрокардиосигналов. 5.2.1. Обзор типовых методов наблюдения сердца Болезни сердца занимают одно из первых мест среди недугов населения. Методики обследования состояния сердца имеют длительную историю и очень разнообразны. Перечислим основные из них: а) прямое прослушивание с использованием стетоскопа (аускультация). Сегодня для анализа тонов сердца используются Фоно кардиография (анализ тонов и шумов сердца, диагностика пороков, стеноза и др), б) измерение пульса и артериального давления (АД, диагностика гипертонии и др), в) электрокардиография (ЭКГ - электрокардиограмма) - обследование электрической работы сердца, ишемических заболеваний, инфарктов, аритмий, нервной регуляции. ЭКГ снимается практически при всех заболеваний сердца. г) Рентген - прямое измерение размеров и контура сердца, сократительной способности, выявление застойной сердечной недостаточности, заболеваний клапанной системы, врожденные пороки, легочная гиппертензия и др. Типовой ренгеновский снимок сердца показан на рис 5.2.1. Там же представлены схемы расположения сердца в грудной клетке. Рентген сильно увеличивает свою информативность при введении в кровь контрастных веществ (такой снимок называется ангиограммой): пример ангиограммы представлен на рис 5.2.2 д) Компьютерная рентгенотомография (КТ) - выявление перикардита, интракардиальных тромбов, аномалий восходящей и нисходящей аорты. Метод дает 10-20 изображений слоев (срезов). Типовое изображение сердца, получаемое КТ сканером показано на рис 5.2.2
1) рисунок расположения сердца. Правое легкое прикрывает сердце, чем затрудняет наблюдение ЭКГ. 2) Чертеж расположения сердца. Он используется для измерения размеров контура сердца по рентгенограмме (внизу). 3) Горизонтальное сечение грудины. Сердце расположено в передней части сечения. Сигналы со спины значительно ослабляется. 4)Рентгенограмма. Впервые получена в 1899 году. Была основным методом получения изображения сердца до 60х годов.
Рис 5. 2.2 Изображения сердца, получаемые: 1) Рентгеном с введением контрастных веществ (ангиограмма). 2) Рентгеновский томограф. Обработка на ЭВМ ряда рентген снимков вращающегося вокруг пациента аппарата позволяет устранить затенение сердца другими органами. ЯМР томография дает подобные изображения. 3) Радиограмма: введение в кровь радиоактивных изотопов позволяет наблюдать распространение / движение меченой крови. 4) УЗ сканер (используется отражения ультразвука от тканей с разной плотностью).
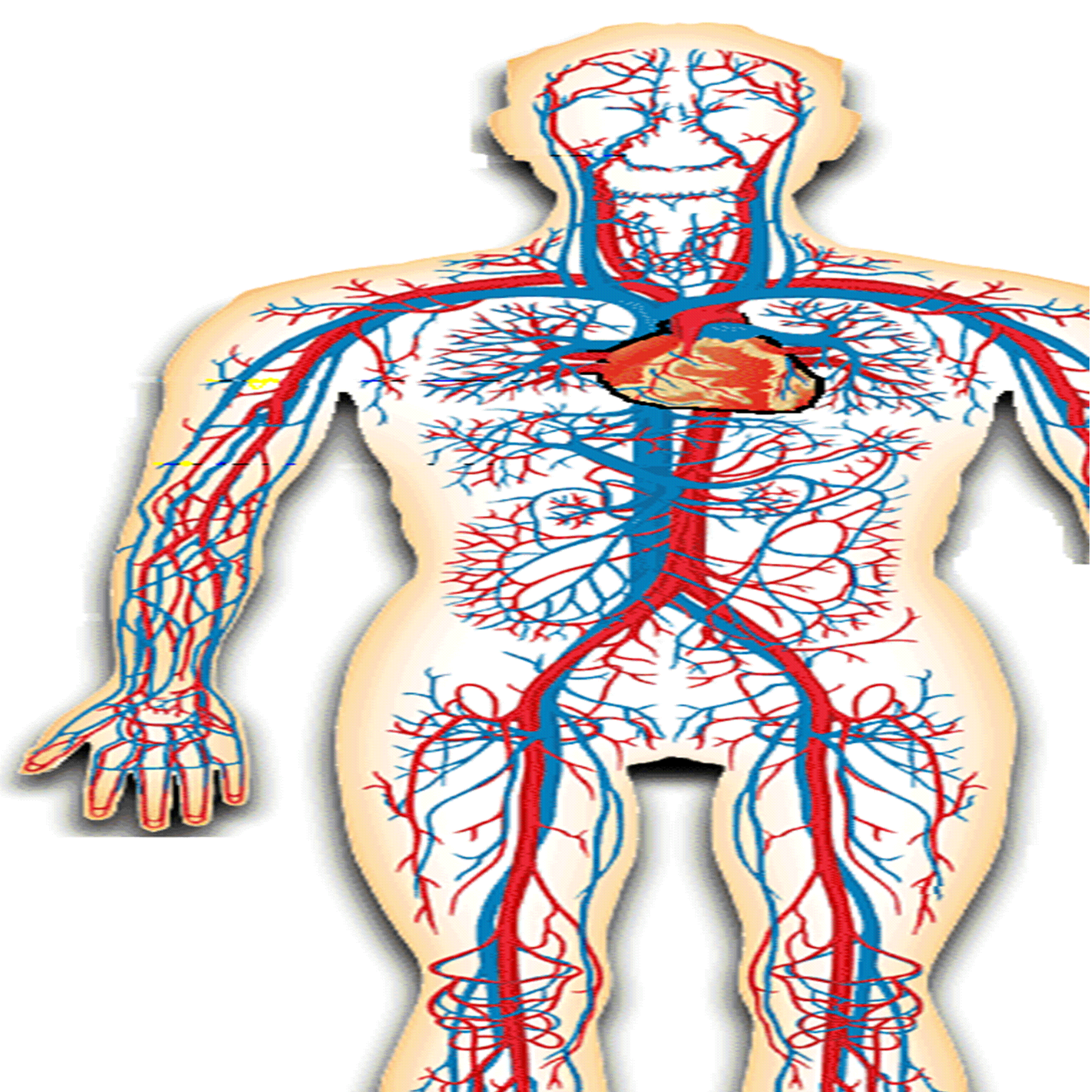
ж) Радиоизотопное обследование - внутри сердечный кровоток и кровоток тела, миокардиальное кровоснабжение, пороки сердца в части коронарной артерии, послеоперационное наблюдение за выздоровлением и др. В кровь вводятся радиоизотопы. Типовое изображение радиограммы сердца показано на рис 5.2.2. з) ультразвуковое обследование (УЗИ) - прямое измерение размеров камер сердца, его контура, сократительной способности, обьективный расчет ударного выброса крови, состояние клапанной системы, направления и скорости кровотока и др. Типовое изображение сердца, получаемое УЗ сканером показано на рис 5.2.2. и) ЯМР - исследование тканевой структуры миокарда и сосудов, их сужения или лоскутного расслоения, кровотока, особенно после операций коронарного шунтирования. (Используется различие плотности атомов водорода для различных веществ). Дает изображение похожее на таковое у КТ сканера рис 5.2.2. Представленные на рисунках изображения сердца позволяют судить об ограниченных возможностях современных достижений медицинского приборостроения. Работать врачам с таким качеством визуализации структур миокарда трудно (хотя и это великие достижения, появившиеся только в 19 веке). Делаются попытки осуществлять визуализацию процессов электрического возбуждения (электротомографию миокарда), однако эти работы находятся в начальном состоянии. Сердце, сердечно - сосудистая система тела, система легочного кровеносного круга во многом выступают как единое неразрывное целое. В дальнейшем мы рассмотрим приборы, обеспечивающие обследование сердца, сердечно сосудистой системы и респираторной системы. 5.2.2. Особенности строения сердца Миокард (мышцы сердца) отличается от скелетных мышц автономностью своей деятельности [1.2]. Он деполяризуется не под влиянием мотонейронов, а как самостоятельное единое целое (сцинтцилий). Сердце расположено почти в центре груди (см рис 5.2.3). Рис 5.2.3 а) Расположение сердца и б)кровеносных сосудов человека. б) Структура кровеносной системы. 1- верхняя половина туловища. 2 - сонная артерия. 3 -легочные сосуды. 4 - левое предсердие. 5 - правое предсердие. 6,7 - желудочки. 8 - воротные вены. 9 - аорта 10 - левая почка. 11 - кровоток кишечника. 12 -Кровоток мышц тела.
Сердце как бы подвешено на крупных сосудах. Оно обращено к грудине передними стенками правого предсердия и желудочка. Сердце состоит из левого и правого предсердия и левого и правого желудочков: на рис 5.2.4 схематично показаны разные части сердца. Размеры сердца у взрослого человека: длинна 12-13 см, ширина 9-10см, передне - задний размер 6 - 7 см. Рис 5. 2.4 Схема сердца и строение. а) Общая схема, внешний вид, кровеносные сосуды сердца, б) направление жгутов мышечных нитей, в) базальное кольцо с клапанной системой. Оно разделяет мышечные нити предсердий и желудочков и является естественным контуром L ДЗС при деполяризации миокарда.
Мышцы сердца составляют единый узел спирально закручивающихся волокон, образующих веретенообразный "мешек". Мышечные жгуты предсердий и желудочков разделены, те и другие оканчиваются на фиброзном кольце (базальная основа сердца, включающая структуру клапанов). Фиброзное кольцо и клапанная система разделяют предсердия и желудочки. Клапаны регулируют направление тока крови. В большой круг кровь выталкивается из левого желудочка, в малый из правого. В целом это единый поток крови. Протяженность каждой мышечной нити (волокна) близка к размерам сердца (см рис 5.2.4). Снаружи миокард покрыт эпикардом, внутренняя часть выстлана эндокардом. Толщина стенок миокарда от 0.5 (правый желудочек) до 1.5 см (левый желудочек). Питается сердечная мышца от двух венечных артерий, начинающихся от аорты. Каждая венечная артерия формирует свой "бассейн" кровоснабжения. В целом структуры артериального кровоснабжения сердца называются коронарными артериями. Большие артерии идут вдоль эндокарда. Мелкие артерии пронизывают миокард в направлении от эндокарда к эпикарду. Это артериолы, отходящие перпендикулярно стволу больших артерий. Они переплетаются с мышечными нитями, доставляя им кислород и питательную среду. Механическое сжатие (систола) миокарда распространяется от эндокарда к эпикарду, поэтому сжатие помогает продвижению крови. Капилляры артерий переходят в венозные сборщики. Наравне с кровеносной системой в миокарде сильно развита система лимфатических сосудов. Нарушения кровотока и питания миокарда является одним из главных причин заболеваний сердца.
|
|||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-06-14; просмотров: 65; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.137.213.128 (0.116 с.) |
||||||||||||||||||||||||||||||||||||||

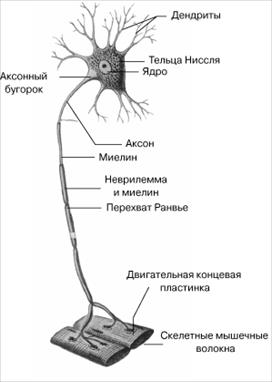 рис 5.1.2 показано строение нервной клетки в целом. Каждая клетка имеет многочисленные отростки, аксоны и дендриты. Их длина достигает значительных величин, охватывая все участки тела. Аксоны выполняют функции мотонейронов, дендриты - чувствительных нервов. Возбуждение нервной клетки при наблюдении внутриклеточным электродом имеет область быстрой деполяризации (1 мс), плато (100 мс, в продолжении которых мембрана клетки не имеет изолирующих свойств) и медленной реполяризации (до 200 мс) - восстановления отрицательного потенциала мембраны. В дендритах и аксонах возбуждение имеет вид бегущего фронта от центральной клетки или к ней (скорость от 30 до 120 м/с).
рис 5.1.2 показано строение нервной клетки в целом. Каждая клетка имеет многочисленные отростки, аксоны и дендриты. Их длина достигает значительных величин, охватывая все участки тела. Аксоны выполняют функции мотонейронов, дендриты - чувствительных нервов. Возбуждение нервной клетки при наблюдении внутриклеточным электродом имеет область быстрой деполяризации (1 мс), плато (100 мс, в продолжении которых мембрана клетки не имеет изолирующих свойств) и медленной реполяризации (до 200 мс) - восстановления отрицательного потенциала мембраны. В дендритах и аксонах возбуждение имеет вид бегущего фронта от центральной клетки или к ней (скорость от 30 до 120 м/с). 
 Датский ученый Август Крюг занимался изучением газообмена в тканях мышц. Он показал, что при физической нагрузке концентрация кислорода О2 в мышце не меняется по сравнению с тем же в покое. При физической нагрузке растет число активных капилляров, чем увеличивается площадь диффузии О2. Вероятно этот же механизм улучшения кровоснабжения присущ и мышцам сердца - миокарду. За это исследование А. Крюг в 1920г получил Нобелевскую премию.
Датский ученый Август Крюг занимался изучением газообмена в тканях мышц. Он показал, что при физической нагрузке концентрация кислорода О2 в мышце не меняется по сравнению с тем же в покое. При физической нагрузке растет число активных капилляров, чем увеличивается площадь диффузии О2. Вероятно этот же механизм улучшения кровоснабжения присущ и мышцам сердца - миокарду. За это исследование А. Крюг в 1920г получил Нобелевскую премию. Прибор обеспечивает измерение ПД мышц и нейронов в наборе врачебных методик обследования. Большинство методик используют возбуждение нерва стимулятором. Таким образом миограф включает в себя и стимулятор. Кроме того при наблюдении малых сигналов приходится проводить накопление сигнала. Такой накопитель так же включен в миограф. Как следствие, миограф является одним из самых сложных и дорогих медицинских приборов. Его структурная схема представлена на рис 5.1.6.
Прибор обеспечивает измерение ПД мышц и нейронов в наборе врачебных методик обследования. Большинство методик используют возбуждение нерва стимулятором. Таким образом миограф включает в себя и стимулятор. Кроме того при наблюдении малых сигналов приходится проводить накопление сигнала. Такой накопитель так же включен в миограф. Как следствие, миограф является одним из самых сложных и дорогих медицинских приборов. Его структурная схема представлена на рис 5.1.6.
 цесса выхода из наркоза. На миографе устанавливается чувствительность от 5 до 0.2 мВ/см, скорость развертки 100 мм/с, 50мм/с Накладываемые электроды: игольчатые или накожные с расстоянием 20-25 мм. Отдельно устанавливается индиферентный электрод для снижения сетевых помех. Измеряется: Средняя амплитуда (порядка 2мВ), число положительных наклонов интервалов в секунду (150-200). Строится распределение гистограмма амплитуда- число за секунду (рис 5.1.8).
цесса выхода из наркоза. На миографе устанавливается чувствительность от 5 до 0.2 мВ/см, скорость развертки 100 мм/с, 50мм/с Накладываемые электроды: игольчатые или накожные с расстоянием 20-25 мм. Отдельно устанавливается индиферентный электрод для снижения сетевых помех. Измеряется: Средняя амплитуда (порядка 2мВ), число положительных наклонов интервалов в секунду (150-200). Строится распределение гистограмма амплитуда- число за секунду (рис 5.1.8). На руке электроды накладываются в области возвышения 5го пальца, держатся манжетой или лейкопластырем. Индиферентный электрод на запястье. На ноге электроды устанавливаются на МИМ (медиальная головка икроножной мышцы), и на КМ (камбаловидной мышце). Расстояние между приемными электродами 2-3 см. При регистрации произвольной активности мышцы делают запись до и во время сжатия кисти (или движения голеностопом). Большим недостатком большинства приборов является отсутствие регистрации значения механического усилия при движении.
На руке электроды накладываются в области возвышения 5го пальца, держатся манжетой или лейкопластырем. Индиферентный электрод на запястье. На ноге электроды устанавливаются на МИМ (медиальная головка икроножной мышцы), и на КМ (камбаловидной мышце). Расстояние между приемными электродами 2-3 см. При регистрации произвольной активности мышцы делают запись до и во время сжатия кисти (или движения голеностопом). Большим недостатком большинства приборов является отсутствие регистрации значения механического усилия при движении.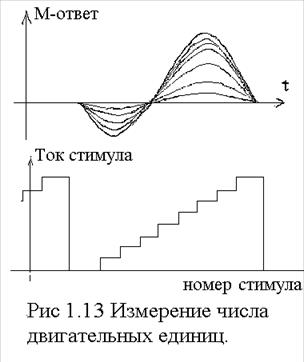 2) Удваивают силу стимула и отсчитывают "минимальную амплитуду" М ответа, далее наращивают силу стимула до достижения максимального значения амплитуды М-ответа и регистрируется максимальная амплитуда стимула. Кроме этого регистрируется латентный период, длительность и размах амплитуды М- ответа. Типовое значение максимальной амплитуды М ответа от 8 до 10 мВ.
2) Удваивают силу стимула и отсчитывают "минимальную амплитуду" М ответа, далее наращивают силу стимула до достижения максимального значения амплитуды М-ответа и регистрируется максимальная амплитуда стимула. Кроме этого регистрируется латентный период, длительность и размах амплитуды М- ответа. Типовое значение максимальной амплитуды М ответа от 8 до 10 мВ.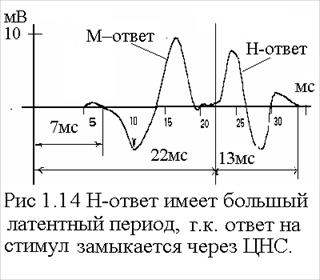 4) Проверка полного пути проведения ЦНС-нерв-мышца Проверяетсяот точки раздражения с учетом ответа через ЦНС. Обеспечивается методикой регистрации Н-ответа (рефлекторный ответ, открыл Р. Нoffman в 1918г.) Стимулируется афферентный нейрон (дендрит). Сигнал идет в ЦНС, затем обратно возвращается по мотонейрону и возбуждает мышцу. Наложение электродов аналогично методике регистрации М - ответа. Н - ответ имеет больший латентный период, и располагается за М ответом (Рис 5.1.11). Афферентный нейрон более чувствителен, при нарастании стимула он раздражается раньше, чем мотонейрон для М ответа. Поэтому Н- ответ возникает при меньших амплитудах стимула. Испытания проводят с нарастающим стимулом. Измеряют: Латентный период (около 20-28 мс у детей, 28-32 мс у взрослых, 34 у стариков). Порог возникновения, изменение формы при увеличении стимула, длительность (порядка 20мс). Устойчиво отношение амплитуд Н ответа к М ответу. Для получения четкой картины проводят усреднение по 10 регистрациям.
4) Проверка полного пути проведения ЦНС-нерв-мышца Проверяетсяот точки раздражения с учетом ответа через ЦНС. Обеспечивается методикой регистрации Н-ответа (рефлекторный ответ, открыл Р. Нoffman в 1918г.) Стимулируется афферентный нейрон (дендрит). Сигнал идет в ЦНС, затем обратно возвращается по мотонейрону и возбуждает мышцу. Наложение электродов аналогично методике регистрации М - ответа. Н - ответ имеет больший латентный период, и располагается за М ответом (Рис 5.1.11). Афферентный нейрон более чувствителен, при нарастании стимула он раздражается раньше, чем мотонейрон для М ответа. Поэтому Н- ответ возникает при меньших амплитудах стимула. Испытания проводят с нарастающим стимулом. Измеряют: Латентный период (около 20-28 мс у детей, 28-32 мс у взрослых, 34 у стариков). Порог возникновения, изменение формы при увеличении стимула, длительность (порядка 20мс). Устойчиво отношение амплитуд Н ответа к М ответу. Для получения четкой картины проводят усреднение по 10 регистрациям.