Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Предраковые заболевания шейки матки
Предрак и рак шейки матки имеют общие этиологию и патогенез. В настоящее время доказана этиологическая роль ВПЧ в возникновении данной патологии. Вирус и его генетический материал обнаруживаются в 98% наблюдений в эпителиальных клетках при умеренной, тяжелой дисплазии и раке шейки матки. Среди ВПЧ, способных поражать половые органы, выделяют серотипы, ассоциированные с низким (3,6,11,13,32,42, 43,44,72,73) и с высоким (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58) онкологическим риском. Серотипы 16 и 18 в странах Европы и в России обусловливают около 80% рака шейки матки и тяжелой дисплазии, остальные серотипы ответственны примерно за 20% предраковых и раковых процессов шейки матки. Вирус имеет тропизм к эпителиальным клеткам и оказывает продуктивное (папилломы, кондилломы) и трансформирующее воздействие (CIN, рак). Папилломавирусная инфекция (ПВИ) может быть латентной (носительство), субклинической (при обследовании выявляют койлоцитоз, дисплазию, йоднегативную зону) и клинически выраженной (эндофитные, экзофитные кондиломы, рак). В большинстве случаев заражение ВПЧ остается незамеченным, в течение жизни ПВИ переносит 80% сексуально активного населения. ВПЧ–инфекция бессимптомна, ее диагностируют по данным ПЦР либо при микроскопическом обнаружении койлоцитоза, реже – методом гибридизации в растворе (Digene–test). Серодиагностика ПВИ не проводится, поскольку антитела формируются менее чем у 30% инфицированных ВПЧ. Особенности течения ПВИ таковы, что у 95% инфицированных происходит спонтанная элиминация вируса на протяжении 9–15 мес. Примерно у 5% больных с ВПЧ элиминации не происходит; связывают это с восприимчивостью эпителия, наследственно обусловленными дефектами противовирусной и противоопухолевой защиты. У таких больных вирусная инфекция персистирует, возрастает степень дисплазии, в последующем, через 2–15 лет, может формироваться рак шейки матки. ВПЧ является ДНК–содержащим вирусом, его ДНК содержит 9 генов, 2 из которых кодируют структурные белки L1 и L2, остальные – функциональные белки, в том числе ответственные за опухолевую трансформацию эпителиоцитов гены Е6 и Е7. ВПЧ–инфекция имеет эписомальную стадию, когда в клетке происходит сборка вирусных частиц, и интегративную, на которой часть вирусной ДНК встраивается в геном эпител ионита, после чего начинается опухолевая трансформация клетки–хозяина.
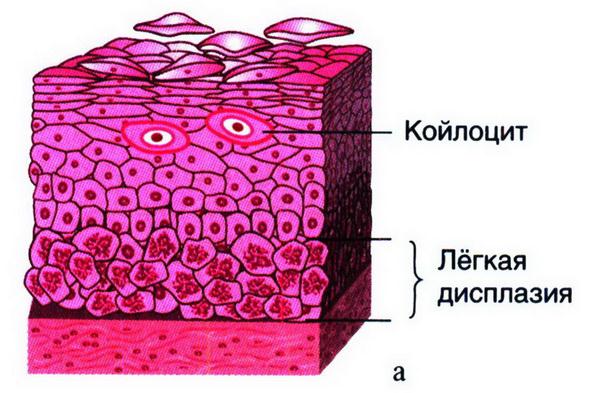
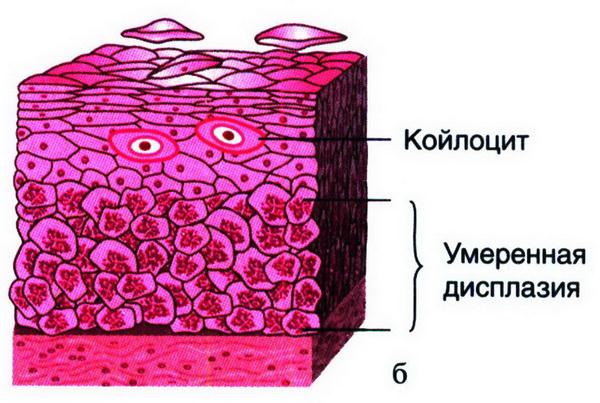
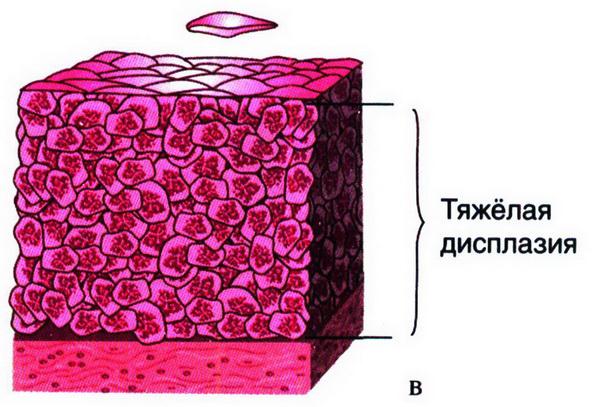
Под дисплазией, или цервикальной интраэпителиалъной неоплазией (CIN), подразумевают процессы структурной и клеточной атипии (нарушение дифференцировки клеток) с изменением слоистости эпителия без вовлечения базальной мембраны (рис. 15.50). Согласно классификации ВОЗ (1995), выделяют легкую, умеренную и тяжелую дисплазию (CIN). Если нарушение структуры эпителия, полиморфизм клеток, увеличение митозов, дискариоз ядер наблюдаются в нижней трети эпителиального пласта, то говорят о легкой дисплазии, при наличии изменений в нижней и средней третях – о средней ее степени, если указанные выше изменения захватывают весь пласт – о тяжелой дисплазии.
Рис. 15.50. Дисплазия разной степени выраженности: а – легкая; изменения ограничиваются нижней ⅓ эпителиального пласта (CIN1); б – поражены нижние ⅔ эпителиального пласта (CIN2); в – поражен весь эпителиальный пласт (CIN3, т.е. CIS или рак in situ)
Дисплазия бессимптомна, чаще она существует при фоновых процессах (90%), реже – при визуально неизмененной шейке матки (10%). Практически во всех странах приняты скрининговые программы для выявления предрака и рака шейки матки, согласно которым цитологическое исследование мазков с шейки матки, кольпоскопия должны выполняться всем женщинам с периодичностью 1 раз в каждые 1–5 лет (в России – 1 раз в 3 года), в том числе и тем, у кого нет никаких жалоб. В настоящее время изучается целесообразность включения в скрининговые программы определения ВПЧ методом ПЦР. Цитологическое исследование не позволяет поставить точный диагноз, его чувствительность колеблется в пределах 60–90%, информативность метода повышается с увеличением степени дисплазии. Необходимо помнить, что воспалительные процессы на шейке матки могут обусловить цитологическую картину, свойственную дисплазии; после соответствующего лечения картина нормализуется. Кольпоскопическая картина дисплазии может включать в себя патологические сосуды (расширенные, неправильно ветвящиеся) в зоне превращения, пунктации, мозаики, беловатую окраску эпителия. Дисплазия обусловливает локальное побеление эпителия при ацетоуксусном тесте и йоднегативные зоны при пробе Шиллера (рис. 15.51).
Однако ни кольпоскопия, ни цитология не позволяют определить степень дисплазии и исключить преинвазивный и микроинвазивный рак. Окончательный диагноз устанавливают на основании гистологического исследования, получить материал для которого позволяет, прицельная ножевая биопсия шейки матки с выскабливанием цервикального канала. Не рекомендуется производить биопсию конхотомом (специальные щипцы), поскольку эта методика не позволяет оценить подлежащую строму. Не следует осуществлять и электропетлевую биопсию, так как коагуляционные повреждения тканей затушевывают патологические изменения. Необходимо избегать неоправданной биопсии шейки матки и стремиться к полному удалению патологического очага с последующим гистологическим исследованием, поскольку при биопсии нарушается целостность базальной мембраны эпителия, и рак может перейти в следующую стадию. Современные данные о течении ПВИ и дисплазии свидетельствуют о том, что CIN I спонтанно регрессирует в 75% наблюдений без какого–либо лечения, CIN II – в 40%, CIN III – в 5% случаев, причем элиминация вируса и излечение чаще происходят у более молодого контингента больных. Поэтому при определении тактики ведения учитывают степень дисплазии, возраст больной и репродуктивную функцию. Известно, что хирургическое лечение дисплазии шейки матки увеличивает риск в последующем преждевременных родов в 4 раза. У молодых женщин при деткой дисплазии показано динамическое наблюдение в течение года, при отсутствии регрессии или ухудшении производят конизацию шейки матки. При умеренной и тяжелой дисплазии показанььвыскабливание цервикального канала и конизация шейки матки (радиохирургическая, лазерная, электроконизация) с последующим гистологическим исследованием удаленных тканей. У пациенток в постменопаузе при дисплазии легкой и средней степени допустима конизация с выскабливанием цервикального канала, однако показания для экстирпации матки должны быть расширены.
Рак шейки матки
Рак шейки матки, происходя из покровного эпителия двух видов, имеет два основных гистологических варианта – плоскоклеточный (ороговевающий и неороговевающий) рак и аденокарпиному из цилиндрического эпителия. Эпидемиологические исследования показывают, что существует два возрастных пика заболеваемости раком шейки матки – в 34–36 лет, когда преобладает плоскоклеточный рак, и в 60–62 года, когда увеличивается доля аденокарциномы шейки матки. Рак шейки матки занимает третье по частоте место среди злокачественных новообразований половых органов; тенденцией последних лет является ежегодный прирост частоты рака шейки матки у молодых женщин на 2%. Ежегодно в мире выявляется около 500 тыс. новых заболеваний раком шейки матки. В России ежегодно регистрируется 12,3 тыс новых случаев рака шейки матки, 6 тыс женщин умирают от него. Этиология и патогенез рака шейки матки связаны с ПВИ и сходны с таковыми при предраковых процессах (рассматривались в разделе, посвященном предраку шейки матки). Плоскоклеточный рак встречается в 85–95% всех раковых поражений шейки матки, аденокарцинома – в 5–15%. Рак шейки матки может иметь ^экзофитный рост, более характерный для локализации опухоли на экзоцервиксе, шэндофитный рост, характерный для локализации злокачественного процесса в эндоцервиксе. При эндофитных формах заболевания прогноз хуже.
Для плоскоклеточного рака шейки матки гистологически характерно наличие тяжей анаплазированного эпителия ниже базальной мембраны, клетки опухоли овальной или полигональной формы, с эозинофильной цитоплазмой, характерны полиморфизм ядер, множественные и атипичные фигуры митоза (рис. 15.52). Аденокарцинома цервикального канала под микроскопом характеризуется наличием желез, выстланных несколькими слоями атипичных клеток с высокой митотической активностью (рис. 15.53), клетки – с бледной зернистой цитоплазмой, содержащей слизь, базально расположенные увеличенные гиперхромные ядра с грубым хроматином.
Рис. 15.52. Плоскоклеточный неороговевающий рак шейки матки. Окраска гематоксилином и эозином, х 200. Фото О.В. Зайратьянца
|
|||||||
|
Последнее изменение этой страницы: 2021-07-19; просмотров: 50; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.118.166.98 (0.007 с.) |