
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Лучевое исследование поджелудочной железыСтр 1 из 6Следующая ⇒
Лучевая диагностика поражений Поджелудочной железы О с т р ы й п а н к р е а т и т диагностируют на основании результатоне только клинического обследования и лабораторных анализов (в частности, увеличения концентрации трипсина в крови), но также главным образом КТ и МРТ. При КТ определяют увеличение железы, повышение ее плотности из-за отека. После предварительного обзорного томографического исследования проводят усиленную КТ. Это позволяет отграничить о с т р ы й о т е ч н ы й п а н к р е а т и т, при котором наблюдается увеличение плотности тени железы после введения контрастного вещества, и г е м о р р а г и ч е с к и-н е к р о т и ч е с к у ю ф о р м у панкреатита, при которой такого усиления плотности ткани железы в ответ на введение контрастного вещества не происходит. Кроме того, КТ позволяет выявить осложнения панкреатита — образование кист и абсцессов. Сонография при данном заболевании имеет меньшее значение, так как ультразвуковая визуализация железы вообще затруднена из-за наличия большого количества вздувшихся петель кишечника. При х р о н и ч е с к о м п а н к р е а т и т е результаты сонографии более убедительны. Железа может быть увеличенной или уменьшенной(при фиброзной форме панкреатита). Хорошо диагностируются даже мелкие отложения извести и конкременты, а также псевдокисты. На компьютерных томограммах очер-тания поджелудочной железы неровные и не всегда четкие,плотность ткани неоднородна.Абсцессы и псевдокисты обусловливают участки пониженной плотности (5—22 HU). Дополнительные данные могут быть получены посредством ЭРХПГ (рис. III. 150). На панкреатограммах обнаруживают деформацию протоков, их расширения, сужения, незаполнение, проникновение контрастного вещества в псевдокисты.Обследование пациентов с подозрением на опухоль поджелудочной железы начинают с сонографии. Опухоль вызывает увеличение какой-либо частижелезы, чаще всего ее головки.Контуры этого отдела становятся неровными. Сам опухолевый узел виден как однородное образование с неровными контурами. Если раковая опухоль сдавливает или прорастает общий желчный и панкреатический протоки, то они местами расширяются. Одновременно выявляют застойное увеличение желчного пузыря, а также сдавление селезеночной или воротной вены. Могут быть обнаружены метастазы в лимфатических узлах брюшной полости и печени.
панкреатограмма. Хронический панкреатит. Значительное расширение протока поджелу- дочной железы и его ветвей. I — тень дуоденоскопа; 2 — проток поджелу- дочной железы.
Обследование пациентов с подозрением на опухоль поджелудочной железы начинают с сонографии. Опухоль вызывает увеличение какой-либо части железы, чаще всего ее головки.Контуры этого отдела становятся неровными. Сам опухолевый узел виден как однородное образование с неровными контурами. Если раковая опухоль сдавливает или прорастает общий желчный и панкреатический протоки, то они местами расширяются. Одновременно выявляют застойное увеличение желчного пузыря, а также сдавление селезеночной или воротной вены. Могут быть обнаружены метастазы в лимфатических узлах брюшной полости и печени.На компьютерных томограммах определяется много сходных признаков: увеличение пораженного отдела или всей поджелудочной железы, неровность ее контуров, расширение желчных протоков, негомогенность структуры железы в области опухоли (рис. 111.151, III.152). Можно установить прорастание опухоли в сосуды и соседние ткани, метастазы в лимфа- тических узлах, печени, почках и т.д. В сомнительных случаях прибегают к введению контрастного вещества. На усиленных компьютерных томограммах опухолевые узлы отображаются более четко, так как повышение плотности их тени заметно отстает от усиления тени нормальной ткани поджелудоч- ной железы. Плотность кистозных образований на усиленных компьютер- ных томограммах вообще не меняется.Ряд важных симптомов обнаруживают при ЭРХПГ. К ним относятся сужение или ампутация протоков (иногда с расширением престенотического отдела), разрушение боковых ветвей протока, смещение его опухолью,деформация терминальной части общего желчного и панкреатического протоков (рис. III.153).
Рис. III.151. Компьютерная томограмма и схема к ней. Pax поджелудочной железы. I — печень; 2 — желчный пузырь; 3 — правая почка; 4 — опухоль поджелудочной
железы; 5 — желудок; 6 — брюшная аорта; 7 — селезенка. Рис.
та поджелудочной железы.
Рис. III. 153. Эндоскопическая ретроградная панкреатограмма. Рак поджелудоч- ной железы. Опухоль аызвала значительное сужение (указано стрелкой) протока поджелудочной железы в ее головке.
Исследование функции поджелудочной железы осуществляют с помощью не только лабораторной диагностики, но и радиоиммунологического анализа. Как известно, поджелудочная железа выполняет две основные физиологические функции. Во-первых, как экзокринная (внешнесекреторная) железа она выделяет в двенадцатиперстную кишку сок, содержащий ферменты, гидролизуюшие основные группы пищевых полимеров. Во-вторых, как эндокринная (внутрисекреторная) железа она секретирует в кровь полипептидные гормоны, регулирующие ассимиляцию пищи и некоторые метаболические процессы в организме. Как внешнесекреторную, так и внутрисекреторную функции железы изучают с помощью радиоиммунных тестов. О выделении железой липазы судят на основе радиометрии всего тела человека после приема внутрь радиоактивного триолеат-глицерина. Содержание трипсина определяют радиоиммунным методом.Инсулин участвует в расщеплении сахара и является основным регулятором уровня глюкозы в крови. Он вырабатывается β-клетками поджелудочной железы в виде проинсулина. Последний состоит из двух частей:биологически активной формы — собственно инсулина и неактивнойформы — С-пептида. Освобождение этих молекул происходит в крови. Инсулин достигает печени и там участвует в обмене веществ. При этом около 60 % его инактивируется, а остаток возвращается в кровоток. С-пептид проходит печень неизмененным, и его концентрация в крови сохраняется.Таким образом, хотя инсулин и С-пептид экскретируются поджелудочной железой в равных количествах, последнего в крови больше, чем инсулина.Исследование гормонально-ферментативной активности поджелудочной железы выполняют посредством нагрузочных проб с глюкозой. С по- мощью стандартного тест-набора анализируют концентрацию гормонов до,а также через 1 и 2 ч после приема 50 г глюкозы. В норме концентрация инсулина после приема глюкозы начинает увеличиваться, а затем снижается до нормального уровня. У больных со скрыто проявляющимся диабетом и нормальным содержанием сахара в крови уровень инсулина в крови повышается медленно, максимальный подъем наступает через 90—120 мин. При явном диабете подъем инсулина в ответ на сахарную нагрузку еше больше угнетен, максимум регистрируется через 2—3 ч. Ценность определения С-пептида велика в тех случаях, когда больные длительно лечились инсулином, так как радиоиммунологическим способом определить инсулинкрови не удается.
НАДПОЧЕЧНИКИ Существенную черту всякого организма, пока он живет, составляет скорее последовательность и координация процессов, нем архитектура инертной материи. Джон Бернал Распознавание заболеваний эндокринных желез — одна из самых ярких страниц лучевой диагностики. С помощью лучевых методов врач определяет изменения структуры железы и очаговые образования в ней. Более того,он может обнаружить и количественно оценить нарушения функции каждой железы и ≪руководящих органов≫ гормональной иерархии — гипоталамуса и гипофиза. Однако нельзя забывать, что основной показатель — уровень гормонов в периферической крови — не всегда и не в полной мере отражает состояние пациента, так как зависит не только от функции эндокринных желез, но и от других регуляторных механизмов. В связи с этим при оценке результатов лучевых исследований необходимо учитывать анам-
нестические данные и клиническую картину болезни. Щитовидной железы Состояние йодного обмена и функцию щитовидной железы оценивают посредством радионуклидных исследований. Как известно, щитовидная железа выполняет три главные функции: 1) захват йодидов из крови; 2) синтез йодсодержащих тиреоидных гормонов; 3) выделение этих гормонов в кровь. Первые две функции изучают с помощью радиометрии железы, третью
Рис. III.248. Сцинтиграмма нормальной щитовидной железы
функцию, а также содержание в крови гормонов, регулирующих деятельность щитовидной железы,— путем радиоиммунологического анализа. В организм человека йод поступает с пищей и водой. Всасываясь в кишечнике, неорганические соединения йода быстро распределяются во всех тканях и водной среде организма. Щитовидная железа обладает способностью улавливать йодиды из циркулирующей крови. В железе происходит окисление йодидов с образованием атомарного йода. В дальнейшем осуществляется йодизация тиреоглобулина, в результате чего образуются тиреоидные гормоны: трийодтиронин (Т}) и тетрайодтиронин, или тироксин (Т4). Оба гормона откладываются в виде инфрафолликулярного коллоида. Таким образом, внутритиреоидный этап йодного обмена состоит из двух фаз: неорганической (захват йодидов из крови) и органической (образование тиреоидных гормонов). Для суммарной оценки этого этапа пациенту дают натощак раствор йодида натрия в воде. Радионуклидом является' " I активностью 500 кБк. Гамма-излучение йода, поглощенного щитовидной железой, регистрируют с помощью радиометра. При этом сцинтилляционный датчик располагают в 30 см от передней поверхности шеи. При такой геометрии счета на результаты не влияют глубина залегания железы и ее неодинаковая толщина в разных отделах. На результаты исследования внутритиреоидного этапа йодного обмена значительное влияние оказывают прием больными препаратов содержащих иод (раствор Люголя, рентгеноконтрастные йодсодержащие средства морская капуста) и бром, употребление гормональных (тиреоидине гормоны, гормоны гипофиза, надпочечников, половых желез) и антитиреоидных(перхлорат калия, мерказолил и др.) препаратов. У больных, принимавших какие-либо из указанных препаратов, тест захвата осуществляют лишь через 3—6 нед после их отмены.
Из щитовидной железы Т3 и Т4 поступают в кровь, где соединяются с особым транспортным белком - тироксинсвязывающим глобулином (ТСГ). Это препятствует разрушению гормонов, но одновременно делает их неактивными. Только небольшая часть тиреоидных гормонов (около 0,5 %) циркулирует в крови в свободном, несвязанном состоянии, но именно эти свободные фракции Т, и Т, обусловливают биологический эффект. В периферической крови Т4 в 50 раз больше, чем Т3. Однако в тканях больше Т3, так как часть его образуется на периферии из Т4 путем отщепления от него одного атома йода. Выведение тиреоидных гормонов в кровь, их циркуляция в организме и подведение к тканям составляют транспортно-органический этап йодного обмена. Его изучение обеспечивает радиоиммунологический анализ. С этой целью у пациента утром натощак берут кровь из вены локтевого сгиба (у женщин — в первую фазу менструального цикла). Все исследования проводят с помощью стандартных наборов реагентов, т.е. in vitro. Благодаря этому стало доступно обследование детей, беременных, кормящих матерей, нетранспортабельных пациентов, больных с лекарственной блокадой щитовидной железы. Радиоиммунным методом определяют содержание в крови общего и свободного Tj, общего и свободного f<, ТСГ, антител к тироглобулину.Кроме того, таким же образом устанавливают уровень тиротропина и тиролиберина. Тиротропин — гормон, выделяемый тиреотропными клетками (тиреотропоциты) передней доли гипофиза. Выброс тиротропина в кровь приводит к усилению функции щитовидной железы, что сопровождается повышением концентрации Т3 и TY В свою очередь указанные тиреоидные гормоны тормозят выработку гипофизом тиротропина. Таким образом, между функционированием щитовидной железы и гипофиза имеется обратная гормональная связь. Вместе с тем тиротропин стимулирует образование тиролиберина — гормона, вырабатываемого в гипоталамусе. В то же время тиролиберин стимулирует тиреотропную функцию гипофиза. Тироглобулин является основным компонентом коллоида фолликулов щитовидной железы. В крови здоровых людей тироглобулин циркулирует в небольших количествах - в концентрации 7-60 мкг/л. Концентрация повышается при различных заболеваниях щитовидной железы: тиреоидите,токсической аденоме, диффузном токсическом зобе. Однако наибольшеезначение имеет определение этого гормона у больных раком железы. При недифференцированном раке содержание тироглобулина в крови не повы- шается, тогда как дифференцированные формы опухоли обладают способностью продуцировать большое количество тироглобулина. Особенно значительно увеличивается концентрация тироглобулина при появлении метастазов дифференцированного рака щитовидной железы.
Щитовидной железы Для того чтобы провести рациональное лечение, необходимо определить морфологические изменения в щитовидной железе и уровень эндокринной функции всех желез, регулирующих обмен йода в организме.Программу обследования больного следует сообразовать с основными клинико-радиологическими синдромами. Целесообразно выделить следующие синдромы: 1) диффузное увеличение щитовидной же/1езы — диффузный зоб (эутиреоидный или токсический); 2) токсический узловой зоб (токсическая аденома щитовидной железы); 3) доброкачественное объемное образование в щитовидной железе; 4) злокачественное объемное образование в щитовидной железе; 5) гипотиреоз. В большинстве случаев радионуклидное исследование начинают с разграничения гипер-, эу- и гипотиреоидных состояний с помощью радиоиммунологического определения уровня тиреоидных гормонов в крови Повышенная концентрация Тл и Тз характерна для гипертиреоза,пониженная — для гипотиреоза. Прежде всего определяют общий тироксин, т.е. суммарное количество гормона (как связанного с транспортным белком — ТСГ, так и находящегося в свободном состоянии в крови — СТ4). Нормальная концентрация Т4 в крови колеблется в пределах от 70 до 150 нмоль/л. Концентрация ниже 70 нмоль/л свидетельствует о гипотиреозе, а выше 150 нмоль/л — о гипертиреозе. Поскольку основной действующей фракцией Т4 является его несвязанная часть, определение ее концентрации важно для установления активности тироксина. У здоровых людей концентрация СТ4 в крови исчезающе мала, всего 10—20 нмоль/л. Как и при определении общего тироксина, уменьшение содержания СТ4 указывает на гипотиреоз, а увеличение —на гипертиреоз. Определение уровня Тз имеет меньшее значение, чем Т4. Определяют общий Т] и свободный Тз (CTj). В норме содержание Т3 составляет 1,3—9,5 нмоль/л, СТ3 — 3—10 нмоль/л. Превышение должных величин характерно для гипертиреоза, уменьшение — для гипотиреоза. Данные о содержании Т4 более достоверны, но определение концентрации Т3 позволяет выявить особую форму гипертиреоза — так называемый Т3-тиреотоксикоз. Он встречается не так уж редко — у 5—10 % больных тиреотокси- козом. В клинической практике наблюдаются случаи, когда при нормальной концентрации Т, отмечается уменьшение содержания Т3. В подобных случаях диагностируют ≪синдром низкого уровня 7>. Он развивается при различных системных заболеваниях, недостаточности печени и почек злокачественных опухолях, голодании, ожогах, обширных оперативных'вмешательствах. Для оценки функционального состояния щитовидной железы считают важным определение не только содержания Т< и Т,, но и концентрации ТСГ. У здоровых людей она составляет 0,36-0,42 мкмоль/л. Уровень ТСГ повышается при беременности, у новорожденных, при использовании эстрогенов и пероральных контрацептивов. Снижение уровня ТСГ наблюдается при заболеваниях почек, применении андрогенов и преднизолона. Особую роль в клинике приобрело вычисление отношения общего тироксина к ТСГ. Показатель Τι/ТСГ позволяет четко разграничить эу-, гипо- и гипертиреоидные состояния, причем даже при изменении концентрации транспортных белков. Предложен также ряд других индексов Среди них ≪интегральный индекс≫ (ИИ): ИИ=(СТ)+СТ4)/СТТГ, где СТ5 - нормированное значение уровня общего Тз (2,38 нмоль/л • 100 %); СТ, - нормированное значение уровня общего тироксина (90,0 нмоль/л • 100 %), СТТГ - норми- рованное значение тиротропина (4,46 мЕ/л • 100 %). По данным С.Л.Моро- зова, в условиях Москвы диапазон нормальных значений ИИ 0,6—5,0 отн. ед., гипертиреоза — выше 5,0 отн. ед., гипотиреоза — ниже 0,6 отн. ед. В случае невозможности проведения радиоиммунологического анализа, а также при необходимости установить состояние внутритиреоидного этапа йодного обмена выполняют радиометрию щитовидной железы. Соответст- вующие нормативы для эутиреоидного статуса были приведены выше Парадокс: чем меньше знаешь, тем больше знаешь, что сказать. Л.Сухоруков Чему-нибудь да научила Детей своих природа-мать: Кто ничего создать не может, Умеет тот критиковать. Д.Р.Лоуэлл Начинающий исследователь маститому ученому: ≪Гово- рят, что гениальность — это тоже болезнь?≫ — ≪Возмож- но. Но вам не стоит бояться. Вы абсолютно здоровы≫. ≪Когда я начинал свою карьеру, у меня не было ничего, кроме собственного ума!≫ — ≪Да, очень многие в наше время начинают с нуля...≫ Диффузный зоб. Различают диффузное увеличение всей щитовидной железы в отсутствие в ней отдельных пальпируемых узлов и диффузно-узловой зоб когда в увеличенном органе развивается один или несколько узлов. При обеих формах функция железы может быть нормальной, усиленной или ослабленной. На ашограммах при диффузном зобе выявляется увеличенная щито- видная железа с сохраненной акустической структурой. Эхогенноеть ткани железы обычно понижена, но вместе с тем выделяются более грубые структуры — соединительнотканные тяжи на фоне фолликулярной перестройки. Сцинтиграммы подтверждают диффузное равномерное увеличение железы (рис. III. 249). Контуры железы всегда выпуклые.Повышенная интенсивность изображения наблюдается при усиленной функции тиреоидной ткани. В больших зобах нередко выявляют очаговые образования, в том числе кисты. При тиреоидите железа тоже увеличена, но РФП распределен неравномерно, хотя четко ограниченных узлов обычно нет.
Рис. III.249. Сцинтиграммы щитовидной железы. а — нормальная железа; б — диффузное увеличение железы; в — ≪холодный≫ узел в железе (х); г — ≪горячий≫ узел в левой доле железы, вне узла ткань железы не накап- ливает РФП. Иногда щитовидная железа расположена за грудиной (≪з а г ρ у д и нн ы й з о б≫). Тень такого зоба вырисовывается на рентгенограммах и особенно на томограммах. Сцинтиграммы позволяют отличить его от опухолевого образования в средостении. Токсический узловой зоб. При узловых поражениях щитовидной железы исследование целесообразно начинать с сонографии. Ультразвуковое скани- рование позволяет подтвердить наличие узлов в железе, установить их мак- роморфологическую структуру, отличить их от кист. Дальнейшим этапом разграничения узловых образований является сцинтиграфия. Большинство узловых образований, за исключением токсической аденомы, дают на сцинтиграмме дефект накопления РФП — ≪холодный≫ очаг. Субстратом же ≪горячего≫ очага обычно является токсическая аденома - доброкачествен- сико°заРа3°ВаНИе' П Р И К 0 Т ° Р 0М н а б л ю д а е т с я циническая картина тиреоток- Токсическая аденома щитовидной железы - очаговая гиперплазия тиреоиднои ткани. При сонографии она выявляется как одиночный четкокотированный узел с пониженной эхогенностью, на сцинтиграммах обусловливает ≪горячий≫ очаг (см. рис. III.249). При этом остальныеотделы железы не накапливают РФП или его в них очень мало Доказательством токсической аденомы служит тест стимуляции: после введения тиротропина на сцинтиграммах появляется изображение всех ос- тальных отделов щитовидной железы. Нередко при токсической аденоме используют также тест ≪подавления≫. Он позволяет установить, зависит ли функция щитовидной железы иаденомы от концентрации циркулирующего в крови гормона гипофиза —тиротропина. С этой целью больному вводят тиреоидные гормоны — Тз илиТ,. Если функция железы и узлового образования в ней зависит от гипофиза, то на повторных сцинтиграммах отмечается значительное, до 50 %, снижение накопления РФП. В то же время автономно функционирующиеузлы, в том числе токсическая аденома, не реагируют на введение тиреоидных гормонов. Доброкачественное узловое образование. В щитовидной железе встречаются различные по природе доброкачественные образования: к и с т ы,а д е н о м ы, у з л ы при н е к о т о р ы х ф о р м а х к о л л о и д н о г о зоба, у ч а с т к и о г р а н и ч е н н о г о т и р е о и д и т а, рубц о в ы е п о л я. Все они на сцинтиграммах обусловливают участок, в котором РФП не накапливается или накапливается очень слабо, т.е. ≪холодный≫ узел. На основании результатов радионуклидного исследования ус- тановить его происхождение трудно, а порой невозможно. В этом случае в диагностике помогают клинические данные, результаты сонографии и биопсии. По характеру структуры доброкачественные образования разделяют на с о л и д н ы е, к и с т о з н ы е и с м е ш а н н ы е. Солидный узел состоит из плотной ткани, кистозный представляет собой полость с жидким содержимым, а смешанный включает как плотную ткань, так и кисты. Сонограммы позволяют сразу выделить все кистозные образования.К и с т а определяется как округлое или овальное тело с ровными контурами и отличается однородной эхонегативностью (рис. III. 250). Ф о л л и к у л я р н а я а д е н о м а выглядит как образование правильной округлой формы пониженной эхогенности с некоторой неоднородностью структуры (рис. III.251). Очертания аденомы обычно ровные Более плотные участки в ней определяются по повышенной эхогенности; в таких случаях может быть виден пониженный по эхогенности ободок вокруг, обусловленный периузловым отеком тиреоидной ткани. ≪Холодный≫ очаг при ограниченном тиреоидите дает участок низкой эхогенности с нерезкими очертаниями и мелкими дополнительными структурами внутри.
Рис. III.250. Сонограммы щитовидной железы,а — киста; б — аденома. Злокачественное объемное образование. Раковый узел в щитовидной железе, как правило, одиночный. На сцинтиграммах он обычно вырисовывается как ≪холодный≫ очаг. Ультразвуковая картина его непроста для интерпретации, так как варьирует в зависимости от структуры опухоли. Чаще всего на сонограммах виден узел низкой эхоплотности с довольно четкими,но неровными контурами. Однако встречаются опухоли с повышенной эхогенностью. Изображение узла неоднородно: на его фоне выделяются участки различной эхогенности. Вокруг опухоли нет эхонегативного ободка.Вместо него по периферии узла часто заметны очень мелкие кальцификаты в виде коротких линий или очажков. Гипотиреоз. Различают четыре формы гипотиреоза: первичный,вторичный, третичный, йоддефицитный. При п е р в и ч н о м г и п о т и р е о з е нарушено гормонообразование в самой щитовидной железе, при в т о р и ч н о м снижена тирео- тропная функция гипофиза. Трет и ч н ы й г и п о т и р е о з вызван угнетением деятельности гипоталамуса. Наконец, й о д д еф и ц и т н ы й г и п о т и р е о з развивается при недостаточном содержании йода в пище и воде.
Заболевания надпочечников Лучевые методы оказывают существенную помощь клиницисту в распознавании поражений надпочечников. На обзорных рентгенограммах эти железы не видны. Только в тех случаях, когда болезнь Аддисона связана с туберкулезным поражением надпочечников, в последних иногда заметны мелкие отложения извести. В связи с этим наиболее простым методом лучевого исследования является сонография. Отметим лишь, что нормальные или слегка увеличенные надпочечники на сонограммах вырисовываются далеко не всегда. На компьютерных томограммах надпочечник можно обнаружить как об- разование, находящееся над верхним полюсом почки и несколько кпереди от него. Нормальная железа обусловливает небольшое образование овальной или треугольной формы с прямыми или выпуклыми контурами. Опухоль приводит к его увеличению и деформации (рис. III. 252). Компьютерные то- мограммы позволяют выявлять опухоли диаметром всего 0,5—1,0 см. Еще более чувствительным методом считается МРТ, особенно при констатации гиперпла- зии коры надпочечников (при сонографии и КТ гиперплазия регистрируется лишь у половины больных).Разработана также сцинтиграфия надпочечников. Ее осуществляют посредством внутривенного введения ""'Tc-MIBG. Нормальный надпочечник образует очаг накопления РФП над верхним полюсом почки.Эту методику применяют редко ввиду значительно больших диагностических возможностей КТ и МРТ.Однако она полезна при дифференциации гиперплазии и опухоли надпочечни-ка. При аденоме увеличен один надпочечник, в котором накапливается большое количество РФП, тогда как функция второго подавлена. При нодулярной гиперплазии также увеличен и хорошо концентрирует РФП один надпочечник,а второй имеет небольшие размеры и слабо накапливает РФП. Нарушение функции надпочечников проявляется различными клиническими синдромами и характеризуется специфическими лабораторными данными (синдром Иценко—Кушинга, синдром Конна — первичный альдостеронизм, симптоматическая гипертензия на почве развития феохромоцитомы). Органической основой синдрома Иценко—Кушинга чаще всего бывает двусторонняя гиперплазия коры надпочечников (преимущественно вследствие возникновения аденомы гипофиза), а синдрома Конна — гиперплазия или опухоль (обычно доброкачественная аденома надпочечника).Соответственно строится тактика лучевого обследования, в которой ведущее место занимает КТ.Из изложенного ясно, что при синдроме Иценко Кушинга исследование нужно дополнить рентгенографией, КТ или МРТ области турецкого седла в поисках аденомы гипофиза. Кроме того, при этом синдроме выполняют рентгенографию скелета. В молодом возрасте отмечается замедление роста костей Вследствие нарушения минерального обмена возникает системный остеопороз. Нередки переломы ребер и тел позвонков, а также асептические некрозы костей. Исследование венозной крови на содержание надпочечниковых гормонов выполняют методом катетеризации надпочечниковых вен трансфеморальным доступом с последующей контрастной венографией и забором образцовкрови из этих вен и нижней полой вены. Процедура имеет инвазивный характер и технически сложна, производят ее в ангиографическом кабинете.Тестирование венозной крови достаточно надежный тест для разграничения одно- и двусторонней гиперплазии и аденомы, а также интра- иэкстраадренальной локации феохромоцитомы.В надпочечниках часто выявляют метастазы рака. Печальное первенство здесь принадлежит раку молочной железы и ле Лучевое исследование поджелудочной железы Поджелудочная железа располагается забрюшинно. Головка ее находится справа от срединной линии в петле двенадцатиперстной кишки, а хвост простирается по направлению к воротам селезенки. Общая длина железы 12—15 см, ширина — 3—6 см, толщина 2—4 см. Секрет железы выделяется через проток поджелудочной железы (вирсунгов проток), диаметр которого
Рис. HI.147. Сонограмма нормальной поджелудочной железы и схема к ней. 1 — передняя брюшная стенка;2 — желчный пузырь; 3 — левая доля печени; 4—6 — соответственно головка, тело и хвост поджелудочной железы; 7 — селезеночная вена; 8 — нижняя полая вена; 9 — верхняя брыжеечная артерия; 10 — аорта; 11 —тело позвонка.
обычно не превышает 2—3 мм. Он открывается в двенадцатиперстную кишку вместе с общим желчным протоком через большой сосок двенадцатиперстной кишки.Добавочный проток поджелудочной железы (санториниев проток) открывается через малый сосок двенадцатиперстной кишки.На обзорных рентгенограммах брюшной полости поджелудочная железа неразличима. Исключением являются лишь редкие случаи обызвествлений —паренхимы, стенок псевдокист и камней в протоках при хроническом панкреатите. На обзорных снимках, а также при контрастном рентгенологическом исследовании желудка и кишечника могут быть выявлены косвенные признаки поражения железы. Так, при объемных поражениях ее наблюдается раздвигание петель тонкой кишки, увеличение расстояния между желудком и поперечной ободочной кишкой. Особенно наглядно объемные процессы в головке железы проявляются со стороны петли двенадцатиперстной кишки: она расширяется, стенки кишки деформируются, нисходящая часть ее при- обретает форму ≪перевернутой тройки≫ (симптом Фростберга). При остром панкреатите на рентгенофаммах грудной клетки могут выявляться инфильт- раты в базальных отделах легких и плевральный выпот. Сонография является первичным методом исследования поджелудочной железы. На сонограммах железа выявляется как удлиненная не совсем однородная полоска между левой долей печени и желудком спереди и нижней полой веной, брюшной аортой, позвоночником и селезеночной веной сзади (рис. III. 147). Рядом с железой можно выявить другие анатомические структуры: верхнюю брыжеечную артерию и вену, селезеночную артерию, печеночную артерию, портальную вену. Эхогенность железы обычно несколько выше, чем печени. Следует учесть то обстоятельство, что
I — правая доля печени; 2 — левая доля; 3—5 — соответственно головка и хвост под- желудочной железы; 6 — брюшная аорта; 7 — верхний полюс левой почки; 8 — селе- зенка.
поджелудочная железа видна на сонограммах далеко не у всех лиц. Примерно у 20 % больных ультразвуковая локация железы затруднена из-за раздутых газом кишечных петель. Проток железы выявляется на сонограммах лишь у'/3 пациентов. Определенную полезную информацию дает цветное допплеровское картирование. Оно позволяет оценить внутриорганный кровоток,что используют в дифференциальной диагностике объемных поражений.Пространственное разрешение сонографии в диагностике объемных процессов в поджелудочной железе составляет около 1 см. Компьютерная томография позволяет получить исключительно важную информацию о состоянии поджелудочной железы (рис. 111.148). Ее пространственное разрешение значительно лучше, чем у сонографии, и составляет около 3—4 мм. КТ дает возможность точно оценить состояние самой железы, а также других органов: желчных путей, почек, селезенки, брыжейки, кишечника. Существенным преимуществом КТ перед сонографией является возможность визуализировать железу в тех случаях, когда ультразвук бессилен — в условиях выраженного метеоризма. Для дифференциальной диагностики объемных образований применяют КТ с усилением, т.е. введением контрастных вешеств. МРТи сцинтиграфия имеют в настоящее время пока еще ограниченное значение в обследовании больных с поражениями поджелудочной железы.
Ангиографию поджелудочной железы в настоящее время применяют редко, главным образом для дифференциальной диагностики эндокринных
Рис. III. 149. Эндоскопическая ретроградная панкреатограмма. Контрастное вещество равномерно заполнило проток поджелудоч- ной железы и его ветви. опухолей железы и в некоторых случаях для уточнения характера оперативного вмешательства. Контрастируют чревный ствол и верхнюю брыжеечную артерию. Интервенционные методы при исследовании поджелудочной железы включают тонко-игольную биопсию, дренирование и эмболизацию. Тонкоигольную биопсию осуществляют под контролем сонографии или КТ. С ее помощью удается исследовать содержимое кисты,абсцесса, выполнить биопсию опухолевой ткани. Путем чрескожного дренирования осуществляют лечение абсцессов и кист. В ряде случаев прибега- ют к внутреннему дренированию псевдокисты поджелудочной железы в желудок или кишечник. Это дает возможность избежать оперативного вмешательства у тех пациентов, у которых оно по каким-либо причинам противопоказано. Эмболизацию артерий поджелудочной железы проводят при наличии аневризм, которые могут возникнуть в качестве осложнений хронического индурационного панкреатита.
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-25; просмотров: 249; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.147.61.142 (0.107 с.) |
 Рис. III. 150. Эндоскопическая ретроградная
Рис. III. 150. Эндоскопическая ретроградная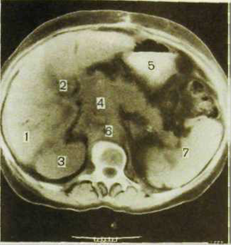

 Рис. Ш.152. Компьютерная томограмма. Опухоль (указана стрелкой) тела и хвос-
Рис. Ш.152. Компьютерная томограмма. Опухоль (указана стрелкой) тела и хвос-







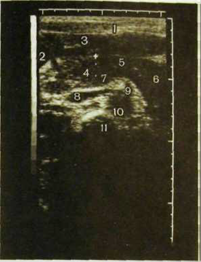

 Рис. III.148. Компьютерная томограмма нормальной поджелудочной железы.
Рис. III.148. Компьютерная томограмма нормальной поджелудочной железы.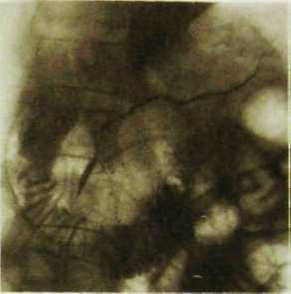 Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) является важным диагностическим исследованием протоков поджелудочной железы и в некоторой степени ее паренхимы (рис. III. 149). Этот метод позволяет оценить проходимость протоков при раке и панкреатите, что исключительно важно при составлении плана хирургического лечения, а также выявить патологическое сообщение протоков с кистозными образованиями.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) является важным диагностическим исследованием протоков поджелудочной железы и в некоторой степени ее паренхимы (рис. III. 149). Этот метод позволяет оценить проходимость протоков при раке и панкреатите, что исключительно важно при составлении плана хирургического лечения, а также выявить патологическое сообщение протоков с кистозными образованиями.


