
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Завдання 3. Розрахунок середнього вмісту гемоглобіну в одному еритроциті.
Теоретичні відомості. Важливим діагностичним показником, який дозволяє оцінити еритропоез та провести диференційну діагностику анемій, слугує середній вміст гемоглобіну в одному еритроциті (СГЕ). Еритроцити з нормальним вмістом гемоглобіну (26-36 пг) називають нормохромними. Якщо СГЕ патологічно знижений, то еритроцити називають гіпохромними, а якщо підвищений – гіперхромними. Ці ж терміни вживають для позначення різних форм анемій. У випадку, коли утворення гемоглобіну знижується внаслідок дефіциту заліза, вміст гемоглобіну в розрахунку на еритроцит знижується і виникає гіпохромна анемія. При інших видах анемій (наприклад, перцинозна анемія) порушується утворення еритроцитів в кістковому мозку і в крові з'являються деформовані еритроцити з високим вмістом гемоглобіну. В даному випадку мова йде про гіперхромну анемію. Хід роботи. Середній вміст гемоглобіну в еритроциті знаходять шляхом ділення кількості гемоглобіну в певному об’ємі крові на число еритроцитів в тому ж об’ємі. Приклад розрахунку СГЕ: у здорового чоловіка в 1 л крові міститься 158 г гемоглобіну та 5,1 млн.×106 еритроцитів (1 л = 106 мкл). СГЕ дорівнює співвідношенню цих величин:
Така ж величина СГЕ характерна для здорових жінок:
Розрахувати середній вміст гемоглобіну в одному еритроциті. Зробити висновок про рівень хромазії крові. КОНТРОЛЬНІ ПИТАННЯ 1. Яку будову має камера Горяєва. 2. Техніка підрахунку еритроцитів та лейкоцитів. 3. Нормальні значення вмісту формених елементів крові? 4. З якою метою для визначення концентрації гемоглобіну викликають гемоліз крові. 5. Що таке абсолютний та відносний вміст гемоглобіну в крові? 6. Яке діагностичне значення має визначення середнього вмісту гемоглобіну в одному еритроциті?
Лабораторна робота № 6
Тема: Методика реєстрації та розшифровки електрокардіограми. Мета: Зареєструвати ЕКГ людини в стані спокою та зробити її елементарний аналіз.
Теоретичні питання 1. Будова серця. 2. Фізіологічні властивості міокарда. 3. Фази серцевого циклу. 4. Регуляція роботи серця. 5. Діагностична роль методу електрокардіографії. 6. Методика реєстрації електрокардіограми та ЕКГ відведення. 7. Характеристика нормальної електрокардіограми.
Матеріали та обладнання: електрокардіограф, електроди, 10%-й розчин хлориду натрію, марлеві салфетки, кушетка. Навчальні завдання Теоретичні відомості. Електрокардіографія – це метод реєстрації електричних явищ, які виникають в серці в різні фази серцевого циклу. Встановлено, що збуджена ділянка міокарду стає електронегативною відносно незбудженої. Таким чином, серце в процесі своєї роботи є джерелом електричних струмів, які поширюються по тілу в різні його ділянки. Відображенням електричних явищ, які відбуваються у серці, є характерна крива – електрокардіограма, яка зазвичай складається з п’яти позитивних та негативних зубців (рис. 6.1). Три крупні зубця Р, R, Т – спрямовані вершиною догори, два дрібних Q та S – орієнтовані вниз. Зубець Р – передсердний комплекс електрокардіограми; він є алгебраїчною сумою потенціалів, які виникають в правому та лівому передсерді при їх збудженні. Зубці Q, R, S і Т – шлуночкові потенціали; вони відображають процеси збудження шлуночків. Інколи на ЕКГ визначаються зубці U, які характеризують остаточну реполяризацію міокарду шлуночків.
Рис. 6.1 – Компоненти нормальної електрокардіограми. В електрокардіографічному обстеженні, як правило, використовують 12 загальноприйнятих відведень: 6 від кінцівок і 6 грудних. Перші 3 стандартних відведення були запропоновані Ейнтговеном. Вісі цих відведень утворюють у фронтальній площині грудної клітки так званий трикутник Ейнтговена (рис. 6.2). Стандартні відведення ще називають двополюсними, оскільки вони реєструють різницю потенціалів між двома електродами. Зареєстрована електрокардіографом різниця потенціалів між лівою та правою рукою називається І відведенням, між правою рукою та лівою ногою – ІІ відведенням, між лівою рукою та лівою ногою – ІІІ відведенням.
Рис. 6.2 – Трикутник Ейнтговена. Реєструють також підсилені відведення від кінцівок: aVR – від правої руки, aVL – від лівої руки та аVF – від лівої ноги. Підсилені відведення знаходяться у певному співвідношенні зі стандартними. Так, відведення aVL в нормі подібне до І відведення, aVR – до дзеркально перевернутого ІІ відведення, аVF – подібне до ІІ та ІІІ відведень. Шість грудних відведень позначають V1-V6. Електрод від позитивного полюса встановлюють на такі точки: V1 в четвертому міжребер'ї біля правого краю грудини; V2 в четвертому міжребер'ї біля лівого краю грудини; V3 посередині між точками V2 та V4; V4 в п’ятому міжребер'ї по лівій серединно-ключичній лінії; V5 на рівні відведення V4 по лівій передній аксилярній лінії; V6 на тому ж рівні по лівій середній аксилярній лінії.
Хід роботи. Для реєстрації ЕКГ досліджуваного вкладають на спину і пропонують розслабити м’язи, бо їх тремтіння викривляє ЕКГ. Запис здійснюють за допомогою електродів, розташованих на передпліччях та гомілках. Для накладення грудного електроду використовують спеціальну грушу. Шкіру на місці накладення електродів бажано знежирити спиртом. В якості струмопровідного середовища між шкірою та електродами використовують марлеві прокладки, які змочують 10%-м розчином хлориду натрію. Після накладення електродів на кінцівки пацієнту до них підключають проводи від шланга відведень електрокардіографа, що мають різний колір. Провід з червоним маркуванням приєднують до правої руки, з жовтим – до лівої руки, зеленим – до лівої ноги. Провід з чорним маркуванням (заземлення) накладають на праву ногу. Білий провід є грудним електродом. В кожному відведенні фіксують не менше 4 комплексів ЕКГ. Безпосередньо перед записом ЕКГ встановлюють ручку перемикача відведень в положення “1мВ” і записують мілівольт, який слугує орієнтиром для стандартизації зубців ЕКГ. Обирають швидкість руху стрічки електрокардіограми (50 або 25 мм/с). Амплітуду зубців ЕКГ вимірюють у мілівольтах (мВ). 1 мВ відповідає відхиленню від ізоелектричної лінії на 1 мм. Ширину зубців і тривалість інтервалів вимірюють у секундах. При швидкості руху стрічки 50 мм/с 1 мм відповідає 0,02 с (5 мм – 0,1 с) а при швидкості 25 мм/с – 1 мм відповідає 0,04 с (5 мм – 0,2 с). Ширину зубців і тривалість інтервалів оцінюють у тому відведенні, де вони мають найбільше значення. Після реєстрації електрокардіограми проводять її елементарний аналіз з метою оцінки фізіологічних властивостей міокарду: І. Оцінка автоматії вимагає дослідження частоти серцевих скорочень, правильності серцевого ритму та визначення водія серцевого ритму. 1.1 Частота серцевих скорочень. Для цього необхідно визначити середню тривалість серцевого циклу (інтервалу R-R). Розрахунок частоти серцевих скорочень (ЧСС) здійснюють за формулою 6.1:
де 60 – кількість секунд у хвилині, (R-R)сер. – середня тривалість R-R інтервалів, виражена у секундах. На основі визначеного показника роблять висновок про активність водіїв ритму серцевого м’яза. При цьому виділяють такі стани: а) тахікардія (прискорений серцевий ритм, ЧСС³90 уд/хв) спостерігається при підвищенні тонусу симпатичної нервової системи, ураженнях клітин синусового вузла (інфекція, інтоксикація, гіпоксія), вживанні ліків, чаю, кави, алкоголю. В нормі тахікардія спостерігається у дітей та підлітків, а також при фізичних та емоційних навантаженнях; б) нормокардія (нормальний серцевий ритм, ЧСС=61-89 уд/хв) спостерігається у здорових людей зрілого та похилого віку в стані спокою, у тренованих людей при незначній інтенсивності впливу стресових факторів; в) брадикардія (уповільнений серцевий ритм, ЧСС£60 уд/хв) в нормі спостерігається під час сну, в стані спокою у тренованих людей, при підвищенні тонусу парасимпатичної нервової системи в результаті вірусних захворювань.
1.2 Правильність серцевого ритму. Тривалість інтервалів R-R має бути однаковою. Якщо два сусідні R-R інтервали відрізняються більше як на 0,05 с, то говорять про наявність аритмії. В нормі спостерігається тільки дихальна аритмія, яка характеризується збільшенням тривалості R-R інтервалів на видиху та зменшенням на вдиху (рис. 6.3). Дихальна аритмія зникає при затримці дихання. Всі інші види аритмій свідчать про порушення серцевого ритму.
Рис. 6.3 – Синусова дихальна аритмія. 1.3 Визначення водія серцевого ритму. Для цього необхідно визначити зубці Р та їх відношення до шлуночкових комплексів. Якщо зубці Р мають нормальну форму і напрямок та передують комплексу QRS, то джерелом ритму є синусовий вузол. У випадку, якщо функцію водія серцевого ритму беруть на себе інші центри автоматії, на електрокардіограмі виникають специфічні зміни (рис. 6.4).

 
Рис. 6.4 – Екстрасистоли різного походження з повною компенсаторною паузою: А – передсердні екстрасистоли (зубець Р передує шлуночковому комплексу, QRS – не змінний); Б – екстрасистоли з атріовентрикулярного з'єднання (одночасне збудження передсердь та шлуночків обумовлює злиття зубця Р та комплексу QRS); В – шлуночкові екстрасистоли (зубець Р відсутній, комплекс QRS деформований з дискордантним зубцем Т). ІІ. Оцінка провідникових властивостей міокарду передсердь та шлуночків проводиться за тривалістю P-Q інтервалу та комплексу QRS. 2.1 Інтервал P-Q(P-R). Відповідає часу проходження збудження по передсердях та передсердно-шлуночковому вузлу. Вимірюють інтервал від початку зубця Р до початку першого зубця комплексу QRS. В нормі інтервал P-Q становить 0,12-0,18 с. Його подовшання спостерігається при гіпертрофії передсердь, порушеннях провідникових властивостей. 2.2 Комплекс QRS відповідає збудженню міокарду шлуночків. Ширину комплексу вимірюють від початку зубця Q до кінця зубця S. Тривалість цього комплексу в нормі становить – 0,06-0,09 с. Подовшання комплексу пов’язане з порушеннями проведення збудження в межах шлуночків. Показником порушень провідникових властивостей міокарду шлуночків може також слугувати також наявність зазублин зубця R. Якщо ці зазублини не призводять до збільшення тривалості комплексу QRS понад норму – їх розглядають як фізіологічні (обумовлені асиметричним розвитком лівого та правого шлуночків), а при перевищенні нормальної тривалості – як патологію.
ІІІ. Оцінка скоротних властивостей міокарду. Електрокардіографічні показники скоротної здатності міокарду використовують з певними зауваженнями, оскільки амплітуда зубців в значному ступені залежить від електропровідності організму. Разом з цим, ЕКГ обстеження є обов’язковим елементом діагностування гіпертрофії міокарду. З цією метою аналізують амплітуду та форму зубців Р та R. 3.1 Зубець Р. Утворюється в результаті збудження передсердь. Його амплітуда в нормі не перевищує 0,25 мВ. Наявність загостреного або двогорбого зубця Р може свідчити про гіпертрофію правого або лівого передсердя відповідно (рис. 6.5). Причина гіпертрофії правого передсердя – гіпертензія малого кола кровообігу, статичні фізичні навантаження; лівого – мітральний стеноз, гіпертензії великого кола кровообігу, динамічні фізичні навантаження.  
Рис. 6.5 – Зміни форми зубця Р при гіпертрофії правого (А) та лівого (Б) передсердь. 3.2 Зубець R. Зазвичай найбільший зубець комплексу QRS (крім V1-3). Амплітуда зубця R у стандартних відведеннях в нормі становить 0,5-2,0 мВ, а в грудних відведеннях – не повинна перевищувати 2,5 мВ. Зменшення амплітуди зубця пов’язують з ожирінням, слабкістю міокарду шлуночків. Збільшення амплітуди зубця R може бути обумовлене гіпертрофією шлуночків. Важливим елементом діагностування гіпертрофії міокарду є визначення електричної вісі серця, яку розглядають як основний інтегративний вектор деполяризації серця. В нормі електрична вісь серця співпадає з анатомічною віссю серця. Для визначення електричної вісі оцінюють співвідношення амплітуди зубців шлуночкових комплексів у стандартних відведеннях за схемою Д’єда (рис. 6.6).

Рис. 6.6 – Схема визначення електричної вісі серця (за Д'єдом).
Згідно схеми Д'єда визначення електричної вісі серця проводять наступним чином: а) визначають алгебраїчну суму амплітуд зубців комплексу QRS окремо для І та ІІІ відведенні і наносять отримані значення на лінію відповідного відведення схеми Д'єда; б) від нанесених точок І та ІІІ відведень проводять перпендикуляри і знаходять точку їх перетину; в) знаходять на схемі градусну лінію, яка проходить через точку перетинання перпендикулярів. Ця лінія характеризує величину кута a. В нормі електрична вісь серця розташована в діапазоні +90°-0°. В межах норми виділяють такі положення електричної вісі серця: горизонтальне (кут a від 0° до +40°); нормальне (кут a від +40° до +70°); вертикальне (кут a від +70° до +90°). Більш значні відхилення кута a (-1°-90° або +91° +180°) розцінюють як лівограму або правограму, що як правило пов'язують з патологією.
Відхилення електричної вісі серця вправо при наявності збільшеного зубця R, свідчить про гіпертрофію правих відділів серця. Частіше всього це пов’язано з гіпертензіями малого кола кровообігу. Правограма спостерігається також у дітей і дорослих з недостатньо розвинутим лівим шлуночком (зубець R знаходиться в межах норми). Відхилення електричної вісі серця вліво при наявності збільшеного зубця R, свідчить про гіпертрофію лівих відділів серця. В основному це пов’язано з гіпертензіями великого кола кровообігу. Нормальна електрична вісь та наявність зубця R збільшеної амплітуди вказує на гіпертрофію як лівих, так і правих відділів серця, що може бути пов’язано з заняттями спортом, гіпертонічною хворобою, складними пороками серця, але може спостерігатись у астенічних людей. IV. Оцінка збудливості міокарду вимагає аналізу кінцевої частини шлуночкового комплексу. Порушення збудливості міокарду є важливим фактором розвитку захворювань міокарду. Ознаки гострого порушення реполяризації часто відзначається у здорових людей на фоні стресу, проте хронічне перевантаження міокарду – є важливим фактором розвитку порушень в роботі серця. Для оцінки збудливості міокарду аналізують сегмент S-T (відповідає періоду серцевого циклу, коли обидва шлуночки охоплені збудженням) і зубець Т (характеризує стадію швидкої реполяризації міокарду шлуночків). 4.1 Сегмент S-T в нормі лежить на ізоелектричній лінії (уявна пряма, що з’єднує два сусідні Т-Р інтервали), але допускається відхилення вгору на 0,1 мВ і вниз – на 0,15 мВ (рис. 6.7). Відхилення сегменту S-T в V5-V6 відведеннях є ознакою перевантаження лівих, а у V1-2 – правих відділів серця.
Рис. 6.7 – Варіанти положення сегмента ST та ST-з'єднання (точка J) у здорових людей. А – точка J та сегмент ST розташовані на ізолінії, Б – точка J піднята вище ізолінії, а сегмент ST ізоелектричний, В – точка J і сегмент ST розташовані нижче ізолінії, Г – точка J і сегмент ST мають увігнуту форму, Д – точка J і сегмент ST розташовані вище ізолінії.
Виражене зміщення сегмента ST вище ізолінії може свідчить про гостру ішемічну хворобу серця (рис. 6.8), гіпертрофію шлуночків, спостерігається у здорових осіб з ранньою реполяризацією шлуночків.
ІІ ІІІ V3
Рис. 6.8 – Зміщення сегменту S-T при інфаркті міокарду. Сегмент S-TІІ, ІІІ – нижче ізолінії, S-TV3 – вище ізолінії.
Зміщення сегмента ST нижче ізолінії має різну форму та напрямок, що має певне діагностичне значення. Горизонтальна депресія свідчить про коронарну недостатність; низхідна депресія спостерігається при гіпертрофії шлуночків та повній блокаді ніжок пучка Гіса; депресія сегмента у вигляді дуги, вигнутої донизу, характерна для гіпокаліємії і, нарешті, висхідна депресія сегмента має місце при тахікардії. 4.2 Зубець Т є найбільш мінливим елементом ЕКГ. Зміни зубця Т неспецифічні та спостерігаються при різних фізіологічних та патологічних станах. Як правило зубець Т позитивний у відведеннях І, ІІ та V3-6, а у відведенні aVR – негативний. Більш мінливим є форма та амплітуда зубця Т у ІІІ відведенні. Негативний зубець Т в ІІІ відведенні слід вважати варіантом норми, якщо йому відповідає позитивний зубець Т у відведеннях aVL та aVF. В нормі зубець Т складає 1/8-2/3 амплітуди домінуючого зубця шлуночкового комплексу. Зменшення амплітуди або негативність зубця Т в ІІІ та аVF відведеннях є ознакою гострого перевантаження міокарду шлуночків, що може бути пов’язане з впливом гострого стресу, вживанням чаю, кави, алкоголю тощо. Зменшення амплітуди або негативність зубця Т у V2-3 відведеннях розглядають як ознаку хронічного перевантаження міокарду шлуночків. Зареєструвати у досліджуваного ЕКГ. Зробити елементарний аналіз ЕКГ. Отримані результати занести до таблиці (табл. 6.1). Таблиця 6.1. Основні показники ЕКГ досліджуваного.
Проаналізувати ЕКГ на предмет наявності порушень ритму, провідності, перевантаження та гіпертрофії міокарду. Зробити висновки. КОНТРОЛЬНІ ПИТАННЯ 1. Методика реєстрації електрокардіограми. 2. Визначення амплітуди і тривалості зубців ЕКГ. 3. Вкажіть електрокардіографічні показники, які використовують для характеристики фізіологічних властивостей міокарду. 4. Яку форму має ЕКГ при активності різних водіїв серцевого ритму? 5. Схарактеризуйте ознаки гострого та хронічного порушення відновлювальних процесів в міокарді на ЕКГ. 6. Що таке електрична вісь серця та як її визначити? 7. Вкажіть ознаки та основні причини гіпертрофії відділів серця. Лабораторна робота № 7.
Тема: Дослідження показників кровообігу. Мета: Засвоїти методику вимірювання артеріального тиску крові у людини способом Короткова; визначити показники систолічного та хвилинного об’єму крові, периферійного опору судин розрахунковим методом.
Теоретичні питання 1. Функціональні типи судин. 2. Зміни опору, тиску крові і швидкості кровотоку в різних ділянках судинного русла. 3. Методи вимірювання кров’яного тиску. 4. Фактори, що зумовлюють величину артеріального тиску. 5. Артеріальний пульс. Механізм його виникнення та властивості. 6. Рух крові в венах та фактори, що його обумовлюють. Венний пульс. 7. Особливості кровообігу в капілярах. 8. Регуляція кровообігу.
Матеріали та обладнання: сфігмоманометр, фонендоскоп, секундомір, мікрокалькулятор.
Навчальні завдання Теоретичні відомості. Серцево-судинна система складається з серця та судин – артерій, капілярів та вен. Транспортна функція серцево-судинної системи полягає у тому, що серце (насос) забезпечує рух крові по замкненій системі судин (еластичних трубок). Основне значення постійної циркуляції крові в організмі полягає в постачанні та видаленні різних речовин. Кров приносить до усіх клітин субстрати, необхідні для їх нормального функціонування (наприклад, О2 та поживні речовини), та видаляє продукти їх життєдіяльності (СО2 й ін.). Крім того, завдяки руху крові відбувається транспортування гормонів, вітамінів і ферментів. Нарешті, завдяки високій теплоємності крові відбувається перерозподіл тепла в організмі та видалення його надлишку. Закономірності руху крові по судинам вивчає особливий розділ фізіології кровообігу – гемодинаміка, яка використовує закони гідродинаміки для з'ясування причин, умов та механізмів руху крові по серцево-судинній системі. Усі фактори, які впливають на кровотік, в кінцевому рахунку можуть бути зведені до рівняння, подібного закону Ома (формула 7.1):
З цього рівняння видно, що об'ємна швидкість кровотоку (Q) дорівнює відношенню різниці середнього тиску (ΔР) в артеріальному та венозному відділах до величини гідродинамічного опору (R). Величина тиску в кровоносній системі дорівнює відношенню сили, з якою кров діє на стінки судин, до площі цих стінок. Даний показник прямо пропорційний об’єму крові, який викидається серцем в артерії за одиницю часу та величині периферійного опору (формула 7.2). Оскільки в клініці артеріальний тиск традиційно вимірювали за допомогою ртутних манометрів, його зазвичай оцінюють у міліметрах ртутного стовбцю (1 мм.рт.ст.≈13,6 мм.вод.ст.).
Важливим показником гемодинаміки є гідродинамічний опір, під яким розуміють величину, обумовлену внутрішнім тертям між шарами рідини та стінками судин. Загальний периферичний опір визначається формулою Пуазейля (формула 7.3).
де l – довжина трубки, η – в’язкість рідини, π – відношення окружності до діаметру, r – радіус трубки. У зв’язку з тим, що кров викидається серцем окремими порціями, кровотік в артеріях має пульсуючий характер. Разом з цим, постійні зміни кровотоку спостерігаються, головним чином, в крупних артеріях, а в капілярах і венах він постійний. Перетворення пульсуючого кровотоку в постійний забезпечують еластичні властивості артеріальних стінок. Хід роботи. З метою вимірювання кров’яного тиску у людини використовують сфігмоманометр (тонометр). Основними його частинами є порожниста гумова манжетка, нагнітальна гумова груша і ртутний (або пружинний) манометр. Усі частки приладу з’єднані герметично. Досліджуваний сідає боком до столу, руку вільно кладе на стіл долонею догори. На оголене плече щільно (однак, щоб не стискувала тканини) накладають манжетку сфігмоманометра. На гумовій груші закривають гвинтовий клапан. Біля ліктьової ямки відшукують пульсуючу плечову артерію і над нею встановлюють фонендоскоп (рис. 7.1). В манжетку нагнітають повітря до зникнення пульсу, потім, за допомогою гвинтового клапана, повітря повільно випускають. У певний момент виникає чіткий звук (так званий тон Короткова або судинний тон), який добре чути у фонендоскоп. Тиск у манжетці в цей момент відповідає величині систолічного тиску (АТс). У міру випускання повітря з манжетки звук спочатку підсилюється, потім зменшується і зникає. Момент зникнення тону відповідає величині діастоличного тиску (АТд). Вимірювання повторюють три рази з інтервалами в 1-2 хв. і беруть за основу мінімальні показники. Після вимірювання артеріального тиску визначають частоту серцевих скорочень (ЧСС). Для цього нащупують пульс на лівій руці досліджуваного та підраховують його частоту за 15 сек. Визначення проводять три рази з інтервалами в 1 хвилину. За основу беруть мінімальне значення показника.
Рис. 7.1 – Вимірювання артеріального тиску у людини за способом Короткова. 1 – манометр, 2 – манжетка, 3 – фонендоскоп. В зв’язку з неможливістю широкого використання існуючих лабораторних методів визначення інших показників гемодинаміки, запропоновані формули для їх розрахунку, виходячи з величин артеріального тиску та частоти серцевих скорочень. АТп (пульсовий артеріальний тиск) – різниця між систолічним та діастоличним артеріальним тиском. Пульсовий тиск є пропорційним об’єму крові, що викидається серцем при кожній систолі. Показник розраховують за формулою 7.4: АТп = АТс – АТд (7.4) АТсер (середній артеріальний тиск) – представляє собою рівнодіючу коливань артеріального тиску в різні фази серцевого циклу. Для периферійних судин величина АТсер визначають за формулою 7.5: АТсер = АТд + 1/3 АТп (7.5) СОК (систолічний об’єм крові) – кількість крові, що викидається шлуночками серця за одну систолу. Величина показника залежить від сили серцевих скорочень і збільшується при фізичних навантаженнях. Показник розраховують за формулою Стара (формула 7.6): СОК=[(101+0,5´АТп)-(0,6´АТд)] – 0,6´А, (7.6) де СОК – систолічний об’єм крові, АТп – пульсовий артеріальний тиск, АТд – діастоличний артеріальний тиск, А – вік досліджуваного у роках. ХОК (хвилинний об’єм крові) – кількість крові, що проходить через серце за одну хвилину. Збільшення показника спостерігається при підвищенні інтенсивності метаболічних реакцій в організмі, а зменшення – вказує на економічність роботи організму, слабкість міокарду. Для розрахунку показника величину СОК помножують на число серцевих скорочень за 1 хв (формула 7.7): ХОК = СОК ´ ЧСС (7.7) ППО (питомий периферійний опір) характеризує стан резистивних судин, що дозволяє оцінити ефективність периферійного кровотоку (формула 7.8).
де АТсер – величина середнього артеріального тиску, мм.рт.ст., S - площа тіла, м2 (за формулою Дюбуа S=71,84´В0,425´Р0,725, де В - вага тіла в кг, Р - ріст в см), ХОК - хвилинний об’єм крові, л/хв.
Оформити протокол. Дослідити показники кровообігу в стані спокою та після фізичного навантаження. Результати занести до таблиці (табл. 7.1).
Таблиця 7.1 Показники кровообігу при різних функціональних станах організму.
КОНТРОЛЬНІ ПИТАННЯ 1. Методика вимірювання артеріального тиску за Коротковим. 2. Що таке максимальний, мінімальний, пульсовий та середній артеріальний тиск? 3. Як визначити величину систолічного та хвилинного об’єму крові, питомий периферичний опір? 4. Фактори, що впливають на показники кровообігу. 5. Які основні порушення кровообігу характерні для різних відділів судинного русла? 6. Діагностичне значення показників кровообігу.
Лабораторна робота № 8.
Тема: Дослідження зовнішнього дихання людини методом спірометрії. Мета: Ознайомитись з методикою визначення показників зовнішнього дихання людини та обчислити їх теоретичні (належні) фізіологічні величини.
Теоретичні питання 1. Сутність та значення дихання. Система органів дихання людини. 2. Механізм вдиху та видиху. 3. Показники зовнішнього дихання. Методи їх дослідження та значення для оцінки дихальної функції. 4. Газообмін у легенях. 5. Транспорт газів кров’ю. 6. Обмін газів у тканинах. 7. Нервова та гуморальна регуляція дихання.
Матеріали та обладнання: спірометр, спирт, вата, ростомір, мікрокалькулятор.
Навчальні завдання Теоретичні відомості. Дихання розглядають як сукупність процесів, які забезпечують споживання організмом кисню та видалення вуглекислого газу. Надходження О2 з атмосфери необхідне клітинам для біологічного окиснення органічних речовин, в результаті якого вивільнюється енергія, необхідна для функціонування органів. В процесі біологічного окиснення утворюється СО2, який підлягає видаленню з організму. Припинення дихання веде до загибелі клітин. Крім того, завдяки диханню підтримується сталість рН крові та міжклітинної рідини, а також температура тіла. У людини виділяють п’ять етапів дихального процесу: 1) зовнішнє дихання (вентиляція легень); 2) легеневе дихання (газообмін між альвеолярним повітрям та кров’ю легеневих капілярів); 3) транспорт газів кров’ю; 4) тканинне дихання (газообмін між капілярами великого кола кровообігу і клітинами тканин); 5) внутрішнє дихання (біологічне окиснення в мітохондріях клітин). Вентиляція легень здійснюється в завдяки послідовній зміні об'єму грудної клітки в результаті скорочення дихальних м'язів. При вдиху (інспірації) скорочення зовнішніх міжреберних м'язів підводить ребра. Одночасно скорочується і діафрагма, купол якої зміщається вниз на 3-4 см. Збільшення об'єму грудної клітки і падіння тиску в легенях веде до надходження в них атмосферного повітря. При видиху (експірації) міжреберні м'язи і діафрагма розслаблюються, що зменшує об'єм легень. Тиск повітря в легенях перевищує атмосферне і він виштовхується з них. При спокійному диханні видих є пасивним процесом, а при форсованому диханні задіються допоміжні дихальні м'язи. Факторами, що підвищують ефективність вентиляції легень, є негативний плевральний тиск і еластична тяга легень. В онтогенезі грудна клітка росте швидше, ніж легені. Тому між парієнтальним (зрощений зі стінкою грудної порожнини) і вісцеральним (покриває легені) листками плеври тиск нижче атмосферного на 5-7 мм.рт.ст. Оскільки плевральний простір ізольований від навколишнього середовища, негативний тиск дуже стабільний, трохи знижуючись при вдиху (на 2 мм.рт.ст.). Завдяки негативному тиску легені прагнуть збільшитися в розмірі, що знижує витрати енергії при вдиху. Еластична тяга легень відбиває прагнення легень зменшити свій об'єм унаслідок поверхневого натягу плівки сурфактанту, пружності стінок альвеол і тонусу бронхіальних м'язів. Даний фактор сприяє економізації видиху. Вимірювання показників зовнішнього дихання проводять методами спірометрії (безпосереднє вимірювання об’єму видихуваного повітря) та спірографії (метод графічної реєстрації дихальних об’ємів). Кожний з цих методів має свої переваги і недоліки. Матеріали спірографічних досліджень можуть зберігатися тривалий час. Крім того, метод спірографії більш точний, дозволяє визначити показник максимальної вентиляції легень, але може застосовуватись, головним чином, у спеціалізованих лабораторіях. Хід роботи.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-20; просмотров: 212; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.118.150.80 (0.114 с.) |
 пг
пг пг
пг

 (6.1)
(6.1)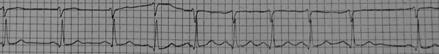









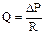 (7.1)
(7.1) (7.2)
(7.2)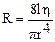 (7.3)
(7.3)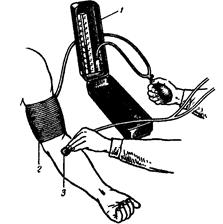
 ум. од. (7.8)
ум. од. (7.8)


