Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Ушкодження дванадцятипалої кишки
ЗАКРИТІ УШКОДЖЕННЯ ДВАНАДЦЯТИПАЛОЇ КИШКИ. Основним па тогенетичним механізмом ушкоджень дванадцятипалої кишки є травма органів черевної порожнини, що виникає при прямому впливі ударної сили на передню черевну стінку або при падінні з висоти. Окрему групу становлять пацієнти, які мають ятрогенну травму дванадцятипалої кишки, що виникла під час проведення рентгенендоскопічних маніпуляцій на великому дуоденальному сосочку, зокрема, під час ендоскопічної папілосфінктеротомії. У разі впливу зовнішнього фактора ушкодження дванадцятипалої кишки найчастіше відбуваються в місці її фіксації: - у місці переходу в порожню кишку; - у місці впадання проток підшлункової залози; - в зоні, суміжній з воротарем. Заведено розрізняти такі ушкодження дванадцятипалої кишки: - внутрішньочеревні розриви; -заочеревинні розриви; - з ушкодженням парієтальної очеревини; - без ушкодження парієтальної очеревини. КЛІНІКА залежить від поширеності травми й цілісності парієтального листка очеревини. У разі попадання дуоденального вмісту в черевну порожнину, клінічна картина проявляється симптомами внутрішньої кровотечі й перитоніту. На перший план виступають явища шоку, сильний біль у правому підребер'ї й по правому фланку, що поступово поширюється по всьому животу, напруження м'язів передньої черевної стінки більше в правій половині, симптоми подразнення очеревини, блідість шкірних покривів, частий малий пульс, сухість язика й слизової оболонки рота, нудота, блювання, ослаблення або припинення перистальтики, притуплення при перкусії по правому фланку. Під час оглядової рентгенографії виявляється вільний газ під куполом діафрагми. Іншими словами, клінічна симптоматика ушкодження характерна до такої, яка спостерігається у хворих з перфорацією порожнистого органа (затипом перфоративної дуоденальної виразки). Однак якщо встановлено факт проникного поранення живота, з'ясування характеру й обсягу ушкоджень органів черевної порожнини здійснюється під час хірургічного втручання. Якісне збирання анамнезу, що свідчить про попередню травму, може підказати хірургові характер ушкодження й до операції. Інакше виглядає клінічна картина, якщо ушкоджено заочеревинні відділи два надцятипалої кишки (зокрема й після ЕПСТ). У разі цілісності парієтальної очеревини вміст дванадцятипалої кишки потрапляє в заочеревинну клітковину, викликаючи явища вираженої ендогенної інтоксикації, що прогресує з часом у зв'язку з розвитком заочеревинної флегмони. У перші години після одержання травми хворі пред'являють скарги на невеликі болі у верхній половині живота, більше справа, які іррадіюють у поперекову ділянку. Надалі настає так званий „світлий" проміжок, що характеризується зменшенням або повним припиненням болю, однак через 6-8 годин біль знову відновлюється й посилюється. Прогресують явища інтоксикації. Хворий ейфоричний, у найбільш запущених стадіях загальмований, виражена сухість язика й слизових оболонок, тахікардія, ознаки гіповолемії, іноді гіпертермія, виражений лейкоцитоз із левограмою аж до юних форм.
Під час об'єктивного дослідження виявляються локальне напруження м'язів у правому підребер'ї, біль при пальпації в цій зоні й у правій поперековій ділянці, симптоми подразнення очеревини сумнівні або відсутні, нудота, блювання (іноді з кров'ю), печінкова тупість збережена. Притуплення перкуторного звуку в пологих місцях живота не визначається. У деяких хворих діагностують заочеревинну емфізему з поширенням на грудну клітку, шию й/або пахову зону й мошонку. Можливим є розвиток дизуричних розладів за рахунок імбібіції паранефральної клітковини й помилковий симптом Пастернацького. Під час рентгенологічного дослідження іноді виявляються пухирці газу в заочеревинному просторі. Інтраопераційно привертає увагу заочеревинна гематома, заочеревинна емфізема, просочування клітковини дуоденальним вмістом жовто-зелених кольорів (тріада Laffite), набряк і некроз заочеревинної клітковини. ЛІКУВАННЯ. Основним методом лікування травматичних ушкоджень дванад цятипалої кишки є хірургічне втручання. Виключення можуть становити хворі з мікро перфорацією задньої стінки дванадцятипалої кишки під час проведення ендоскопічної ретроградної папілосфінктеротомії, діагностованої у найближчі години після маніпуляції, без явищ заочеревинної флегмони. Комплексна інтенсивна терапія, що включає постійну аспірацію шлункового й дуоденального вмісту через назогастральний зонд із призначенням антисекреторних, антибактеріальних і протизапальних препаратів дозволяє в більшості пацієнтів уникнути травматичного оперативного втручання.
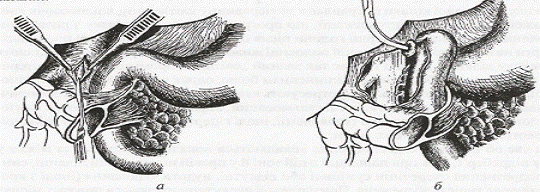
У разі підозри на ушкодження або підтвердженої травми дванадцятипалої кишки після серединної лапаротомії у всіх випадках обов'язково роблять мобілізацію два надцятипалої кишки за Кохером (Рис. 10.) з розсіканням парієтальної очеревини й ревізії її задньої стінки. Після верифікації й висікання країв ушкодження дефект зашивають у поперечному напрямку дворядним вузловим швом синтетичною ниткою. Якщо наявний повний розрив, то накладають анастомоз типу „кінець у кінець". За наявності значного руйнування стінок або повного розриву по всій окружності кишки, коли нездійсненними є її широка мобілізація й зашивання або накладення анастомозу типу „кінець у кінець", застосовують такі варіанти операцій: - перетинання дванадцятипалої кишки, зашивання дистального кінця й накладення анастомозу між проксимальним кінцем і виключеною за Ру петлею тонкої кишки; - використання виключеної за Ру петлі тонкої кишки для накладення анастомозу типу „кінець у бік" або „бік у бік" з отвором у дванадцятипалій кишці. На думку Хагена й Донована, всіх хворих з ушкодженнями дванадцятипалої кишки необхідно поділяти на дві групи: - без супутньої травми підшлункової залози; - з травмою підшлункової залози або дуже тяжкою травмою дванадцятипалої кишки.
Рис. 10. Мобілізація дванадцятипалої кишки за Кохером й огляд задньої стінки. Якщо наявний перший варіант ушкоджень, автори рекомендують дотримуватися загальноприйнятої методики, що полягає в зашиванні місця ушкодження, доповненої гастростомією і проведенням трубки у дванадцятипалу кишку (через гастро- або дуоденостому) для її декомпресії. У разі другого варіанта ушкоджень з метою зниження функції підшлункової залози й надання спокою дванадцятипалій кишці роблять стовбурову ваготомію, антрумектомію з гастроентероанастомозом за Ру, дуоденостомію. У літературі ця операція одержала назву дивертикулізації дванадцятипалої кишки за Донованом-Хагеном (Рис. 11.).
Рис. 11. Дивертикулізація дванадцятипалої кишки за Донованом-Хагеном. Стовбурова ваготомія має дві мети: профілактику пептичних виразок і пригнічення функції підшлункової залози. У разі локалізації ушкодження в зоні великого дуоденального сосочка операцію доповнюють зовнішньою холедохо- або холецистостомою. За наявності тяжкої травми дванадцятипалої кишки з її великим ушкодженням і ушкодженням навколишніх тканин, а також головки підшлункової залози виконують панкреатодуоденальну резекцію (Рис. 12.).
Рис. 12. Основні етапи панкреатодуоденальної резекції за A. Whiphle.(а) Об'єм органів, що видаляють; (б) мобілізація шлунка й візуалізація головки підшлункової залози; (в) візуалізація нижньої порожнистої й ниркових вен;(г) візуалізація брижових судин і підведення турнікета під перешийок підшлункової залози; (д) перетинання загальної печінкової протоки; (є) перетинання шлунка й порожньої кишки; (ж) поетапне перетинання підшлункової залози;(з) остаточний вид: накладені гепатикоєюно-, панкреатоєюно-,гастроентероанастомози.
Нині класичною панкреатодуоденальною резекцією вважають ПДР за A.Whiphle, описану в 1935 p., що передбачає резекцію 2/3 шлунка, створення жовчовідвідного, панкреатичного й шлунково-кишкового анастомозів. Основні відмінності при виконанні різних модифікацій ПДР визначаються станом паренхіми підшлункової залози, діаметром, товщиною головної панкреатичної протоки й відрізняються способом обробки кукси підшлункової залози. Розрізняють: - зашивання кукси підшлункової залози наглухо; - зовнішню панкреатикостомію; - зовнішню панкреатикостомію з відстроченою оклюзією; - оклюзію проток кукси підшлункової залози; - інвагінаційний панкреатоєюноанастомоз; - панкреатоєюноанастомоз на дренажі (зовнішньому, „загубленому"); - „оклюзійний" панкреатоєюноанастомоз; - „телескопічний" панкреатоєюноанастомоз; - поздовжній панкреатоєюноанастомоз; - панкреатохолецистоанастомоз; - панкреатогастроанастомоз; - тотальну дуоденопанкреатектомію. Одним з варіантів ПДР є пілорозберігаючий варіант за Traverso-Longmire, який передбачає перетинання дванадцятипалої кишки на 2-4 см нижче воротаря. КЛІНІЧНА КАРТИНА ЗА НАЯВНОСТІ ПРОНИКНИХ ПОРАНЕНЬ ШЛУНКА Й ДВАНАДЦЯТИПАЛОЇ КИШКИ аналогічна до перфоративної гастродуоденальної виразки: на перший план виступають прояви перитоніту й токсичного шоку. ЛІКУВАННЯ. Рани стінок шлунка або дванадцятипалої кишки після економного висікання їх країв з видаленням нежиттєздатних тканин зашивають дворядними швами в поперечному напрямку. Необхідною є ретельна ревізія задніх стінок органів дл я виключення наскрізного поранення. Із цією метою шлунок мобілізують по великій кривизні з перетинанням шлунково-ободової зв'язки, а дванадцятипалу кишку мобілізують за Кохером з ревізією її задньої стінки й заочеревинної клітковини. За наявності значних руйнувань і великих дефектів можливим є виконання економних резекцій шлунка й циркулярних резекцій дванадцятипалої кишки. У разі заочеревинного поранення дванадцятипалої кишки можливим є застосування дивертикулізації дванадцятипалої кишки за Донованом-Хагеном. УШКОДЖЕННЯ ТОНКОЇ КИШКИ ЗАКРИТІ УШКОДЖЕННЯ ТОНКОЇ КИШКИ. Ушкодження тонкої кишки за наявності закритої травми живота є найбільш частими серед розглянутої патології. За механізмом травми розрізняють ушкодження тонкої кишки:
- при безпосередньому ударі в живіт; - при забитті й стисканні грудної клітки; - при падінні з висоти; - при забитті тазової зони. Іншими словами, закриті ушкодження тонкої кишки можна умовно поділити на три групи: - роздавлювання кишкової стінки, коли тупий предмет притискує кишку до кісткового остова; - відрив кишки від брижі при падінні з висоти або впливі сили в косому напрямку; - розрив кишки при сильному ударі в живіт у результаті різкого підвищення тиску в порожнині кишки. Окремо необхідно виділити групу хворих з рідкісними причинами закритого ушкодження тонкого кишечнику. Сюди відносять хворих, в яких ушкодження тонкого кишечнику виникло зсередини, з боку її просвіту: проковтнуті сторонні предмети з перфорацією стінки, ятрогенна травма (фіброгастродуоденоскопія, розрив кишки при насильницькому вправлянні защемленої грижі черевної стінки тощо). Застосовують таку класифікацію ушкоджень за поширеністю травми: - забиття стінок кишок з петехіальними крововиливами з боку слизової та серозної оболонок без гематоми в центрі; - забиття стінок кишок із множинними й масивними гематомами на великій про тяжності; - забиття стінок кишок з поодинокими підсерозними гематомами й крововиливами в товщу стінок; - поздовжні розриви брижі; - поперечні розриви й відриви брижі; - надриви серозної оболонки; - поодинокі розриви; - множинні розриви стінок кишок. Найбільш частою локалізацією ушкоджень тонкої кишки за наявності впливу зов нішнього фактора є її фіксовані ділянки, а саме зона зв'язки Трейца й ілеоцекального переходу. її мобільні відділи ушкоджуються значно рідше. КЛІНІКА. Клінічна картина залежить від давності травми, розмірів і поширеності ушкоджень. У разі локалізованих травм стінки кишки без ушкодження її просвіту й внутрішньочеревної кровотечі хворі пред'являють скарги на помірний біль у животі, іноді розлитого характеру. Відсутні ознаки перитоніту й внутрішньочеревної кровотечі. За наявності невеликих розривів брижі без масивної внутрішньочеревної кровотечі клінічні симптоми можуть бути виражені досить слабко: невеликий біль у животі, що підсилюється під час руху, в'яла перистальтика, локальна болючість при пальпації. Якщо наявний розрив тонкої кишки, біль буває різко вираженим, а в деяких випадках супроводжується шоком. У такій ситуації прогресують явища місцевого або розповсюдженого перитоніту. Хворі щадять черевну стінку під час дихання або вона взагалі не бере участі в диханні. При пальпації виражене захисне напруження м'язів черевної стінки, симптомиподразнення очеревини позитивні. Якщо в черевну порожнину попадає велика кількість газів, то відзначається відсутність печінкової тупості. З часом, при прогресуванні явищ перитоніту й інтоксикації, приєднується паралітична кишкова непрохідність, що супроводжується нудотою й блюванням. У разі відривів кишки від брижі та великих ушкоджень самої брижі на перший план виступають клінічні прояви триваючої кровотечі або тяжкої постгеморагічної анемії аж до ознак геморагічного шоку: блідість шкірних покривів і видимих слизових оболонок, частий малий пульс, зниження артеріального тиску, оліго- або анурія. При масивній крововтраті пальцеве дослідження прямої кишки дозволяє виявити нависання її передньої стінки й притуплення при перкусії в пологих місцях живота. Із часом і розвитком перитоніту приєднуються явища паралітичної кишкової непрохідності.
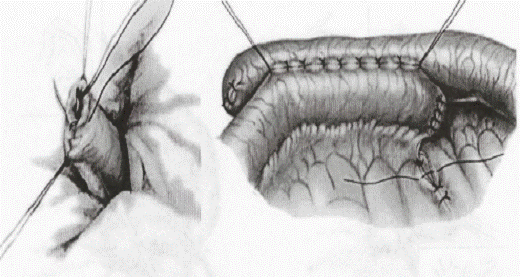
Необхідно згадати й про так званий „двофазний" розрив тонкої кишки, коли при первинній травмі порушується цілісність тільки серозного й м'язового шарів стінки, а надалі у зв'язку з порушенням кровопостачання цієї ділянки розвивається некроз і перфорації кишки. У хворих з таким ушкодженням клінічна картина залежить від ступеня відмежування запального процесу й варіює від розвитку клініки перфорації порожнистого органа й перитоніту до клінічних проявів сформованого міжпетельного абсцесу. ЛІКУВАННЯ. Єдиним способом лікування закритих ушкоджень тонкого кишечнику є хірургічне втручання. Виконується серединна лапаротомія з етапним і скрупульозним обстеженням всіх петель тонкого кишечнику та його брижі, починаючи від зв'язки Трейца. Виявлення солітарного ушкодження стінки або відсутність у черевній порожнині кишкового вмісту не є приводом для припинення ревізії, оскільки ушкодження тонкої кишки часто бувають множинними й/або субсерозними. Першочерговим етапом хірургічного втручання є зупинка триваючої кровотечі. Субсерозні гематоми тонкої кишки розкривають і спорожняють. У разі виключення ушкодження м'язової й слизової оболонок дефект зашивають вузловими серосерозними швами синтетичною ниткою в поперечному напрямку з метою попередження звуження просвіту кишки. З десерозованими ділянками невеликих розмірів роблять аналогічно. Одиничні й незначні за довжиною (до 0,5-1,0 см) розриви стінки кишки зашивають дворядним вузловим швом у поперечному напрямку після висікання нежиттєздатних тканин в зоні рани. Показаннями до резекції тонкої кишки (Рис. 13.) є: - циркулярні розриви стінки кишки; - розриви зі значними дефектами стінки; - множинні ушкодження на обмеженій ділянці кишки; - розтрощення кишки; - відрив кишки від брижі у разі її сумнівної життєздатності. До накладення міжкишкового анастомозу „кінець у кінець" (Рис. 14.) слід вдаватися при операціях, що проводяться до розвитку розлитого перитоніту з резекцією 15-20 см дистального й проксимального відрізків петлі тонкої кишки, що несе дефект.
Рис. 13. Резекція тонкої кишки
Рис. 14. Етапи накладення анастомозу „кінець у кінець". У разі необхідності операції в умовах реактивної або токсичної стадії перитоніту перевагу слід віддавати тонкокишковому анастомозу „бік у бік" (Рис. 15.) з обов'язковою інтубацією кишечнику. Операцією вибору в такої категорії хворих є накладення У-подібного анастомозу „кінець у бік" за Майдлем з виведенням декомпресійної ентеростоми (Рис. 16.).
Рис. 15. Етапи накладання анастомозу,, бік у бік ". У пацієнтів з термінальною стадією перитоніту, а також у хворих із вкрай високим ступенем операційно-анестезіологічного ризику з метою зменшення обсягу оперативного втручання бажаним є утриматися від накладення міжкишкових анастомозів і обмежитися виведенням кінцевих ентеростом. У післяопераційний період проводять інтенсивну коригувальну терапію з обов'язковим ентеральним живленням, що включає повернення хімусу у відвідну петлю. У деяких випадках припустимим є виведення ушкодженої кишки з черевної порожнини з попереднім накладенням міжкишкового співустя між її привідним і відвідним відділами. Останнім часом у такої категорії хворих набули широкого поширення програмні релапаротомії з метою етапної санації черевної порожнини для купірування явищ перитоніту. Питання про строки й спосіб реконструктивної операції вирішується індивідуально.
Рис. 16. Анастомоз „ кінець у бік " з декомпресійною ентеростомою за Майдлем.
|
|||||||||
|
Последнее изменение этой страницы: 2016-08-16; просмотров: 589; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.86.134 (0.031 с.) |