Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Ють ватно-марлевими прокладками і фіксують до голови і обох надпліч.
Для транспортної іммобілізації кінцівок часто використовують шини з картону або фанери, їх виготовляють у вигляді лубка (жолоба). Вони зручні для іммобілізації передпліччя і гомілки (мал. 19, 20). При переломах хребта у поранених часто виникає параліч кінцівок. Іммобілізація хребта повинна проводитися якнайшвидше і дуже ретельно. При травмі хребта, яка супроводжується пошкодженням спинного мозку, майже завжди спостерігають явища травматичного шоку і порушення функції тазових органів, тому надійна іммобілізація і бережне транспортування повинні бути головними в наданні першої допомоги. Таким пораненим уводять із шприца-тюбика 1 мл промедолу в м’які тканини стегна, сідни- ці чи плеча для знеболювання і профілактики шоку.
Мал. 20. Транспортна іммобілізація драбинчастими шинами при пошкодженнях гомілки: а — підготовка шин; б — накладання шин Вони повинні транспортуватися на твердих ношах, якщо їх немає, то можна на звичайні накласти дерев’яний щит або листок фанери, або скріплені між собою дошки (мал. 21). Коли травма хребта супроводжується великими пошкодженнями м’яких тканин спини, пораненого необхідно вкладати на ношах на живіт. Поранених із переломами кісток таза кладуть на тверду поверхню (на ноші настилають дошки або кілька зв’язаних драбинчастих шин) з розведеними і напівзігнутими в кульшових і колінних суглобах ногами, під коліна підкладають речовий мішок чи змотану шинель. При цьому потрібно між колінними суглобами вкласти валик і зафіксувати їх бинтом. При переломах ребер проводиться туге бинтування грудної клітки в період видиху на рівні пошкоджених ребер. Краще для цього використовувати рушник, простирадло, скатертину тощо. При переломах нижньої щелепи (мал. 22) дуже часто спостерігається зміщення кісткових уламків і її деформація. Ці поранення часто супроводжуються сильною кровотечею, ядухою, шоком. При сильній кровотечі в ділянці нижньої щелепи проводиться пальцеве притискання сонної артерії на боці поранення. Травмованих з переломами і накладеною пращоподібною пов’язкою транспортують на ношах обличчям униз. Цей прийом запобігає асфіксії внаслідок западання язика і затікання крові. Останнім часом для іммобілізації кінцівок використовують пневматичні медичні шини.
Мал. 22. Фіксація щелеп: а — шина Ентіна; б — шина-дощечка Лімберга; в — шина-ложечка Лімберга; г -опорна шапочка;ґ — накладання шини Ентіна
Мал. 23. а — пневмошина; б — застібка шини; в — вентиль для накачування повітря
Мал. 24. Пневмошини запаковані Вони бувають трьох типів: I тип — для кисті і передпліччя; II тип — для ступні і гомілки; III тип — для колінного суглоба. Розміри шин забезпечують їх вільне накладання поверх одягу і взуття. Перевагами пневмошин перед шинами з твердих матеріалів є відсутність необхідності їх прибинтовувати до ураженої кінцівки, невелика маса, швидкість і простота накладання (мал. 23—26).
Розділ 5 СЕРЦЕВО-ЛЕГЕНЕВО-МОЗКОВА РЕАНІМАЦІЯ
Зупинка життєдіяльності (смерть) може виникнути раптово (при нещасних випадках) чи поступово, як закономірний наслідок невиліковної хвороби. Тривалий процес умирання умовно поділяють на такі етапи: передагонія, агонія, клінічна смерть, біологічна смерть. Передагонія. Фізіологічні механізми життєдіяльності організму перебувають у стані декомпенсації: ЦНС пригнічена, можливий коматозний стан; діяльність серця ослаблена, пульс ниткоподібний, артеріальний тиск нижчий критичного (70 мм рт. ст.); функції зовнішнього дихання і паренхіматозних органів порушені. Передагонія триває від кількох годин до декількох днів. За цей час стан хворого ще більш погіршується і закінчується термінальною паузою. Хворий утрачає свідомість, не визначаються артеріальний тиск і серцебиття; зупиняється дихання, рефлекси відсутні. Термінальна пауза триває до хвилини. Наступним етапом є агонія (боротьба). Внаслідок виснаження центрів життєдіяльності вищого порядку виходять з-під контролю (активізуються) бульбарні центри і ретикулярна формація. У хворого відновлюється м’язовий тонус і рефлекси, з’являється зовнішнє дихання (безладне, з участю допоміжних м’язів). Над магістральними артеріями визначається пульс, може відновлюватися тонус судин — систолічний артеріальний тиск зростає до 50—70 мм рт. ст. Однак у цей час метаболічні порушення у клітинах організму стають незворотніми. Швидко згоряють останні запаси енергії, акумульовані в макроергічних зв’язках, і через 20— 40 с настає клінічна смерть. Основні ознаки клінічної смерті:
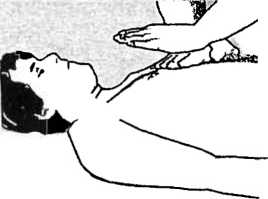
• відсутність пульсації над магістральними артеріями (сонною і стегновою); • стійке розширення зіниць з відсутністю фотореакції, відсутність самостійного дихання. Допоміжні ознаки: зміна забарвлення шкіри (блідо-сіра чи синюшна), непритомність, відсутність рефлексів і втрата м’язового тонусу. При раптовій зупинці серця клінічна смерть в умовах нормотермії триває до 5 хв, при тривалому процесі вмирання — значно скорочується. Біологічна смерть виникає тоді, коли внаслідок незворотних змін в організмі, насамперед у ЦНС, повернення до життя неможливе. Комплекс невідкладних заходів, який здійснюється хворому у стані клінічної смерті і направлений на відновлення життєдіяльності організму і попередження незворотних порушень його органів і систем, називається реанімацією. Повернути хворого до повноцінного життя можна лише при кваліфікованому і послідовному проведенні комплексу реанімаційних заходів. Перша стадія реанімації — надання першої медичної допомоги (елементарна підтримка життєдіяльності). Вона проводиться реаніматором: підготовленою людиною, не обов’язково медичним працівником. Після констатації клінічної смерті (на що слід затрачати не більше 7—8 с) негайно проводять підготовчі заходи: потерпілого вкладають горілиць на тверду основу, бажано з опущеною верхньою частиною тулуба. Не задіяний у реанімації рятівник підіймає ноги потерпілого на 50—60 см уверх для відтоку крові і збільшення кровонаповнення серця. I етап реанімації — забезпечення прохідності дихальних шляхів. Реаніматор здійснює потрійний захід (за Сафаром) (див. мал. 27): а) відкриває рот потерпілому і пальцем, обгорнутим хустинкою (марлевою серветкою на затискачі) звільняє його від наявних сторонніх тіл і рідин (блювотних мас, харкотиння, водоростей, вставних щелеп, згустків крові тощо); б) відхиляє голову максимально назад, підклавши під шию імпровізований валик (наприклад, власне передпліччя). При цьому в більшості потерпілих язик перестає закривати вхід у верхні дихальні шляхи; в) виводить нижню щелепу вперед. Прохідність верхніх дихальних шляхів відновлюється у решти хворих. II етап реанімації — проведення штучної вентиляції легень рот до рота. Накривши потерпілому рот бинтом (носовою хустинкою), реаніматор щільно охоплює губами його рот і здійснює форсований видих. Обов’язкова умова — відхилена назад голова потерпілого, його ніздрі затиснуті великим і вказівним пальцями(щоб повітря не верталось назад), об’єм видиху для дорослих повинен становити 800—1000 мл. Під час вдування повітря реаніматор краєм ока стежить за рухами грудної клітки потерпілого. При правильному проведенні вентиляції відбувається її безшумна екскурсія. Здійснивши 3—5 вдихів, рятівник проводить наступний етап реанімації.
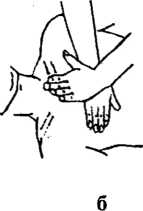
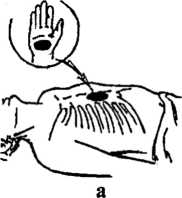
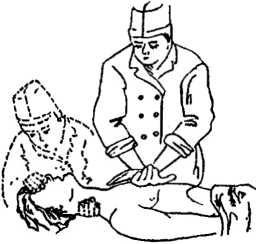
III етап реанімації — закритий масаж серця (мал. 28). Ставши збоку від потерпілого, реаніматор кладе кисть однієї руки на нижню третину груднини строго посередині, так, щоб пальці були підняті вверх і розміщувалися паралельно до ребер. Зверху він накладає кисть другої руки і, ритмічно натискуючи, зміщує груднину в сагітальному напрямку на глибину 3—5 см. Частота натискань — 60 у хвилину (частота скорочень здорового серця).
Обов’язкова умова: при натисканні пальці кисті слід підняти вверх для запобігання перелому ребер, руки випрямити у ліктьових суглобах.
а б Мал. 28. Закритий масаж серіщ: а — вибір місця прикладання рук на груднині; б — положення рук при проведенні закритого масажу; в — схематичне зображення розподілу тиску на груднину
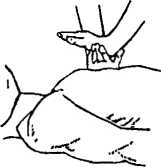
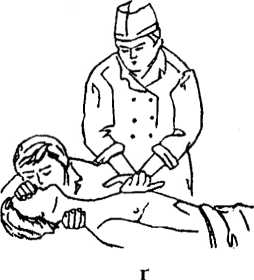
в Масаж серця, таким чином, здійснюється масою тулуба реаніматора. В подальшому він проводить почергово вдування повітря і масаж серця у співвідношенні 1:4 (див. мал. 29): а) хворий повинен лежати на твердому ліжку на спині. Кисть руки основою повинна лежати на нижній третині груднини; б) правильне розміщення рук при проведенні закритого масажу серця (видляд зверху). Другу руку долонею накладають на кисть першої руки; в) правильне розміщення рук при проведенні закритого масажу серця (видляд збоку). Пальці рук підняті, навантаження роблять на кисть. При цьому руки випрямляють у ліктьових суглобах; г) проведення штучної вентиляції легень і закритого масажу серця одним реаніматором. Здійснюють 1—2 швидких енергійних вдувань повітря в легені потерпілого, потім — 5—6 стискань грудної клітки; ґ) проведення штучної вентиляції легень і закритого масажу серця двома реаніматорами. За 1 хв здійснюють 60 стискань грудної клітки і 12 вдувань повітря в легені потерпілого, тобто 1 вдування після 5—6 стискань грудної клітки.
г
Мал. 29. Проведення закритого масажу серця (а—в) і штучної вентиляції легень (г, ґ)
|
|||||||
|
Последнее изменение этой страницы: 2016-08-06; просмотров: 561; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 13.59.108.176 (0.017 с.) |