Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Абсцесс , фурункул и карбункул
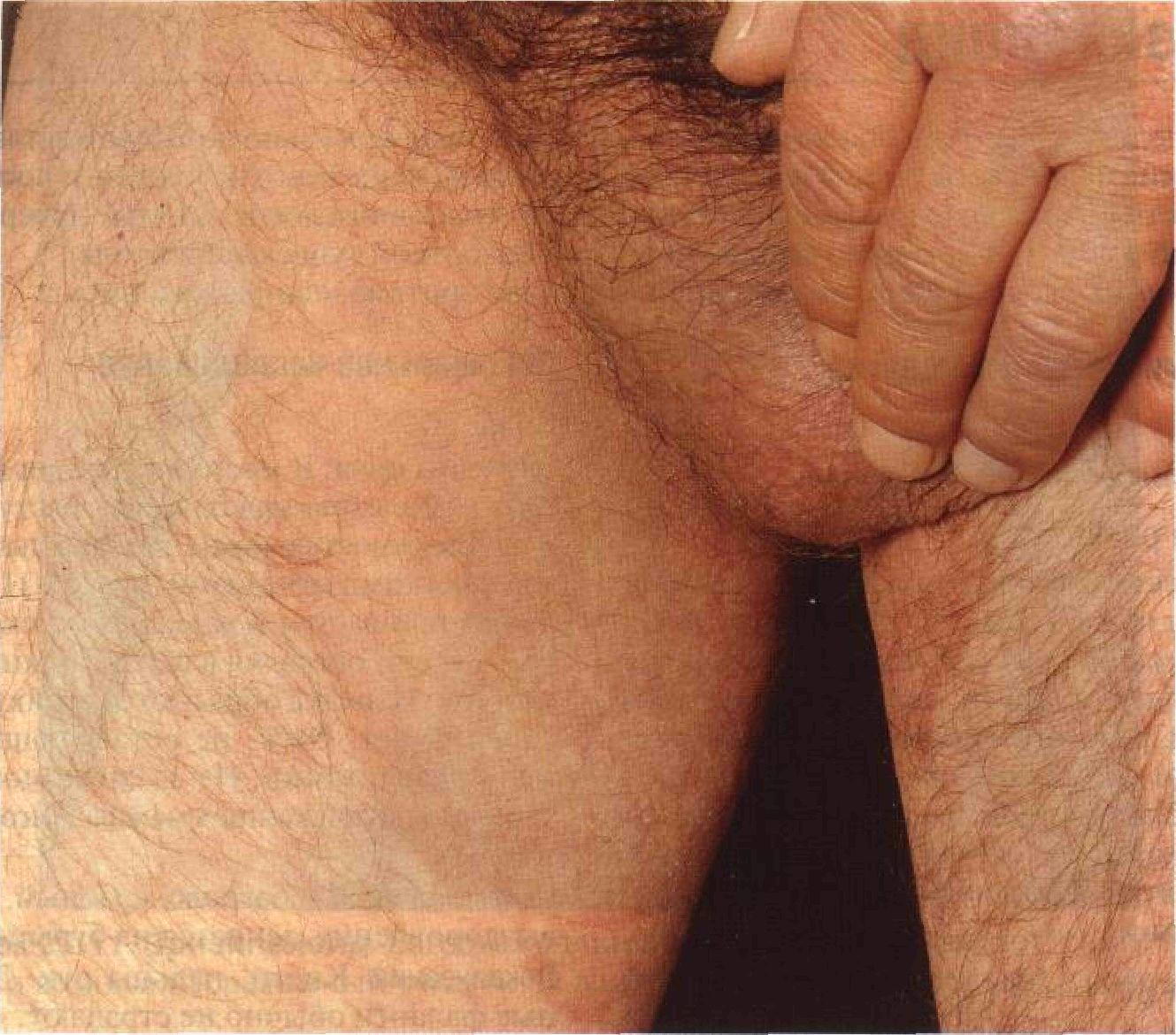
Абсцесс — это отграниченное скопление гноя в тканях, обусловленное попаданием патогенных микроорганизмов или инородных тел и сопровождающееся некрозом. Фурункул — это острое гнойное воспаление волосяного фолликула и окружающих его тканей. Фурункул развивается как осложнение стафилококкового фолликулита и представляет собой глубокий, красный, горячий на ощупь и болезненный узел (абсцесс). Карбункул возникает в результате слияния нескольких фурункулов с образованием зоны разлитого воспаления мягких тканей. Синонимы: abscessus; furanculus; carbunculus. Эпидемиология и этиология Возраст Дети, подростки, молодые люди. Пол Мужчины болеют чаще. Этиология Возбудитель — как правило, Staphylococcus aureus. Остальные микроорганизмы — намного реже. Абсцессы бывают асептическими, то есть развиваются как реакция на инородное тело, например при разрыве имплан-тационной кисты. Парадентальный абсцесс может проявиться в любом месте на лице, иногда на значительном отдалении от места своего возникновения. Инъекционный абсцесс может возникнуть в месте любой инъекции; бывает асептическим. Факторы риска Обсеменение стафилококками слизистой носа, подмышечных впадин, промежности и кишечника. Сахарный диабет, ожирение, пренебрежение личной гигиеной, снижение бактерицидной активности нейтрофилов (например, при хронических гранулемато-зах), нарушения хемотаксиса, синдром гиперпродукции IgE. Анамнез Течение Обычно больной обращается к врачу через несколько дней после начала заболевания. Жалобы Пульсирующая боль в покое и чрезвычайно сильная болезненность при пальпации. Общее состояние Карбункулы могут сопровождаться лихорадкой и недомоганием. Физикальное исследование Кожа Элементы сыпи • Абсцесс. Может возникнуть в любом органе или ткани. Абсцессы, которые видны снаружи, локализуются в дерме (см. рис. 23-5), подкожной клетчатке, мышцах или в глубжележащих структурах. Сначала возникает болезненный узел. Со временем (через несколько суток или недель) в центре образуется полость, заполненная гноем (рис. 23-6). Для сформировавшегося абсцесса характерна флюктуация (зыбление). ' Фурункул. Фурункул часто развивается на подбородке, верхней губе или шее как осложнение стафилококкового фолликулита. Сначала образуется плотный болезненный узел диаметром 1 —2 см с центральным некротическим стержнем (рис. 23-7). Некротический стержень сверху обычно прикрыт пустулой. После того как под некротическим стержнем сформируется абсцесс, появляется флюктуация. После разрыва пустулы и отхождения некротического стержня остается узел с полостью внутри. Фурункул бывает окружен зоной разлитого воспаления мягких тканей.
• Карбункул. Карбункул проходит те же стадии развития, что и фурункул. Он образован несколькими слившимися между собой фурункулами (рис. 23-8). Характерны множественные многокамерные абсцессы, расположенные в дерме и подкожной клетчатке, поверхностные пустулы, некротические стержни и так называемое «сито» — множество отверстий, из которых выделяется гной. Цвет. Ярко-красный. Пальпация. Уплотненные, очень болезненные образования. Форма. Круглая. Расположение. Одиночное образование или группа образований. Локализация • Абсцесс. Любой участок кожи. Нередко — в месте колотых ран (рис. 23-6). Абсцессы с локализацией в верхней части туловища — обычно результат разрыва имплан-тационной кисты.
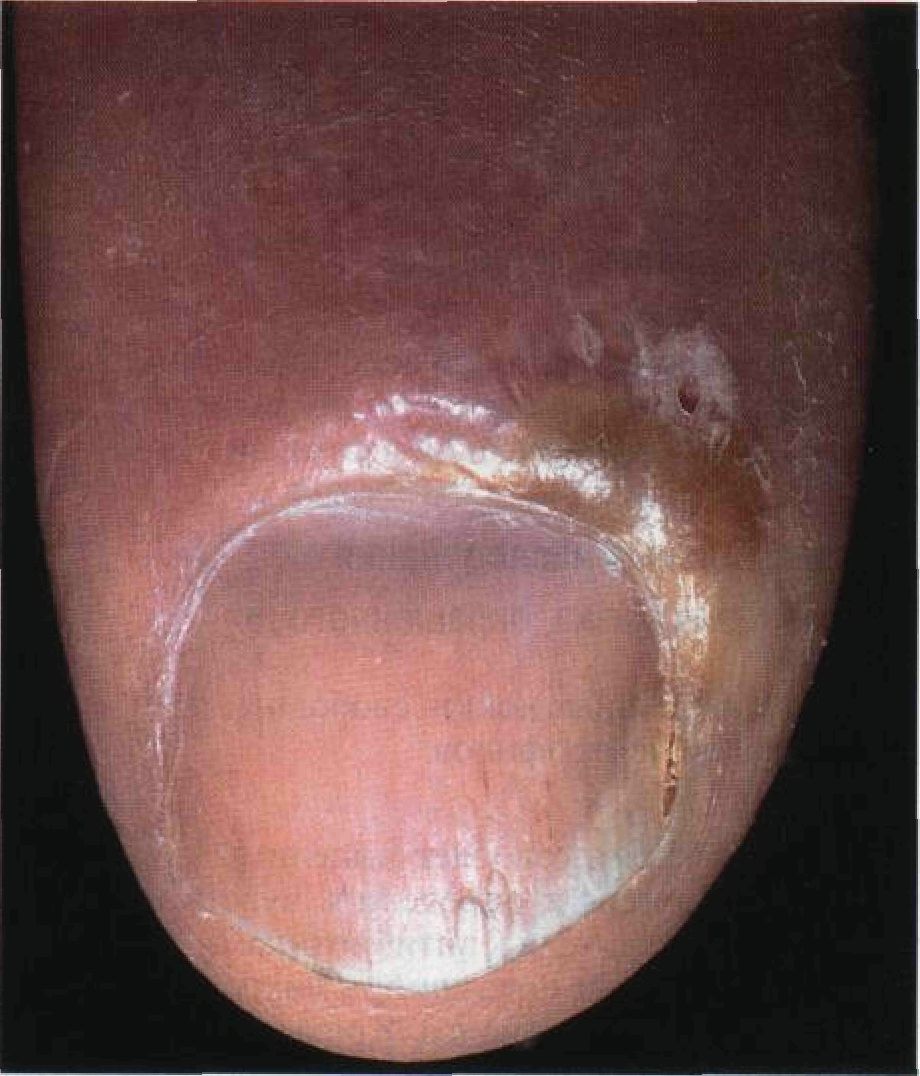
Рисунок 23-5. Абсцесс: возбудитель — Staphylococcus aureus. Это паронихия, очень болезненный абсцесс ногтевого валика. В данном случае паронихия сопровождается разлитым воспалением тканей дисталь-ной фаланги. Хорошо виден дефект эпидермиса — предполагаемые ворота инфекции
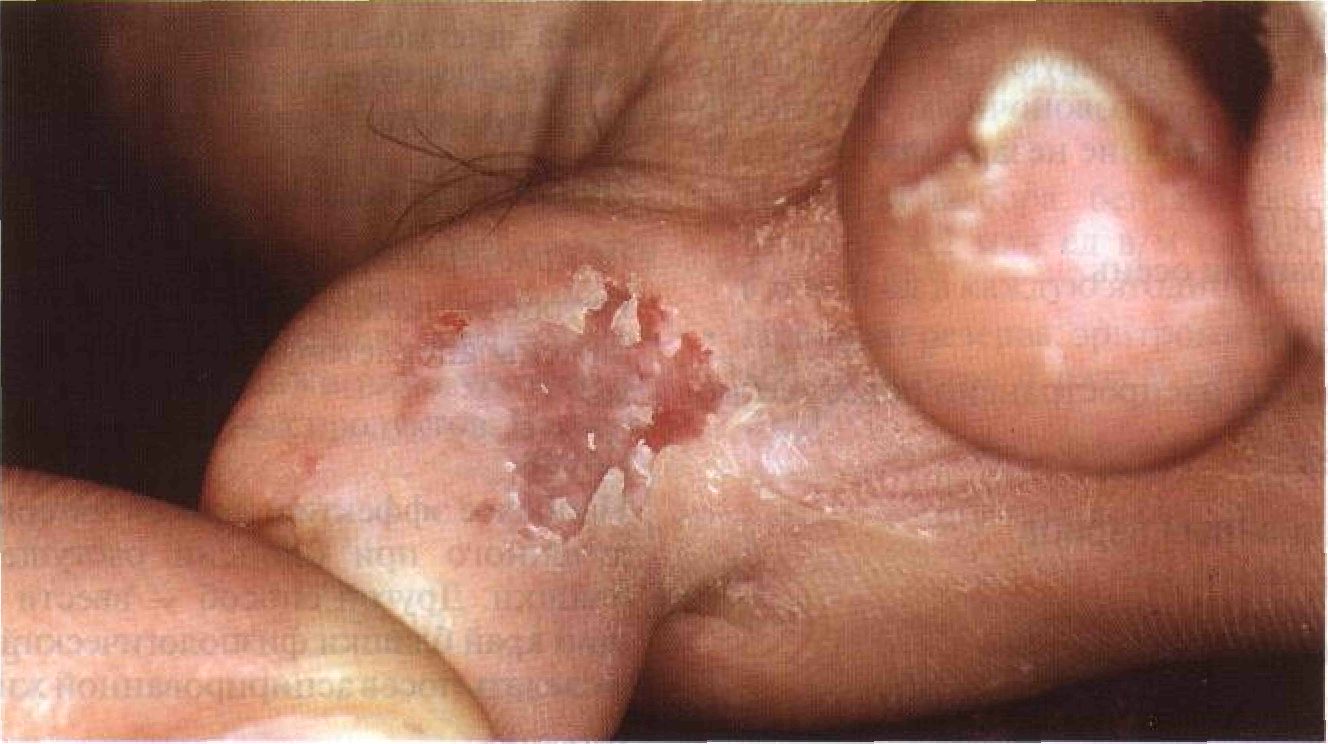
Рисунок 23-6. Абсцесс: возбудитель — Staphylococcus aureus. Абсцесс пятки у больной, страдающей диабетической нейропатией. Поражение очень болезненно, на фоне эритемы отчетливо видно скопление гноя. Причиной заболевания послужил обломленный кончик швейной иглы, который застрял в мягких тканях • Фурункул и карбункул. Участки кожи, на которых растут волосы. Излюбленная локализация — подбородок, верхняя губа, затылок, задняя поверхность шеи, подмышечные впадины, ягодицы. Дифференциальный диагноз Болезненный узел Разрыв эпидермальной или волосяной кисты, гидраденит (промежность, подмышечные впадины), хронический язвенный герпес. Дополнительные исследования
Микроскопия мазка, окрашенного по Граму Грамположительные кокки, свободные или в цитоплазме нейтрофилов. Посев Гной. Посев гноя позволяет выделить Sta-phylococcus aureus и определить чувствительность возбудителя к антибиотикам. Кровь. Посев крови показан при лихорадке и других признаках сепсиса. Кровь для посева берут до начала лечения. Определение чувствительности возбудителя к антибиотикам. Позволяет выявить штаммы Staphylococcus aureus, устойчивые к мети-циллину, чтобы вовремя изменить схему лечения. Патоморфология кожи Гнойное воспаление волосяного фолликула, распространяющееся на глубокие слои дермы и подкожную клетчатку (фурункул). Многокамерные абсцессы (карбункул). Диагноз Клиническая картина, подтвержденная окраской мазка по Граму или посевом. Патогенез Фолликулит, фурункул и карбункул представляют собой последовательные стадии развития стафилококковой инфекции. Эти заболевания возникают у носителей Staphylococcus aureus. Для профилактики и лечения фолликулита, фурункулов и карбункулов следует устранить носительство Staphylococcus aureus. Течение и прогноз Обычно для излечения требуется вскрытие и дренирование абсцесса и антибиотикоте-рапия. Фурункулез иногда осложняется бактериемией и обсеменением клапанов серд- ца, суставов, позвоночника, длинных трубчатых костей, внутренних органов (особенно почек). С венозной кровью стафилококки могут попасть в пещеристый синус и стать причиной тромбофлебита пещеристого синуса и менингита. Больные сахарным диабетом особенно предрасположены к рецидивирующему фурункулезу. Все чаще встречаются штаммы Staphylococcus aureus, устойчивые к метициллину. Лечение и профилактика Абсцессы, фурункулы и карбункулы вскрывают, обеспечивают отток гноя и назначают антибиотики внутрь или парентерально. Профилактика Больным, предрасположенным к образованию фурункулов и карбункулов, рекомендуют регулярно пользоваться антисептическим мылом. Это позволяет устранить носительство Staphylococcus aureus. Для устранения стафилококков со слизистой носа используют мупироцин (2% мазь). Хирургическое лечение Для лечения абсцессов, фурункулов и карбункулов прибегают к вскрытию и дренированию, при этом часто удается обойтись без антибиотиков. При вмешательствах на карбункуле необходимо с помощью ножниц или скальпеля вскрыть все гнойные полости. В противном случае выздоровление задерживается, и антибиотики не помогают. При парадентальных абсцессах часто некротизирована пульпа зуба, поэтому нужно депульпировать либо удалить зуб. Вспомогательное лечение Воздействие теплом на область поражения ускоряет созревание абсцесса и способствует самопроизвольному вскрытию. Антибиотики Антибиотики всего лишь ускоряют выздоровление; основной метод лечения — хирургический. Абсолютное показание к назначению антибиотиков — высокий риск бактериемии (например, у больных со сниженным иммунитетом). • Диклоксациллин: взрослым по 250— 500 мг внутрь 4 раза в сутки в течение Юсут. • Цефалексин: взрослым по 250—500 мг внутрь 4 раза в сутки в течение 10 сут; детям 40—50 мг/кг/сут каждые 6 ч в течение Юсут.
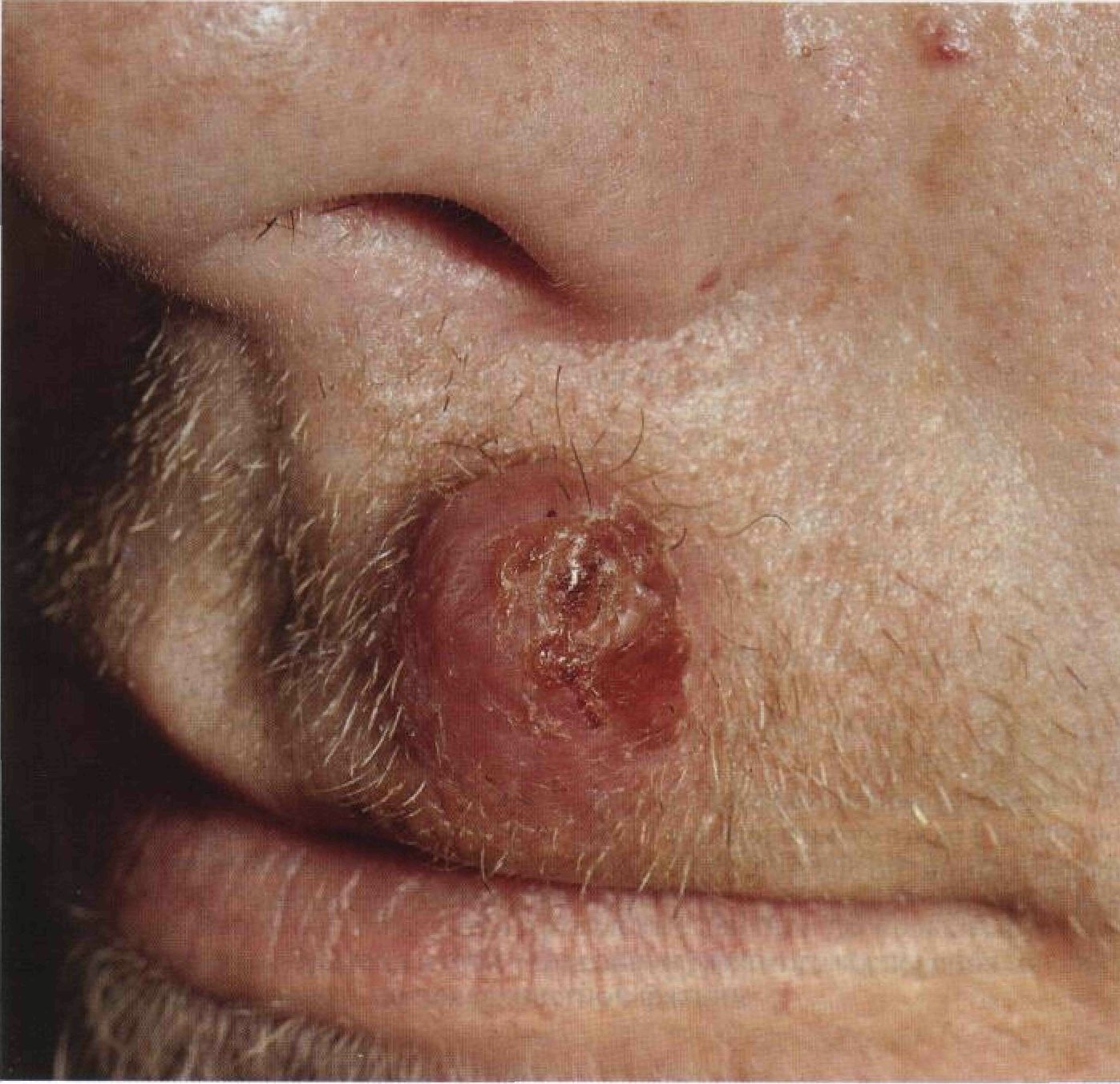
Рисунок 23-7. Фурункул: возбудитель — Staphylococcus aureus. Течение фолликулита осложнилось фурункулом. На верхней губе — чрезвычайно болезненный воспаленный узел, в центре которого виден некротический стержень
• Амоксициллин/клавуланат: 20 мг/кг/сут, каждые 8 ч в течение 10 сут (клавулановая кислота — ингибитор р-лактамаз). • Макролиды назначают при аллергии к пе-нициллинам, если Staphylococcus aureus к ним чувствителен: — эритромицина этилсукдинат: взрослым 1—2 г/сут внутрь каждые 6 ч в течение 10 сут; детям 40 мг/кг/сут внутрь каждые 6 ч в течение 10 сут; — кларитромицин: по 250—500 мг внутрь 2 раза в сутки в течение 10 сут; — азитромицин: по 250 мг внутрь 1 раз в сутки в течение 5—7 сут; — клиндамицин: взрослым по 150—300 мг внутрь 4 раза в сутки в течение 10 сут; детям 15 мг/кг/сут каждые 6 ч в течение 10 сут. Штаммы Staphylococcus aureus, устойчивые к метициллину • Миноциклин: по 100 мг внутрь 2 раза в сутки в течение 10 сут. • Триметоприм/сульфаметоксазол: внутрь по 160/800 мг 2 раза в сутки в течение 7 сут. • Ципрофлоксацин: по 500 мг внутрь 2 раза в сутки в течение 7 сут. • Ванкомицин: назначают в/в, применяют в тяжелых случаях. Рецидивирующий фурункулез Обычно обусловлен носительством Staphylococcus aureus (слизистая носа, подмышечные впадины, промежность, кожные складки). Местное лечение • Душ с антисептическим мылом или гелем (повидон-йод, бензоилпероксид). • Мупироцин, 2% мазь — в ноздри и на участки тела, обсемененные стафилококками. • Фузидиевая кислота, 2% мазь или крем — на участки тела, обсемененные стафилококками.- Антибиотики. Препараты продолжают принимать до тех пор, пока все фурункулы полностью не заживут, после чего переходят на поддерживающее лечение (прием антибиотика 1 раз в сутки в течение многих месяцев). • Рифампицин: 600 мг/сут внутрь в течение 7—10 сут для устранения носительства Staphylococcus aureus.
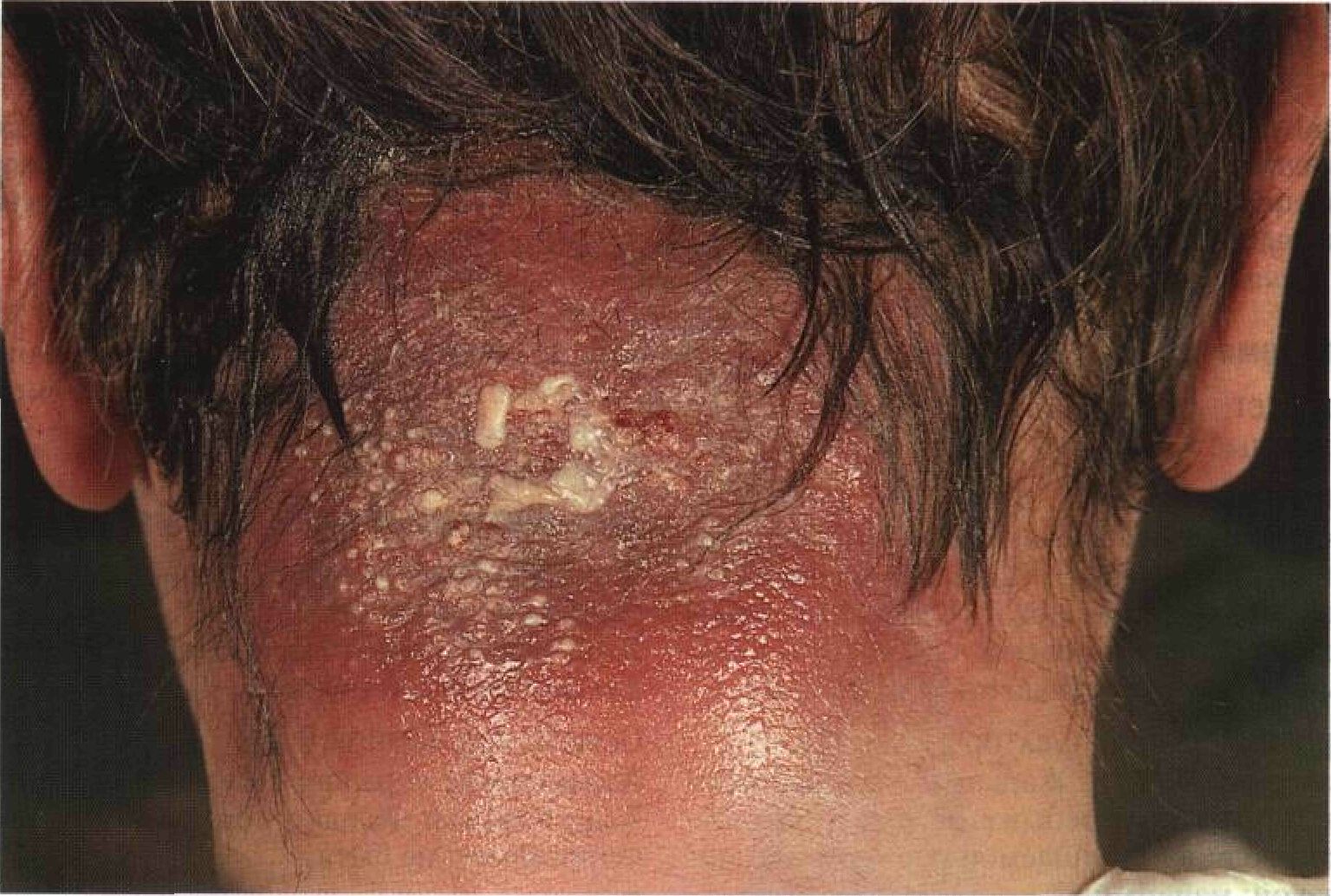
Рисунок 23-8. Карбункул: возбудитель — Staphylococcus aureus. Огромная воспаленная бляшка на шее усеяна многочисленными пустулами. Некоторые из них вскрылись и дали выход гною. Карбункул образуется в результате слияния нескольких фурункулов; он вызывает сильную боль. Эритема и отек — признаки разлитого воспаления мягких тканей, распространяющегося вплоть до поверхностной фасции Зритразма Эритразма (в переводе с греческого означает «красное пятно») — это хроническая бактериальная инфекция, обусловленная Corynebacterium minutissimum. Эритразма поражает межпальцевые промежутки стоп, паховые складки и подмышечные впадины. Заболевание часто принимают за эпидермомикоз. Синоним: erythrasma. Эпидемиология и этиология
Возраст Взрослые. Этиология Corynebacterium minutissimum — грамполо-жительная палочка, представитель нормальной микрофлоры кожи. В благоприятных условиях она становится патогенной и вызывает поверхностную инфекцию кожи. Провоцирующие факторы Сахарный диабет. Жаркая и влажная погода. Длительное пребывание кожи под плотной, водонепроницаемой одеждой или повязкой; мацерация. Анамнез Течение От нескольких месяцев до нескольких лет. Жалобы Обычно жалоб нет. Иногда — жжение, зуд. Физикальное исследование Кожа Элементы сыпи. Пятно, обычно больших размеров, с четкими контурами (рис. 23-9); легкое шелушение. Цвет. Красный, красно-коричневый. Межпальцевые промежутки. Эрозии, окруженные чешуйками в виде кружевного воротничка. Расположение. Сливающиеся пятна или беспорядочно расположенные обособленные элементы. Локализация. Паховые складки (рис. 23-9), подмышечные впадины, складки кожи на животе при ожирении, межъягодичная складка, складки под молочными железами, межпальцевые промежутки на стопах (рис. 23-10). Дифференциальный диагноз Четко очерченная бляшка в кожной складке Дерматофитии, кандидоз, отрубевидный ли- шай, псориаз кожных складок, себорейный дерматит, мелкоточечный кератолиз (межпальцевые промежутки, возбудитель — Mi-crococcus sedentarius). Дополнительные исследования Микроскопия препарата, обработанного гидроксидом калия В препарате, приготовленном из чешуек, гифы грибов отсутствуют. Осмотр под лампой Вуда Характерное кораллово-красное свечение. Если больной недавно принял ванну, свечения может не быть. Посев Позволяет исключить стафилококковую и стрептококковую инфекцию. Диагноз Клиническая картина; исключение дерматофитии (микроскопия препарата, обработанного гидроксидом калия); характерное кораллово-красное свечение под лампой Вуда. Течение Если провоцирующие факторы не устранить, возникает рецидив. Лечение и профилактика Профилактика Рекомендуют ежедневно пользоваться антисептическим мылом или гелем для душа (бензоилпероксид). Местное лечение • Бензоилпероксид, 2,5% гель, 1 раз в сутки в течение 7 сут. • Эритромицин, 2% раствор для наружного применения, 2 раза в сутки в течение 7 сут. Общее лечение Эритромицин, по 250 мг внутрь 4 раза в сутки в течение 14 сут.
Рисунок 23-9. Эритразма. В паховой области и на медиальной поверхности бедра — крупное пятно красно-коричневого цвета с четкими контурами и легким шелушением. При осмотре под лампой Вуда возникло кораллово-красное свечение. В препарате, обработанном гидроксидом калия, гифы грибов не обнаружили
Рисунок 23-10. Эритразма. В межпальцевом промежутке — мацерация и эрозия, которая под лампой Вуда начала светиться ярким кораллово-красным светом. В препарате, обработанном гидроксидом калия, гифы грибов не обнаружены. Ноготь IV пальца поражен онихомикозом, поэтому и межпальцевую эрозию сначала приняли за эпидермомикоз и пытались лечить клотримазолом
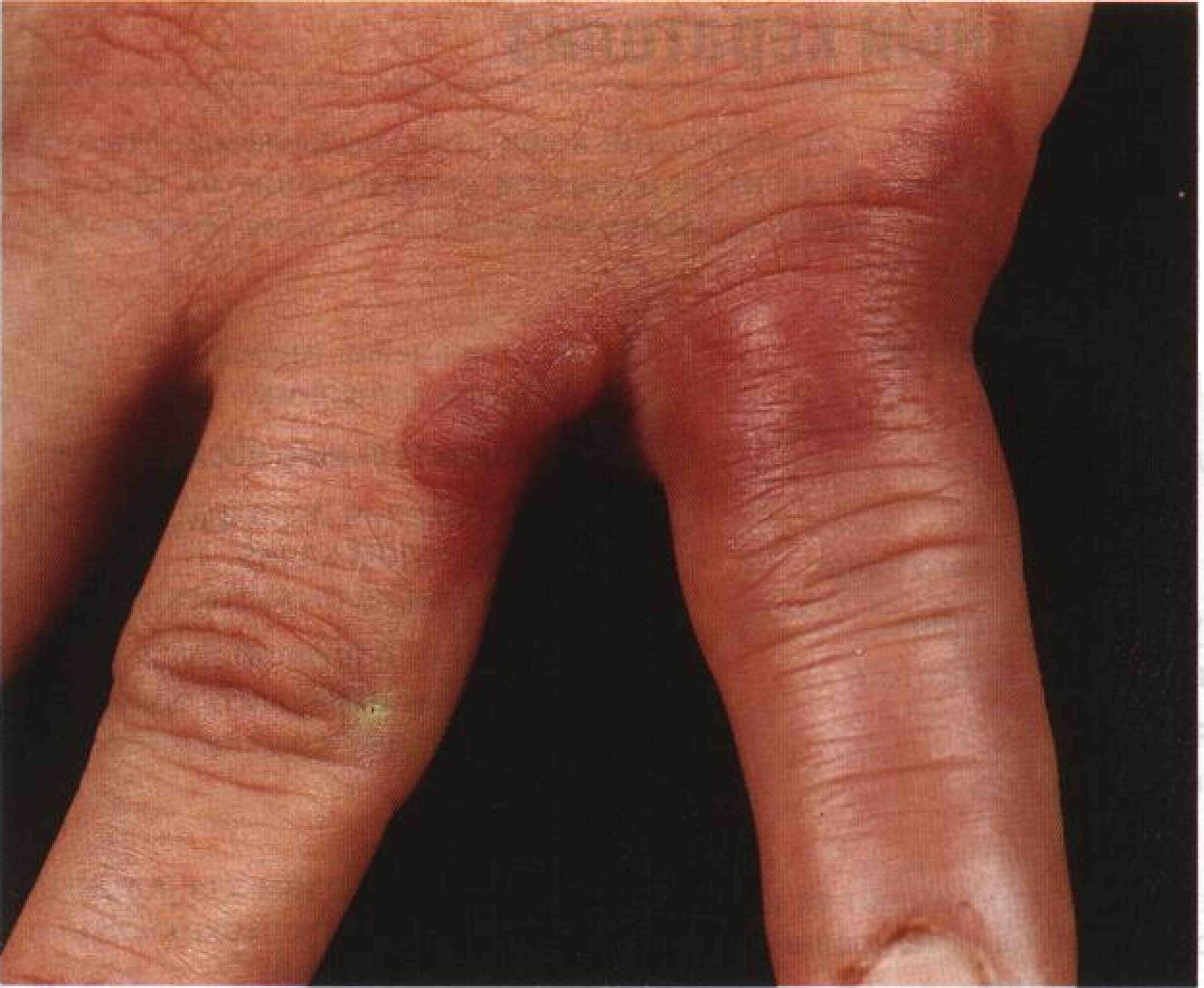
Эризипелоид Эризипелоид — бактериальная инфекция, поражающая кожу и подкожную клетчатку. Заболевание начинается в месте внедрения возбудителя, чаще всего на кистях, и постепенно распространяется на окружающие ткани. Болеют в основном люди, занятые переработкой морской рыбы и моллюсков, выделкой шкур, обработкой туш скота и птицы. Синонимы: erysipeloidum, рожа свиней, ползучая эритема, свиная краснуха. Эпидемиология и этиология Пол Мужчины болеют в 3 раза чаще. Группы риска Профессия больных почти всегда связана с убоем и обработкой туш скота и птицы, переработкой рыбы, моллюсков и ракообразных, выделкой шкур, переработкой костей. Рыбаки, работники скотобоен, мясники, работники рыбоперерабатывающих и мясоперерабатывающих предприятий, фермеры, ветеринары, домохозяйки, браконьеры, лица, занятые на производстве органических удобрений. Этиология Erysipelothrix rhusiopathiae — грамположи-тельная палочка. Бактерия широко распространена в природе и патогенна для позвоночных (млекопитающие, птицы, рыбы) и беспозвоночных (ракообразные, моллюски, насекомые). Заражение Возбудитель является сапрофитом. Заболевают люди, контактирующие с трупами позвоночных и беспозвоночных. Переносчиков нет. Заболевание незаразное. Сезонность Лето и ранняя осень. География Заболевание распространено повсеместно. Анамнез Инкубационный период 2—7 сут. Профессия Принадлежность к группе риска. Жалобы Зуд, жжение, пульсирующая боль. Общее состояние Не нарушено. Физикальное исследование Кожа Элементы сыпи. В месте внедрения возбудителя — болезненная бляшка, выступающая над поверхностью кожи, неправильной формы, с четкими границами (рис. 23-11). Бляшка увеличивается в размерах со скоростью до 1 см/сут, оставляя в центре заживающий участок. Изредка образуются везикулы. Нагноения нет. Отек, не оставляющий ямку при надавливании. Из-за отека могут быть затруднены движения в межфаланговых суставах. Цвет. Сначала — багрово-красный, по мере выздоровления меняется на бурый. Локализация. Кисти, пальцы рук. Дисталь-ные фаланги обычно не страдают. Другие органы Иногда возникают лимфангиит и лимфаденит. Следует исключить инфекционный эндокардит. Дифференциальный диагноз Красная болезненная бляшка на кисти Рожа, флегмона (в том числе флегмона, вызванная Vibrio spp.), аллергический контактный дерматит. Дополнительные исследования Патоморфология кожи Острое воспаление дермы; бактерии расположены внеклеточно, глубоко в толще дермы. Посев Наиболее эффективен посев материала, полученного при биопсии растущего края бляшки. Другой способ — ввести в растущий край бляшки физиологический раствор и сделать посев аспирированной жидкости. Диагноз Анамнез и уникальная клиническая картина. Подтверждение диагноза — выделение Erysipelothrix rhusiopathiae при посеве биоп-сийного материала.
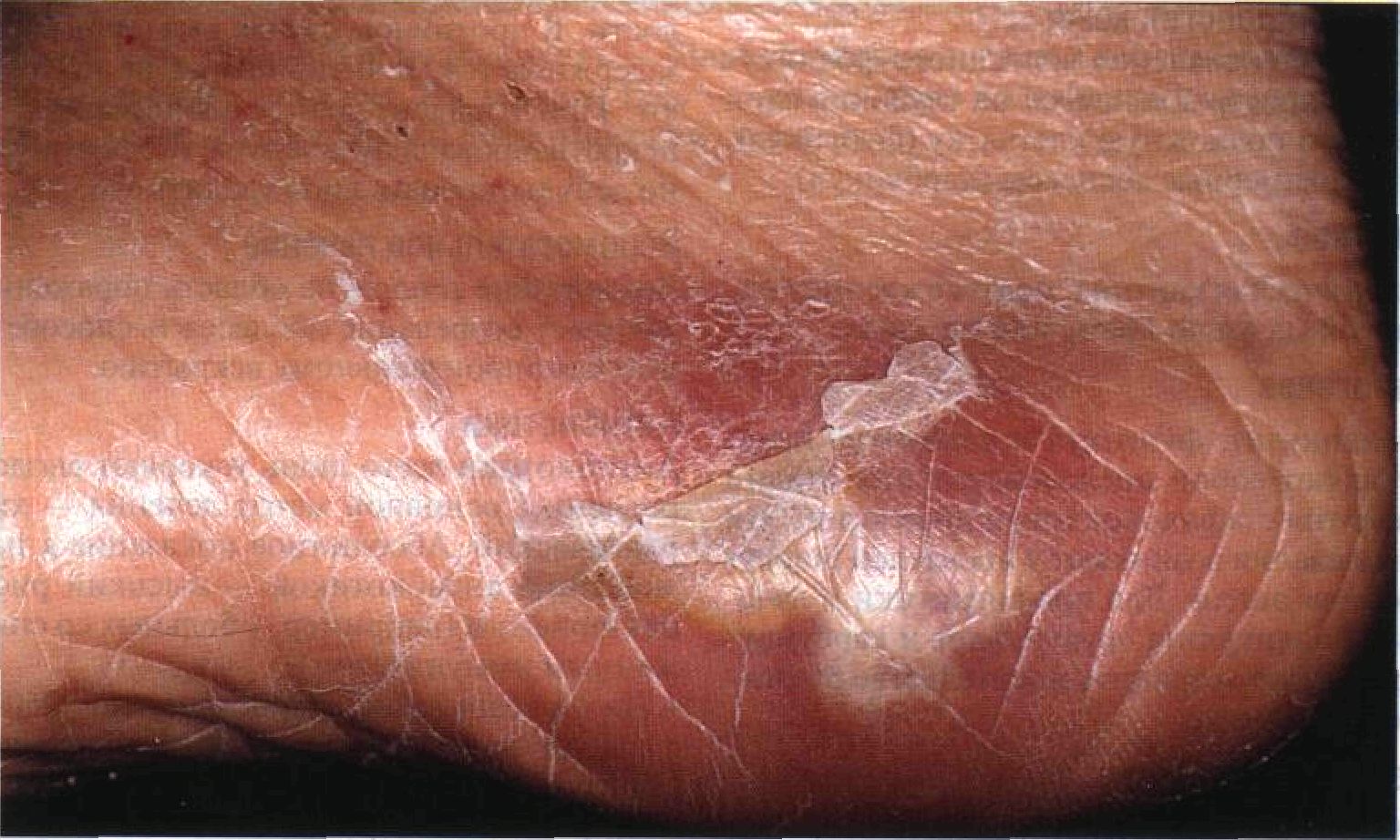
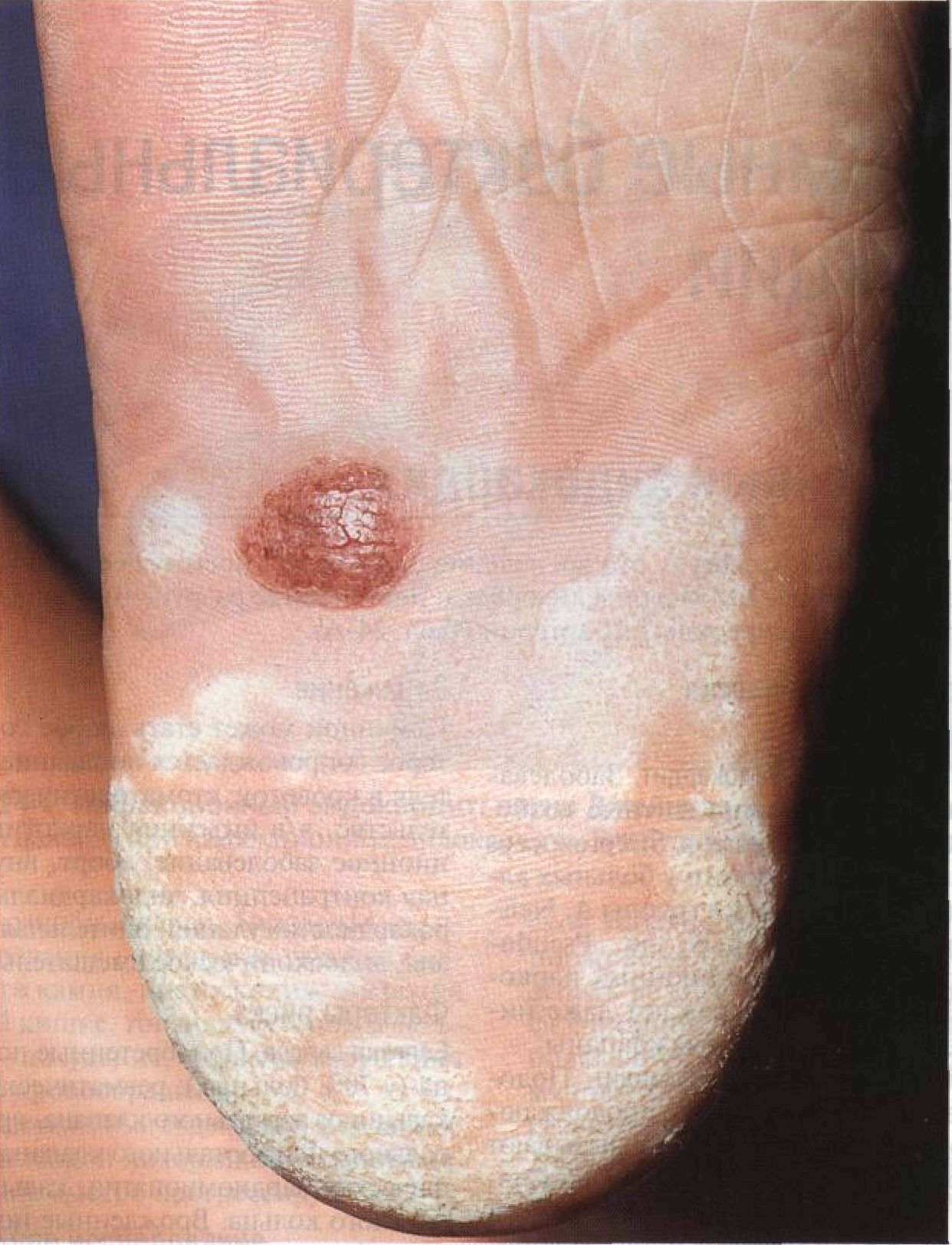
Рисунок 23-11. Эризипелоид. Багровая бляшка на кисти с четкими контурами, без шелушения и везикул. Пораженный участок на ощупь горячий, уплотненный и болезненный Патогенез Заболевание возникает при контакте поврежденной кожи (ссадины, царапины, колотые раны) с органическим материалом, содержащим Erysipelothrix rhusiopathiae. Течение и прогноз Выздоровление обычно наступает самостоятельно через 3 нед. При попадании возбудителя в кровоток изредка развиваются инфекционный эндокардит или артрит. Бактериемия и эндокардит только в 30% случаев сопровождаются поражением кожи, у остальных больных им предшествует бессимптомная инфекция кожи либо употребление в пищу зараженных продуктов. Несмот- ря на лечение антибиотиками, смертность при эндокардите достигает 30—40%. Лечение и профилактика Профилактика Использование перчаток при убое и обработке туш скота и птицы, переработке рыбы, моллюсков и ракообразных. Антибиотики • Препарат выбора: бензатинбензилпени-циллин, 1,2 млн ед в/м однократно (по 0,6 млн ед в каждую ягодицу). • Препарат резерва: эритромицин, по 250— 500 мг внутрь 4 раза в сутки в течение 7 сут. Мелкоточечный кератолиз Мелкоточечный кератолиз — это инфекция кожи стоп, вызываемая Micrococcus seden-tarius. Характерны точечные углубления в толстой коже подошв; их глубина зависит от толщины рогового слоя эпидермиса. Мелкоточечный кератолиз обычно возникает при повышенной потливости стоп. Эпидемиология и этиология Возраст Молодые люди. Пол Мужчины болеют намного чаще. Провоцирующие факторы Повышенная потливость стоп. Этиология Micrococcus sedentarius. Анамнез Заболевание часто принимают за дермато-фитию стоп и назначают неправильное лечение. Жалобы Обычно жалоб нет. Неприятный запах от ног. Изредка — зуд, жжение, болезненность при надавливании. Физикальное исследование Кожа Элементы сыпи. Углубления в роговом слое эпидермиса диаметром 1—8 мм (рис. 23-12). Углубления могут быть обособленными, но чаще они сливаются, образуя обширные эрозии рогового слоя. Цвет. При увлажнении пораженные участки кожи приобретают белый цвет. Форма. Круглая или овальная. Расположение. Симметричное или асимметричное поражение обеих стоп. Локализация. Межпальцевые промежутки. Пятки. Опорные участки стоп, которые постоянно соприкасаются с обувью. Дифференциальный диагноз Белые бляшки на стопе Дерматофития стоп; кандидоз; эритразма; межпальцевая инфекция, вызванная Pseu-domonas aeruginosa. Дополнительные исследования Микроскопия препарата, обработанного гидроксидом калия Гифы грибов отсутствуют. Осмотр под лампой Вуда Позволяет исключить эритразму, поскольку кораллово-красное свечение не возникает. Посев Иногда необходим для исключения стафилококковой, стрептококковой и псевдомо-надной инфекций. Диагноз Клиническая картина и исключение других заболеваний. Патогенез Росту Micrococcus sedentarius способствуют потливость и высокая влажность воздуха. Течение и прогноз Заболевание тянется или рецидивирует до тех пор, пока не будут устранены провоцирующие факторы. Лечение и профилактика Профилактика • Ежедневное использование антисептического мыла (бензоилпероксид). • Для уменьшения потоотделения применяют препараты на основе хлорида алюминия и миконазол (2% присыпка). Лечение Очаги поражения ежедневно обрабатывают бензоилпероксидом или антибиотиками (например, эритромицином).
Рисунок 23-12. Мелкоточечный кератолиз. После того как роговой слой эпидермиса насытился водой, на пятке стали видны множественные сливающиеся эрозии (углубления в роговом слое). Виден также врожденный невоклеточный невус Глава 24
|
|||||||||
|
Последнее изменение этой страницы: 2022-09-03; просмотров: 52; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.188.147.91 (0.081 с.) |