Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Гипертоническая болезнь (эссенциальная гипертензия) и симптоматические гипертензииСтр 1 из 26Следующая ⇒
Определение. Гипертоническая болезнь (эссенциальная гипертензия) - заболевание, единственным признаком которого является повышение артериального давления без органических изменений других органов и систем (ВОЗ, 1999). Распространенность артериальной гипертензии. По данным ВОЗ, выявление артериальной гипертензии различного генеза отмечается в среднем у 20% среди взрослого населения в возрасте 18-74 лет, при этом артериальное давление повышается выше 140/90 мм рт.ст. В возрастной группе 50-59 лет распространенность артериальной гипертензии составляет 44%, а старше 70 лет - 70% и более. Из всех больных артериальной гипертензией симптоматические гипертензии составляют в среднем до 10 %, в то время как у остальных выявляется гипертоническая болезнь. Различают эссенциальную артериальную гипертензию или гипертоническую болезнь и симптоматические (вторичные) артериальные гипертензии. Частота симптоматических артериальных гипертензий у больных с диастолическим артериальным давлением 110-120 мм рт.ст. и более составляет до 25%. Насчитывается более 70 заболеваний, которые могут сопровождаться вторичной артериальной гипертензией, а некоторые из них (вазоренальная гипертензия, артериальная гипертензия при феохромоцитоме, синдроме Конна) - могут быть успешно излечены оперативно. 1.1. Классификация гипертонической болезни В настоящее время известно несколько классификаций гипертонической болезни, но в последние годы общепринятыми являются классификации комитета ВОЗ/МОАГ (1999) и Объединенного национального комитета США (1993). Однако они по-разному определяют нормальные уровни артериального давления и «границы» артериальной гипертонии. Наиболее распространена классификация ВОЗ, так как она учитывает влияние артериальной гипертензии на поражение органов-мишеней. Кроме того, эта классификация учитывает все факторы риска сердечно-сосудистых заболеваний, а не только тяжесть артериальной гипертензии. Комитетом ВОЗ представлена классификация артериальных гипертензий, которая в последние годы общепризнанна, подразделяющей ее по классам, стадиям и течению: 1 и 2 классы относятся к симптоматическим гипертензиям, 3 и 4 - к гипертонической болезни (эссенциальной гипертензии). Классификация ВОЗ гипертонической болезни в зависимости от уровня артериального давления и от степени поражения органов-мишеней представлена в таблицах 1.1, 1.2. Классификация Объединенного национального комитета США показана в таблице 1.3.
Классификация артериальных гипертензий (ВОЗ/МОАГ, 1999). 1 класс – «Острые» артериальные гиперетензии: 1) Артериальная гипертензия при катехоламиновом стрессе; 2) Артериальная гипертензия в результате ишемической реакции, например, при ишемическом инсульте или геморрагическом инсульте, инфаркте миокарда и т.д.; 3) Артериальная гипертензия при заболеваниях почек, например, при остром гломерулонефрите. 2 класс – вторичные или симптоматические артериальные гипертензии. 3 класс - хроническая артериальная гипертензия (эссенциальная гипертензия). 4 класс - злокачественная артериальная гипертензия (при эссенциальной или тяжелое течение вторичной артериальной гипертензии). По уровню диастолического артериального давления гипертоническая болезнь подразделяется (ВОЗ/МОАГ, 1999) на: - Пограничную артериальную гипертензию - артериальное давление повышается до 149/94 мм рт.ст.; - Мягкую артериальную гипертензию - диастолическое давление до 99 мм рт.ст.; - Умеренную артериальную гипертензию - диастолическое давление до 109 мм рт.ст.; - Выраженную (тяжелую) артериальную гипертензию - диастолическое давление > 110 мм рт.ст.; - Синдром злокачественной артериальной гипертензии – повышение диастолического давления > 130 мм рт.ст. По течению гипертоническая болезнь подразделяется следующим образом (ВОЗ, 1999): - Медленнопрогрессирующую – продолжительность каждой стадии составляет от 15 до 20 лет; - Быстропрогрессирующую – продолжительность каждой стадии составляет от 5 до 15 лет; - Злокачественную – продолжительность каждой стадии составляет от 1 года до 3-5 лет; - Непрогрессирующую – артериальная гипертензия не прогрессирует на какой-либо стадии;
- С обратным развитием артериальной гипертензии
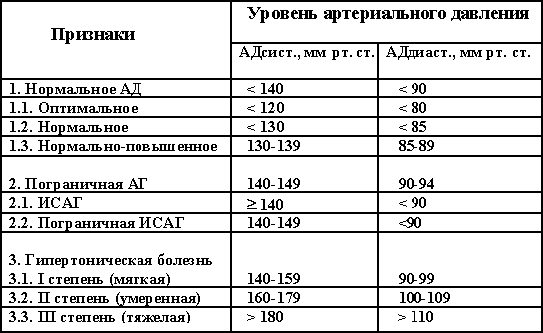
Таблица 1.1. Классификация гипертонической болезни в зависимости от уровня артериального давления (ВОЗ/МОАГ, 1999 г.)
Примечание: АГ - артериальная гипертензия, АД – артериальное давление, АДсист. и АДдиаст. - систолическое и диастолическое артериальное давление, ГБ - гипертоническая болезнь, ИСАГ - изолированная систолическая артериальная гипертензия.
Таблица 1.2. Классификация гипертонической болезни в зависимости от степени поражения органов-мишеней (ВОЗ/МОАГ, 1999). _____________________________________________________________________________________ I стадия II стадия III стадия Транзиторная Стабильная Осложненная _____________________________________________________________________________________ Нет объективных Наличие одного из Симптомы и признаки, связанные признаков и органи- следующих признаков: с повреждением органов-мишеней: ческих изменений органов 1. ГЛЖ (рентген, ЭКГ, 1. Сердце: ИМ, НК эхокардиография) 2. Генерализованное 2. Головной мозг: преходящее ОНМК, и очаговое сужение инсульт, гипертоническая энцефалопатия артерий сетчатки 3. Протеинурия или 3. Глазное дно: кровоизлияния незначительное уве- и эксудаты в сетчатке с отеком соска личение креатинина зрительного нерва и без него крови (0,11-0,15 ммоль/л) 4. Атеросклероти- 4.Почки: плазменная кон- ческая бляшка (в сонных центрация креатинина > 0,15 ммоль/л, артериях, аорте, подвдош- почечная недостаточность ных и бедренных артери- ях) при ульразвуковом или 5.Сосуды: расслаивающая аневризма, рентгеноконтрастном симптомы окклюзирующего исследовании поражения артерий _____________________________________________________________________________________ Примечание: ГЛЖ - гипертрофия левого желудочка, ЭКГ – электрокардиограмма, ОНМК - острое нарушение мозгового кровообращения, ИМ - инфаркт миокарда, НК - недостаточность кровообращения.
Таблица 1.3. Классификация гипертонической болезни экспертов Национального комитета США по артериальным гипертензиям.Объединенный национальный комитет США, 5 доклад, 1993 г.
Примечание: АД - артериальное давление.
1.2. Патогенез гипертонической болезни Регуляция артериального давления в норме. В настоящее время известно, что эндотелий контролирует сосудистый тонус через высвобождение сосудорасширяющих и сосудосуживающих факторов и модулирует сократительную активность находящейся под ним гладкой мускулатуры сосудов. Исследования, проведенные in vitro и in vivo показали, что эндотелиально обусловленное сужение сосудов определяется выбросом факторов констрикции эндотелиального происхождения (Endotelium Derived Constricting Factors), а эндотелиально обусловленное расширение сосудов вызвано высвобождением вазоактивных веществ – расслабляющих факторов эндотелиального происхождения (Endotelium Derived Relaxing Factors) (Vanhoutte P.M., 1995, Pepine C.J. et al., 1997). Кроме функции селективного барьера для проникновения в интерстиций различных веществ из крови, эндотелий играет ключевую роль в кардиоваскулярном гемостазе, регулируя вазомоторный тонус (Vanhoutte P.M., 1995, Pepine C.J. et al., 1997). Нейрогуморальные медиаторы и различные химико-физические стимулы, влияющие на высвобождение релаксирующих или констрикторных факторов и приводящие, соответственно, к эндотелиально обусловленному сужению или расслаблению сосудов, представлены в таблице 1.4., 1.5.
Таблица 1.4. Нейрогуморальные медиаторы и рецепторы эндотелия (Vanhoutte P.M., 1995, Pepine C.J. et al., 1997). ____________________________________________________________________________ Нейрогуморальные медиаторы Рецепторы эндотелия ____________________________________________________________________________ Аденозин-дифосфат Пуэнергический рецептор Адреналин (эпинефрин) Альфа-адренергический рецептор Аргинин-вазопрессин Вазопрессиновый рецептор Ангиотензин II Ангиотензиновый рецептор Ацетилхолин Мускариновый рецептор (М1, М2, М3) Брадикинин Рецептор кининов Гистамин Гистаминергический рецептор Норадреналин a-адренергический рецептор Серотонин (5-гидрокситриптамин) Серотониновый рецептор Тромбин Тромбиновый рецептор Эндотелеин Эндотелеиновый рецептор ____________________________________________________________________________ Таблица 1.5. Вазоактивные факторы (Vanhoutte P.M., 1995, Pepine C.J. et al., 1997).
____________________________________________________________________________ Вазодилататоры Вазоконстрикторы ____________________________________________________________________________ Окись азота (эндотелиальный фактор Эндотелеин расслабления или NO) Ангиотензин II Эндотелиальный фактор Тромбоксан А2 гиперполяризации Ацетилхолин Простациклин (PGI2) Арахидоновая кислота Брадикинин Простагландин Н2 Ацетилхолин, гистамин, Тромбин Серотонин, субстанция «Р» ____________________________________________________________________________ В число веществ эндотелиального происхождения, вызывающих расслабление гладкой мускулатуры сосудов, входят, в частности, фактор гиперполяризации, высвобождаемый эндотелием (Endotelium Derived Hyperpolarising Factors), простациклин (PGI2) и, главным образом, монооксид азота (NO) или эндотелиальный фактор расслабления (Vanhoutte P.M., 1995, Pepine C.J. et al., 1997). В настоящее время установлено, что фактор гиперполяризации является субстратом расслабления сосудов, определяющим вазодилатацию. Например, ацетилхолин воздействует на мышечные рецепторы эндотелия М1 и приводит к высвобождению из части эндотелия фактора гиперполяризации, который воздействует на гладкую мускулатуру сосудов, вызывая не только ее релаксацию, но и гиперполяризацию, связанную с открытием калиевых каналов. Этот факт отличает фактор гиперполяризации от монооксида азота, высвобождение которого обычно вызывается ацетилхолином, воздействующим на эндотелиально расположенные мускариновые рецепторы типа М2 (Pepine C.J. et al., 1997). Сосудорасширяющий эффект простациклина основан на активации аденилатциклазы с последующим вовлечением 3“,5“- циклического аденозинмонофосфата (цАМФ). Релаксирующее воздействие простациклина на гладкую мускулатуру сосудов носит дополнительный характер по отношению к монооксиду азота (Vanhoutte P.M., 1995, Pepine C.J. et al., 1997). Между тем, в настоящее время большинство исследователей считают, что ведущую роль в реклаксации сосудов имеет монооксид азота и его роль в кардиоваскулярном гемостазе настолько велика, что предлагают даже идентифицировать с фактором гиперполяризации и релаксации (Ritter J.M. et al., 1998). Монооксид азота вырабатывается внутри эндотелиальных клеток в результате реакции биосинтеза, где катализатором выступает энзим нитрооксид-синтетаза (NO-синтетаза), в котором используется в качестве субстрата аминокислота L-аргинин. Стимулом выработки монооксида азота в эндотелии является воздействие различных медиаторов на эндотелиальные рецепторы. Например, воздействие ацетилхолина на мускариновые рецепторы типа М2 и М3, а также аденозинтрифосфата и серотонина, высвобождающиеся в процессе тромбоцитарной агрегации, на пуриновые и серотониновые рецепторы соответственно. Напротив, ингибитором выработки монооксида азота оказываются соперничающие с ним аналоги L-аргинина – монометил-L-аргинин и нитро-L-аргинин (Vanhoutte P.M., 1995, Pepine C.J. et al., 1997, Ritter J.M. et al., 1998).
После синтеза монооксид азота выделяется из клеток эндотелия и переходит в глубже расположенные миоциты стенок сосудов, приводя к их миорелаксации и вазодилатации за счет стимуляции NO-цитосомального энзима гуанилатциклазы и выработки 3“,5“- циклического гуанозинмонофосфата (цГМФ). Следует отметить, что монооксид азота выделяется из эндотелия не только на клетки гладкой мускулатуры, но и в просвет кровеносных сосудов, ингибируя повышенную агрегацию тромбоцитов через механизм отрицательной контррегуляции (Pepine C.J. et al., 1997, Ritter J.M. et al., 1998). В физиологических условиях количество монооксид азота, выделившийся в просвет сосудов, нейтрализуется гемоглобином (Vanhoutte P.M., 1995). В последние годы принято считать, что недостаток монооксида азота, проявляющийся в уменьшении как фоновой, так и стимулируемой его продукции, вызывает повышение периферического сосудистого сопротивления и изменение реакции на сосудорасширяющие стимуляторы, например, на ацетилхолин, что характерно для гипертензивного состояния (Vanhoutte P.M., 1995, Pepine C.J. et al., 1997, Ritter J.M. et al., 1998). Ведущим механизмом развития гипертонической болезни является наследственная предрасположенность, проявляющаяся повышением плотности Na- или Са-каналов или чувствительности рецепторов, например, адренорецепторов к прессорным аминам. Согласно данным Ю.Н. Постнова (1978-1990), существует несколько типов повышения чувствительности рецепторов и каналов. Первый заключается в изолированном повышении плотности Na,-Са-каналов мембран миоцитов сосудистой стенки. Второй - повышение чувствительности рецепторов, в частности адрено-, ангиотензиновых, сеторониновых, гистаминовых и других (см. табл. 1.4). Третьий - смешанный, заключающийся в сочетании повышенной чувствительности рецепторов и плотности ионных каналов в сочетании со снижением активности АТФаз, в частности Ca,-Mg-зависимой АТФзы. Для реализации наследственной предрасположенности в формировании гипертонической болезни, необходимо наличие факторов риска этого заболевания. К ним относятся следующие факторы (ВОЗ/МОАГ, 1999): r Индивидуальные факторы: · Возраст - распространенность гипертонической болезни увеличивается с возрастом и у лиц старше 60 лет составляет более 20%; · Пол - в возрасте старше 40 лет гипертоническая болезнь встречается чаще у мужчин, чем у женщин; · Ожирение; · Сахарный диабет; · Генетическая предрасположенность - у лиц, в случае, если родители страдают гипертонической болезнью, эссенциальная гипертензия развивается в 60-75% случаях; · Метаболический синдром; 2. Факторы, связанные с образом жизни: · Поваренная соль - у лиц потребляющих избыточное количество поваренной соли (> 2,5 г/сутки), чаще повышается артериальное давление; · Алкоголь, курение - у курящих лиц, а также употребляющих избыточное количество алкоголя, артериальное давление повышается чаще; · Злоупотребление кофе; · Психо-эмоциональный стресс; · Низкая физическая активность. На первом этапе, в результате повышения потребления поваренной соли в сочетании с другими факторами риска (см. выше) наблюдается увеличение плотности ионных каналов. Избыточное проникновение в миоциты гладкомышечных клеток ионов кальция, натрия и водорода вызывает вначале активизацию, а в дальнейшем - снижение активности натрий-калиевого насоса. Из-за повышенного содержания этих ионов (в основном натрия) и воды в клетках сосудистой стенки, их размер и объем увеличивается, причем клеточная мембрана как бы «распрямляется» и ранее не функционирующие (резервные) рецепторы и каналы клеточных мембран активизируются. Следует отметить, что согласно данным Н. Folkov (1978-1988), B. Braunwald (1988-1990), в норме функционирует около 30% рецепторов и каналов, необходимых для поддержания адекватной работы сердечно-сосудистой системы, а остальные находятся в своеобразных пулах. Этот процесс сочетается со снижением содержания монооксида азота, простациклина, уменьшением активности фактора гиперполяризации и релаксации в миоцитах сосудистой стенки (Vanhoutte P.M., 1995, Ritter J.M. et al., 1998). Поэтому в последующем, даже при небольшом повышении содержания в крови прессорных факторов (вначале при стрессовых ситуациях, а затем и в покое), наблюдается повышение уровня артериального давления больше нормальных цифр – 140/90 мм рт.ст. Эти процессы усугубляются при гипертрофии миоцитов гладкомышечных клеток (см. ниже). На втором этапе, в результате частого повышения артериального давления развивается гипертрофия миоцитов гладкомышечных клеток, еще больше увеличивается площадь поверхности их мембран и наблюдается стойкое увеличение активности ранее не функционирующих рецепторов и каналов. На этом этапе повышенный уровень артериального давления снижается самостоятельно в покое (без фармакологической терапии) за счет активизации депрессорных механизмов (n.Vagus, кининов, простагландинов Е-1, Е-2, А-2, фосфолипидного ингибитора ренина, простациклина I-2, натрий-уретического гормона и т.д.). На третьем этапе наблюдается истощение депрессорных механизмов и артериальное давление стабилизируется выше нормальных цифр. Первый из депрессорных механизмов устраняется компенсаторное воздействие n. Vagus. Инактивация депрессорного вагусного воздействия наблюдается в результате замещения или нейтрализации барорецепторов n. Vagus в результате уплотнения стенок аорты, отложения в ней холестерина (в виде липидных пятен или атеросклеротических бляшек), например, в области дуги аорты. С нейтрализацией этого механизма для снижения артериального давления уже требуются гипотензивные средства. Следует отметить, что на этом этапе формирования гипертонической болезни наблюдается гипертрофия левого желудочка, изменения сосудов глазного дна по типу ангиоспазма или ангиопатии. Дальнейшее прогрессирование гипертрофии миоцитов гладкомышечных клеток приводит к сужению внутреннего просвета артериол, в том числе и в почках. При уменьшении просвета артериол мелкого калибра (за счет гипертрофированной мышечной оболочки) более чем на 50% от исходной величины нарушается почечный кровоток, активизируется ренин-альдостерон-ангиотензиновая система, приводящая к стойкому повышению артериального давления (выше нормальных цифр, причем больной при этих значения артериального давления обычно хорошо себя чувствует) (Folkov Н., 1978-1988, Braunwald В., 1988-1990). На этом этапе наблюдается нарушение функции почек, увеличение степени гипертрофии левого желудочка, прогрессирование ангиопатии сетчатки. При включении ренин-ангитензинового механизма активизируется из проконвертазы (в присутствии ренина) спецефический фермент конвертаза, переводящий ангиотензин I ® в ангиотензин II, одновременно нейтрализуя следующий депрессорный механизм - кининовую систему, в частности, брадикинин и калликреин.
Оставшиеся депрессорные механизмы – простагландины, натрий-уретический фактор и некоторые другие, не в состоянии поддержать артериальное давление на нормальном уровне. В дальнейшем, при отсутствии адекватной гипотензивной терапии формируются изменения, соответствующие III стадии гипертонической болезни (см. табл. 1.2).
1.3. Клиническая картина и особенность течения гипертонической болезни Гипертоническая болезнь не имеет патогномоничных клинико-лабораторных признаков. Этот диагноз устанавливается при исключении вторичных артериальных гипертензий. Для выявления гипертонической болезни необходимо учитывать неблагоприятную наследственность, предрасполагающую развитие этой артериальной гипертензии, особенно - по материнской линии. Следует подчеркнуть, что дебют гипертонической болезни обычно начинается в возрасте от 30 до 50 лет, в то время как средний возраст больных с вторичными артериальными гипертензиями в большинстве случаев значительно меньше. В анамнезе у пациентов гипертонической болезнью часто отмечаются неблагоприятные факторы риска (см. выше), такие, как психическое перенапряжение, недостаточный сон, злоупотребление поваренной солью, профвредности (шум, вибрация и другие) и т.д., а также постепенное начало в дебюте - как правило, умеренная лабильная артериальная гипертензия (периодическое повышение артериального давления с последующим его снижением как без, так и при использовании гипотензивных средств). Между тем, возможны гипертонические кризы на относительно ранних стадиях формирования гипертонической болезни. Клиническая картина при гипертонической болезни характеризуется развитием симптоматики со стороны органов-мишеней – головной мозг, сосуды глазного дна, сердце и почки. Обычно достаточно четко выражены церебральные жалобы: головная боль, головокружение, шум в ушах, реже – тошнота, а также мелькание «мушек» перед глазами, обусловленные спазмом артериол головного мозга и глазного дна. Одной из характерных жалоб для больных гипертонической болезнью является усиление головных болей утром и вечером с их уменьшением днем. В последующем наблюдается развитие других симптомов со стороны органов-мишеней, причем при повышении артериального давления может наблюдаться ангинозный синдром, обусловленный спазмом коронарных артерий. Параллельно происходит формирование атеросклеротических поражений аорты, мозговых и коронарных артерий. На ранних этапах обычно эффективно лечение гипертонической болезни с помощью общих мероприятий (по режиму, питанию и т.д.), седативных средств, без применения гипотензивных препаратов. Помимо комплекса методов обследования, которые используются для исключения вторичных артериальных гипертензий, при гипертонической болезни необходима оценка степени вовлечения в патологический процесс «органов-мишеней». 1.4. Оценка степени поражения «органов-мишеней» (сердца, сосудов глазного дна, почек) при гипертонической болезни Для оценки гипертрофии левого желудочка используется электрокардиография, рентгеноскопия и рентгенография грудной клетки, эхокардиография.
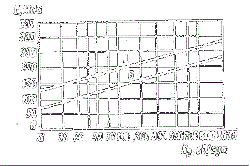
1.4.1. Электрокардиографические признаки гипертрофи левого желудочка Для диагностики и оценки степени гипертрофии левого желудочка в настоящее время известно более 50 признаков, но наиболее используемые из них практическими врачами следующие: · Признак Соколова-Лайона - (Sv1 + Rv5 или Rv6 > 35 мм).Чувствительность этого признака по сравнению с результатами эхокардиографии 30-43% (Okin P. et al.,1995,1996). · Корнельский признак - (RavL+ Rv4 или Rv3) больше 28 мм для мужчин и 20 мм для женщин. Чувствительность этого признака 28-45%. · Признак Губнера-Унгерлейдера (RI + SIII > 25 мм). Чувствительность - 22%. · Амплитуда зубца RavL больше 7,5 мм. Чувствительность - 20%. · Амплитуда зубца RV5, RV6 больше или равно 27 мм. Чувствительность 15%. . Бальная система Рохмильта-Эстеса оценки гипертрофии левого желудочка. Сумма в 5 баллов указывает на определенную (достоверную) гипертрофию левого желудочка, 4 балла - на возможную гипертрофию. Чувствительность при наличии 5 баллов - 27-38%. · Зубец R или S в отведениях от конечностей больше или равен 20 мм. – 3 балла. · Амплитуда зубца S вV1-V2 больше или равна 30 мм. – 3 балла · Амплитуда зубца R вV5-V6 больше или равна 30 мм. – 3 балла · Дискордантное смещение сегмента SТ и зубца Т в отведении V5-V6, причем без применения сердечных гликозидов 3 балла, а на фоне их лечения 1 балл. · Отклонение электрической оси влево и угол альфа меньше или равен -30 градусов - 2 балла. · Ширина комплекса QRS больше или равная 0,09 с – 1 балл. · Время внутреннего отклонения больше или равно 0,05 с в отведении V5-V6 - 1 балл. · Гипертрофия левого предсердия: отрицательная фаза зубца Р в отведении V1 больше или равна 0,04 с - 3 балла. Следует отметить, что степень гипертрофии левого желудочка по всем вышеперечисленным признакам, включая оценку критериев по бальной системе Рохмильта-Эстеса, оценивается по их сумме: 2 признака – II степень, 3 – III и т.д. Нами были проанализированы 280 электрокардиограмм (совместно с Полозкиной О.А., Разумовой Т.В., Щегловой Е.А.) у больных с подтвержденной гипертрофией левого желудочка (по данным патологоанатомического вскрытия или при эхокардиографии, причем толщина миокарда левого желудочка была не менее 1,3 см). Для оценки гипертрофии левого желудочка использовались все вышеперечисленные критерии его диагностики. Было выявлено, что наиболее информативными критериями диагностики гипертрофии левого желудочка явились следующие признаки: амплитуда зубца R в отведении V5 меньше удвоенной амплитуды зубца R в отведении V6 (чувствительность 93%),Tv2 > Tv6 (чувствительность 60%), увеличение длительности интервала внутреннего отклонения QRS в левых грудных отведениях (V5-V6) более 0,04 с (чувствительность 40%), отклонение электрической оси сердца влево (чувствительность 29%) (см. рис. 1.1.). При выявлении на электрокардиограмме одновременно первых двух критериев, достоверность диагностики гипертрофии левого желудочка составляет 98%, а трех – практически 100%. При отсутствии на электрокардиограмме всех вышуказанных признаков, информативными являются Корнельский признак (см. выше) и увеличение RavL > 7,5 мм.
Рис. 1.1. Чувствительность (в %) критериев диагностики гипертрофии левого желудочка. 1 - Rv5<2Rv6, 2 - Tv2>Tv6, 3 - BBO в отведениях V5-V6>0,04 сек., 4 -отклонение оси сердца влево Tv2 > Tv6, 5 - RavL > 7,5 мм.
Согласно полученным нами данным, в клинической практике можно использовать следующие алгоритмы диагностики гипертрофии левого желудочка (см. рис. 1.2, 1.3.). Рис. 1.2. Алгоритм диагностики изолированной гипертрофии левого желудочка
R v5 < 2R v6 ß T v2 > T v6 ß Отклонение электрической оси сердца влево ß Смещение переходной зоны к V 1 -V 2 ß R avl > 7,5 mm
Примечание: “Þ” - рекомендуемая последовательность анализа признаков; * - для диагностики гипертрофии левого желудочка необходимо выявление как минимум двух признаков.
Рис. 1.3. Алгоритм диагностики гипертрофии левого желудочка в сочетании с неполной блокадой правой ножки пучка Гисао
Гипертрофия левого желудочка Неполная блокада правой ножки пучка Гиса R v5 < 2R v6 S v1 £ S v2 ß ß T v2 > T v6 S v5,v6 > 0,5 mm ß ß Время внутреннего отклонения > 0,04 s S avl ³ 0,5 mm ß ß R aVR ³ 7 mm R aVR ³ 0,5 mm ß ß
|
|||||||||
|
Последнее изменение этой страницы: 2020-12-09; просмотров: 324; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.94.159 (0.102 с.) |