
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
По оказанию первой доврачебной помощиСодержание книги
Поиск на нашем сайте
ПО ОКАЗАНИЮ ПЕРВОЙ ДОВРАЧЕБНОЙ ПОМОЩИ
Правила оказания первой доврачебной помощи необходимо знать всем работникам Университета, так как правильно и своевременно оказанная доврачебная помощь пострадавшему имеет большое значение для его выздоровления. Неправильное или неумелое оказание первой доврачебной помощи может явиться причиной осложнений, затягивающих выздоровление пострадавшего или даже ведущих к инвалидности, а в некоторых случаях (ранение с большой кровопотерей, поражение электрическим током, ожоги) может привести к смерти пострадавшего на месте травмирования. Никогда не следует из-за отсутствия дыхания, сердцебиения или пульса у пострадавшего считать его умершим и отказываться от оказания ему помощи. Дать заключение о смерти пострадавшего и решить вопрос о целесообразности действий по оживлению (реанимации) имеет право только врач. Известно немало случаев (особенно при поражении электрическим током), когда пострадавший, казалось, умер или даже находился в состоянии клинической смерти, однако правильные и настойчивые действия по оживлению (искусственное дыхание, массаж и др.) спасали жизнь. При несчастном случае необходимо оказать пострадавшему первую доврачебную помощь и, в зависимости от состояния пострадавшего, вызвать медицинскую помощь по телефону 03.
1.1. Первая доврачебная помощь (далее ПДП) представляет собой комплекс простейших мероприятий, направленных на спасение жизни и сохранение здоровья человека, проводимых до прибытия медицинских работников. Все подразделения Университета (отделы, кафедры, отделения и др.) должны быть обеспечены медицинскими аптечками для оказания первой доврачебной помощи. Согласно Приказу Минздравсоцразвития РФ от 05.03.2011 № 169н «Об утверждении требований к комплектации изделиями медицинского назначения аптечек для оказания первой помощи работникам» вводятся требования к комплектации изделиями медицинского назначения аптечек для оказания первой помощи работникам (приложение № 1). Основными задачами ПДП являются: а) проведение необходимых мероприятий по ликвидации угрозы для жизни пострадавшего; пострадавшего.
должен быть следующим: а) применение средств индивидуальной защиты спасателем (при необходимости, в зависимости от ситуации); · вывод пострадавшего из загазованной зоны, · освобождение пострадавшего от действия электрического тока, · извлечение утопающего из воды и т.д. в) срочная оценка состояния пострадавшего (визуальный осмотр, справиться о самочувствии, определить наличие признаков жизни); положения; (проведение реанимационных мероприятий, остановка кровотечения и т.д.); состояние, продолжать поддерживать жизненные функции его организма до прибытия медицинских работников.
- основы работы в экстремальных условиях; конкретного человека в зависимости от ситуации;
- оценивать состояние пострадавшего, диагностировать вид, особенности поражения (травмы), определять вид необходимой первой доврачебной помощи, последовательность проведения соответствующих мероприятий; контролировать эффективность и при необходимости корректировать реани- мационные мероприятия с учетом состояния пострадавшего; - накладывать повязки, косынки, транспортные шины при переломах костей скелета, вывихах, тяжелых ушибах; мальных условиях (на опорах ЛЭП и пр.), при утоплениях, тепловом, солнечном ударе, при острых отравлениях; транспортировке пострадавшего;
ПЕРВАЯ ПОМОЩЬ ПРИ РАНЕНИИ 4.1. При наложении повязки пострадавшего следует посадить, а лучше положить, так как даже при небольших повреждениях под влиянием нервного возбуждения, внезапной боли, вида крови у пострадавшего внезапно может наступить кратковременная потеря сознания - обморок.
4.2. При проникающем ранении живота из раны могут выпадать внутренности. Вправлять их в брюшную полость нельзя. Такую рану следует закрыть стерильной марлевой салфеткой и забинтовать живот, но не слишком туго, чтобы не сдавить внутренности. На брюшную стенку вокруг выпавших внутренностей желательно положить ватно-марлевое кольцо, которое предохранит их от сдавливания.
4.3. При проникающем ранении грудной клетки рану нужно закрыть как можно быстрее. Для этого на нее кладут несколько слоев марли, толстый слой ваты и закрывают все это куском клеенки, вощеной бумагой, прорезиненной оболочкой индивидуального пакета или каким-либо другим, не пропускающим воздух материалом, после чего туго забинтовывают грудную клетку. 4.4. Раны, кровотечения. Меры по оказанию первой доврачебной помощи при кровотечении.
Первая помощь при ранениях включает в себя остановку кровотечения, закрытие раны стерильной повязкой, а при ранениях с большей зоной повреждения или переломом кости - наложение шины или другого подручного материала.
Артериальное кровотечение распознается по характерному ритмичному выбрасыванию из раны струи ярко - красной (алой) крови. Наиболее опасно кровотечение из магистральных артерий (сонной, бедренной, плечевой и др.). Венозное кровотечение характеризуется медленным выделением темно- красной крови.
Выделение крови через рот может быть связано с кровотечением из легких, верхних дыхательных путей, глотки, пищевода и желудка. Выделение пенистой алой крови изо рта характерно для легочного кровотечения, возникшего, например, при туберкулезе легких. «Кровавая» рвота часто возникает при язвенной болезни желудка и двенадцатиперстной кишки, если язвенный процесс разрушил кровеносный сосуд. Иногда желудочное кровотечение может осложнять течение острого гастрита, опухолей желудка. Вполне достоверным признаком кровотечение из желудка и двенадцатиперстной кишки является рвота содержимым, напоминающим кофейную гущу, возможна рвота свежей и свернувшейся кровью. Через некоторое время появляется дегтеобразный стул со зловонным запахом. Наличие крови в моче свидетельствует о кровотечении из почек, мочевого пузыря. Внутренние скрытые кровотечения, т. е. кровотечения в замкнутые полости тела, возникают главным образом в результате повреждения внутренних органов (печени, легкого и др.), и кровь при этом не выделяется наружу. Такое кровотечение можно заподозрить лишь по изменениям общего состояния пострадавшего и по симптомам скопления жидкости в той или иной полости. Кровотечение в брюшную полость проявляется бледностью, слабым частым пульсом, жаждой, сонливостью, потемнением в глазах, обмороком. При кровотечении в грудную полость эти симптомы сочетаются с одышкой. При кровотечении в полость черепа на первый план выступают признаки сдавления головного мозга — головная боль, нарушение сознания, расстройства дыхания, параличи. Первая помощь при наружном кровотечении зависит от его характера. Так, при небольшом капиллярном или венозном кровотечении из раны на руке или ноге достаточно наложить стерильную повязку и потуже ее прибинтовать (давящая повязка) или хорошо притянуть ватно-марлевый тампон к ране с помощью лейкопластыря. Повязка должна состоять из нескольких слоев ваты и марли. Нужно следить за тем, чтобы не перетянуть конечность слишком сильно (до посинения кожи ниже повязки). Давящая повязка позволяет остановить кровотечение из небольших артерий. Перед наложением асептической повязки кожу вокруг раны освобождают от одежды и обрабатывают 2% раствором бриллиантового зеленого или 5% спиртовым раствором йода. Рану можно промыть раствором перекиси водорода. При небольших ранах нередко сами больные накладывают повязку с мазью Вишневского или ихтиоловой мазью, что недопустимо, т.к. может привести к осложнениям и прогрессированию гнойного процесса. В начальной фазе раневого процесса применяют повязки с жидкими антисептиками (фурацилин, йодопирон, хлоргексидин и др.) или мазью на основе полиэтиленгликоля (левосин, левомеколь). При поверхностных ссадинах, царапинах, небольших колотых ранах пострадавшие часто не обращаются за помощью. Однако любое повреждение кожного покрова может привести к развитию тяжелого гнойного процесса, а также столбняка. Микротравму необходимо обработать раствором антисептического средства и обратиться в поликлинику или травматологический пункт.
При остановке кровотечений из ран ниже колена пострадавшего укладывают на спину, в подколенную область помещают ватно-марлевый валик, бедро приводят к животу, а голень сгибают и фиксируют к бедру бинтом или ремнем. Кровотечение из бедренной артерии останавливают сгибанием нижней конечности в тазобедренном суставе, предварительно поместив в паховую область валик. После остановки кровотечения бедро фиксируют ремнем к туловищу. Однако далеко не во всех случаях удается полностью остановить кровотечения при форсированном сгибании конечностей, в ряде случаев этот способ нельзя использовать, например при переломах. Не следует промывать рану никаким раствором, так как это неизбежно приведет к распространению микробов в глубжележащие отделы. Только при значительном загрязнении раневой поверхности кусками земли, обломками дерева и другими предметами или веществами можно осторожно удалить их. Одним из главных условий правильного наложения повязки является предохранение от загрязнения той части, которая обращена к ране. Нельзя прикасаться руками к этой стороне повязки, а также перемещать ее по телу раненого, так как при этом нарушится стерильность. В первую очередь необходимо устранить боль. Находящегося в обморочном состоянии уложить так, чтобы голова находилась ниже ног (притока крови к голове), расстегнуть воротник, пояс, обеспечить приток свежего воздуха. Лицо и грудь обрызгать холодной водой, к носу поднести вату, смоченную нашатырным спиртом. Как только пострадавший придет в сознание, ему следует дать валериановые капли.
4.6. Укус змеи.
Первая доврачебная помощь при укусе. При оказании помощи пострадавшему от укуса змеи категорически запрещаются следующие мероприятия: • Прижигание места укуса. При укусе змеи оказание первой доврачебной помощи следует начинать с немедленного энергичного отсасывания содержимого ранок в течение 10-15 (20) минут (впервые 6 минут удаляется около 3/4 всего извлекаемого яда) с его отплевыванием, что позволяет удалить от 30 до 50% всего введенного в организм яда. Если ранки подсохли, их предварительно «открывают» надавливанием на складку кожи. Процедура отсасывания змеиного яда безопасна при отсутствии ранок во рту пострадавшего при самопомощи или во рту оказывающего помощь. Яд, попавший в желудок, обезвреживается желудочным соком! 4.7. Укусы насекомых.
При обнаружении клеща нельзя его раздавливать или удалять с применением усилий. Необходимо наложить ватный тампон смоченный растительным маслом на клеща. В течение 20-30 минут клещ отпадает сам или легко удалится при незначительном потягивании. Ранку следует обработать йодом и срочно обратиться в лечебное учреждение для проведения профилактики клещевого энцефалита.
Из укрепляющих повязок используются пластырные, клеевые и бинтовые. Получают распространение контурные, сетчатые и специально изготовленные матерчатые повязки. Простейшие повязки (бинтовые, давящие) должен уметь накладывать каждый (рис. 1-6).
ПЕРВАЯ ПОМОЩЬ ПРИ ОЖОГАХ Ожоги– повреждение тканей, возникающее под действием высокой температуры, электрического тока, кислот, щелочей или ионизирующего излучения. Соответственно различают термические, электрические, химические и лучевые ожоги. Термические ожоги встречаются наиболее часто, на них приходится 90-95% всех ожогов. Тяжесть ожогов определяется площадью и глубиной поражения тканей. В зависимости от глубины поражения различают четыре степени ожогов. Поверхностные ожоги (I, II степеней) при благоприятных условиях заживают самостоятельно. Глубокие ожоги (III и IV степени) поражают кроме кожи и глубоколежащие ткани, поэтому при таких ожогах требуется пересадка кожи. У большинства пораженных обычно наблюдается сочетание ожогов различных степеней. Вдыхание пламени, горячего воздуха и пара может вызвать ожог верхних дыхательных путей и отек гортани с развитием нарушений дыхания. Вдыхаемый дым может содержать азотную или азотистую кислоты, а при сгорании пластика — фосген и газообразную гидроциановую кислоту. Такой дым ядовит, он вызывает химический ожог и отек легких. При пожарах в закрытом помещении у пострадавших всегда следует подозревать поражение легких. Ожог верхних дыхательных путей и повреждение легких приводят к нарушению доставки кислорода к тканям организма (гипоксии). У взрослых гипоксия проявляется беспокойством, бледностью кожи, у детей – выраженным страхом, плаксивостью, иногда возникают спастическое сокращение мышц и судороги. Гипоксия является причиной многих смертельных исходов при пожарах в помещениях. ТРЕБОВАНИЯ ПО ОКАЗАНИЮ ПЕРВОЙ ДОВРАЧЕБНОЙ ПОМОЩИ
Правила оказания первой доврачебной помощи необходимо знать всем работникам Университета, так как правильно и своевременно оказанная доврачебная помощь пострадавшему имеет большое значение для его выздоровления. Неправильное или неумелое оказание первой доврачебной помощи может явиться причиной осложнений, затягивающих выздоровление пострадавшего или даже ведущих к инвалидности, а в некоторых случаях (ранение с большой кровопотерей, поражение электрическим током, ожоги) может привести к смерти пострадавшего на месте травмирования. Никогда не следует из-за отсутствия дыхания, сердцебиения или пульса у пострадавшего считать его умершим и отказываться от оказания ему помощи. Дать заключение о смерти пострадавшего и решить вопрос о целесообразности действий по оживлению (реанимации) имеет право только врач. Известно немало случаев (особенно при поражении электрическим током), когда пострадавший, казалось, умер или даже находился в состоянии клинической смерти, однако правильные и настойчивые действия по оживлению (искусственное дыхание, массаж и др.) спасали жизнь. При несчастном случае необходимо оказать пострадавшему первую доврачебную помощь и, в зависимости от состояния пострадавшего, вызвать медицинскую помощь по телефону 03.
1.1. Первая доврачебная помощь (далее ПДП) представляет собой комплекс простейших мероприятий, направленных на спасение жизни и сохранение здоровья человека, проводимых до прибытия медицинских работников. Все подразделения Университета (отделы, кафедры, отделения и др.) должны быть обеспечены медицинскими аптечками для оказания первой доврачебной помощи. Согласно Приказу Минздравсоцразвития РФ от 05.03.2011 № 169н «Об утверждении требований к комплектации изделиями медицинского назначения аптечек для оказания первой помощи работникам» вводятся требования к комплектации изделиями медицинского назначения аптечек для оказания первой помощи работникам (приложение № 1). Основными задачами ПДП являются: а) проведение необходимых мероприятий по ликвидации угрозы для жизни пострадавшего; пострадавшего.
должен быть следующим: а) применение средств индивидуальной защиты спасателем (при необходимости, в зависимости от ситуации); · вывод пострадавшего из загазованной зоны, · освобождение пострадавшего от действия электрического тока, · извлечение утопающего из воды и т.д. в) срочная оценка состояния пострадавшего (визуальный осмотр, справиться о самочувствии, определить наличие признаков жизни); положения; (проведение реанимационных мероприятий, остановка кровотечения и т.д.); состояние, продолжать поддерживать жизненные функции его организма до прибытия медицинских работников.
- основы работы в экстремальных условиях; конкретного человека в зависимости от ситуации;
- оценивать состояние пострадавшего, диагностировать вид, особенности поражения (травмы), определять вид необходимой первой доврачебной помощи, последовательность проведения соответствующих мероприятий; контролировать эффективность и при необходимости корректировать реани- мационные мероприятия с учетом состояния пострадавшего; - накладывать повязки, косынки, транспортные шины при переломах костей скелета, вывихах, тяжелых ушибах; мальных условиях (на опорах ЛЭП и пр.), при утоплениях, теплово
|
|||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-06-23; просмотров: 233; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.76.159 (0.013 с.) |

 Рис.1. Виды кровотечения: а – артериальное; б – венозное
Рис.1. Виды кровотечения: а – артериальное; б – венозное
 Рис 2. Метод временной остановки
(пальцевое прижатие)
артериального кровотечения:
а-схема расположения магистральных
артерий и точек их прижатия
(указаны стрелками)
Рис 2. Метод временной остановки
(пальцевое прижатие)
артериального кровотечения:
а-схема расположения магистральных
артерий и точек их прижатия
(указаны стрелками)
 Рис. 3. Использование поясного ремня в качестве кровооста-навливающего жгута: а, б, в, г – этапы наложения жгута; д, е – подготовка двойной петли.
Рис. 3. Использование поясного ремня в качестве кровооста-навливающего жгута: а, б, в, г – этапы наложения жгута; д, е – подготовка двойной петли.
 Рис. 4. Методы остановки кровотечения из сосудов конечностей путем их форсированного сгибания
Рис. 4. Методы остановки кровотечения из сосудов конечностей путем их форсированного сгибания
 а) – Гадюка обыкновенная;
а) – Гадюка обыкновенная;
 б) – Гадюка степная.
б) – Гадюка степная.
 Рис. 3. Различные типы бинтовых повязок:
а – циркулярная; б – черепашья; в - ползучая; г – крестообразная; д – колосовидная; е, ж, з – пращевидная.
Рис. 3. Различные типы бинтовых повязок:
а – циркулярная; б – черепашья; в - ползучая; г – крестообразная; д – колосовидная; е, ж, з – пращевидная.
 Рис. 1. Правильное наложение бинта при накладывании повязки.
Рис. 1. Правильное наложение бинта при накладывании повязки.
 Рис. 2. Использование треугольной косынки для наложения повязок на стопу (а) и тазобедренный сустав (б).
Рис. 2. Использование треугольной косынки для наложения повязок на стопу (а) и тазобедренный сустав (б).
 Рис. 4. Бинтовые повязки на верхнюю и нижнюю конечности: а - на кисть и лучезапястный сустав; б - на II палец кисти; в - на I палец стопы; г - на всю стопу; д - сетчатая повязка на пальцы кисти.
Рис. 4. Бинтовые повязки на верхнюю и нижнюю конечности: а - на кисть и лучезапястный сустав; б - на II палец кисти; в - на I палец стопы; г - на всю стопу; д - сетчатая повязка на пальцы кисти.
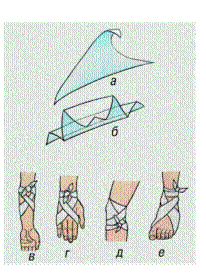 Рис. 5. Вариант использования треугольной косынки (повязки «галстуком»): а,б-складывание косынки в галстук; в-повязка на область локтевого сустава, г-на кисть, д-на коленный сустав, е-на стопу.
Рис. 5. Вариант использования треугольной косынки (повязки «галстуком»): а,б-складывание косынки в галстук; в-повязка на область локтевого сустава, г-на кисть, д-на коленный сустав, е-на стопу.
 Рис. 6. Крестообразные повязки на голеностопный (а) и на коленный (б) суставы. Цифрами указана последовательность наложения туров бинтов.
Рис. 6. Крестообразные повязки на голеностопный (а) и на коленный (б) суставы. Цифрами указана последовательность наложения туров бинтов.



