Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Основные острые хирургические заболевания органов брюшной полости. Причины.Стр 1 из 10Следующая ⇒
I. Методический блок Тема: Диагностика острых воспалительных заболеваний органов брюшной полости № 26 Специальность 34.02.01 Сестринское дело Дисциплина: ПМ 02 МДК 02.01.Сестринская помощь пациентам хирургического профиля Курс: I (II) Семестр: 2 (4) Количество часов 4 Учебные цели: Студент должен иметь практический опыт: 1) какие симптомы составляют синдром «острый живот»; 2) какие заболевания органов брюшной полости могут проявляться синдромом острого живота; 3) какие заболевания органов не брюшной полости могут проявляться синдромом острого живота; 4) организация сестринского процесса у больных с синдромом острого живота; 5) острый аппендицит: а) главные симптомы острого аппендицита; б) осложнения острого аппендицита; в) показания к оперативному и консервативному лечению при остром аппендиците; г) трудности диагностики острого аппендицита. 6) острый панкреатит: а) этиологические факторы острого панкреатита; б) классификация форм острого панкреатита; в) основные симптомы острого панкреатита; г) методы диагностики острого панкреатита; д) осложнения острого панкреатита; е) показания к оперативному лечению острого панкреатита; ж) консервативное лечение острого панкреатита; з) исход острого панкреатита. 7) перфоративная язва желудка и двенадцатиперстной кишки: а) этиопатогенез язвенного процесса в желудке; б) классические симптомы перфорации стенки желудка или двенадцатиперстной кишки; в) специальные методы исследования, подтверждающие перфорацию стенки желудка или двенадцатиперстной кишки; г) лечение больного с перфоративной язвой желудка или двенадцатиперстной кишки.
Студент должен знать: 1) клинические признаки, методы инструментальной диагностики и лечения острого аппендицита, острого панкреатита и перфоративной язвы желудка или двенадцатиперстной кишки; 2) осложнения острого аппендицита и острого панкреатита; 3) дифференциальную диагностику перечисленных заболеваний; 4) особенности организации сестринского процесса у больных с выше указанными заболеваниями.
Студент должен уметь: 1) собрать анамнез, провести клинические исследования больного с синдромом «острого живота»; 1) выявлять симптомы острого аппендицита;
2) диагностировать аппендицит при типичном расположении червеобразного отростка; 3) выявлять симптомы острого панкреатита; 4) выявлять симптомы перфорации стенки желудка или двенадцатиперстной кишки; 5) определить необходимый объем инструментальных исследований при перечисленных заболеваниях; 6) исключить заболевания, имитирующие «острый живот» (инфаркт миокарда, пневмония, печеночная и почечная колики, капиляротоксикоз); 7) организовать и провести подготовку больного к операции. 8) организовать сестринский процесс у больных с выше перечисленными заболеваниями. Развивающие цели: - развить клиническое и логическое мышление; - развить самостоятельность; - развить профессиональные навыки; - развить письменную и устную речь; - развить навыки работы с документацией; - развить чувство инфекционной безопасности; - развить организационные способности; - развить положительные личностные качества; - развить логическое мышление, связав материал данной темы с ранее полученными знаниями. - развить творческий подход к изученному материалу, стимулируя самостоятельный перенос студентом усвоенных знаний в новые ситуации и практическую деятельность медсестры. Воспитательные цели: – прививать студентам любовь к избранной профессии, доброту, чуткость друг к другу и пациенту; – формировать у студентов чувство высокой ответственности при выполнении манипуляций для достижения максимально высоких результатов; – воспитывать самостоятельность Формируемые компетенции: ПК 4.1,4.2,4.4,4.5. ОК 1,2,3,4,5,6,7,8,9, 10,11,12.
План и организационная структура практического занятия
II. ИНФОРМАЦИОННЫЙ БЛОК
ТЕМА: Диагностика острых воспалительных заболеваний органов брюшной полости.
Начиная с желудка, отделы пищеварительного тракта вместе с его большими железами (печень, поджелудочная железа), а также селезенка и мочеполовая система расположены в брюшной полости и в полости таза. Под брюшной полостью, cavitas abdominis, (греч. lapara - чрево, отсюда лапаротомия - операция вскрытия живота), разумеется пространство, находящееся в туловище ниже диафрагмы и заполненное брюшными органами. Диафрагма, служа верхней стенкой брюшной полости, отделяет ее от грудной; передняя стенка образуется сухожильными растяжениями трех широких мышц живота и прямыми мышцами живота; в состав боковых стенок живота входят мышечные части трех широких мышц живота, а задней стенкой служат поясничная часть позвоночного столба, m. psoas major, m. quadratus lumborum; внизу брюшная полость переходит в полость таза, cavitas pelvis.
Для определения положения органов брюшной полости обычно пользуются делением живота на области. Брюшная полость разделяется на полость брюшины, cavitas peritonei, и забрюшинное пространство, spatium retroperitoneale. Брюшинная полость выстлана серозной оболочкой, носящей название брюшины, peritoneum, переходящей также в большей или меньшей степени и на брюшные внутренности.
1 - брюшина 2, 5 - печень 3 - круглая связка печени 4 - мечевидный отросток грудины 6 - реберная дуга 8 - желудок 9 - поперечно-ободочная кишка (за сальником) 10 - большой сальник 11 - сигмовидная кишка 12 - петли тонкого кишечника 13 - слепая кишка 14 - восходящая толстая кишка 15 - желчный пузырь
Рис. Органы брюшной полости, вид спереди (большой сальник с поперечно-ободочной кишкой завернуты кверху) 4 - желудок (задняя стенка)
6 - сигмовидная кишка 7 - петли тонкого кишечника 8 - аппендикс 9 - слепая кишка 10 - восходящая толстая кишка
Органы брюшной полости, развиваясь между брюшиной и стенкой брюшной полости (преимущественно задней), при своем росте отходят от стенки, врастают в брюшину и вытягивают ее за собой, так что в результате получается серозная складка, состоящая из двух листков. Пододобные складки брюшины, переходящие со стенки брюшной полости на части кишечного канала, носят название брыжейки, mesenterium, а переходящие со стенки на орган (например, печень) - связки, ligamentum.т стенки, врастают в брюшину и вытягивают ее за собой, так что в результате получается серозная складка, состоящая из двух листков. Если орган со всех сторон облегается брюшиной, говорят об интраперитонеальном положении его (например, тонкая кишка); мезоперитонеальным положением называется покрытие органа брюшиной с трех сторон (с одной стороны он лишен покрова, например печень). Если орган покрыт брюшиной только спереди, то такое положение называется экстраперитонеальным (например, почки). Будучи гладкой благодаря покрывающему ее эпителиальному покрову и влажной от присутствия капиллярного слоя серозной жидкости, брюшина в высокой степени облегчает перемещение органов относительно друг друга, устраняя трение между соприкасающимися поверхностями.д
Синдром "острого" живота, составляющий его симптомокомплекс "Острый" живот - это клиническая картина катастрофы в брюшной полости при тяжёлых деструктивных (т. е. с распадом тканей) заболеваниях и травмах её органов. Неотложная помощь: немедленная, под контролем врача, госпитализация больного в хирургический стационар, до которой запрещается применять любые болеутоляющие или наркотические средства, антибиотики, слабительные, ставить клизму. Больному нельзя есть и пить. Допустимо применение холода на живот. При "остром" животе показано экстренное оперативное вмешательство
КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ
I.ОПРОС - жалобы, анамнез. Наличие болей, их локализация, характер, иррадиация, наличие тошноты, рвоты, задержки стула, газов, характер стула. Время начала заболевания, его развитие. Наличие в прошлом подобного состояния, перенесенные заболевания. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ:
Клиника Боль в животе, сначала в эпигастральной области или околопупочной области; нередко она имеет нелокализованный характер (Боли «по всему животу»), через несколько часов боль мигрирует в правую подвздошную область — симптом «перемещения» или симптом Кохера (или Кохера-Волковича). Несколько реже болевое ощущение появляются сразу в правой подвздошной области. Боли носят постоянный характер; интенсивность их, как правило, умеренная. По мере прогрессирования заболевания они несколько усиливаются, хотя может наблюдаться и их стихание за счет гибели нервного аппарата червеобразного отростка при гангренозном воспалении. Боли усиливаются при ходьбе, кашле, перемене положения тела в постели. Иррадиация при типичной форме о. аппендицита не наблюдается и характерна лишь для атипичных форм. Отсутствие аппетита (анорексия); Тошнота, рвота 1-2 кратная и носит рефлекторный характер. Появление тошноты и рвоты до возникновения болей не характерно для острого аппендицита; Подъём температуры до 37-38 °С (субфебрильная лихорадка) (Триада Murphy — анорексия, рвота, температура). Возможны: жидкий стул, частые мочеиспускания, повышение числа сердечных сокращений и повышение давления (очень редко) Существуют «атипичные» формы аппендицита при его атипичном расположении, а также у детей, пожилых и при беременности.
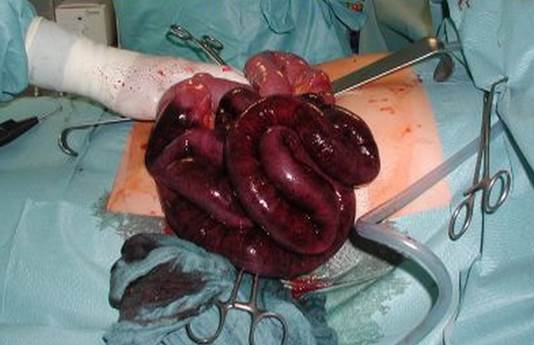
Аппендикулярные симптомы: Щеткина-Блюмберга – (симптом раздражения брюшины) резкое усиление боли в животе при быстром снятии пальпирующей руки с передней брюшной стенки после надавливания. Симптом раздражения брюшины, в большинстве случаев - признак воспалительного процесса, в который вовлечена брюшина: перитонит, перитонизм и прочие, Ровзинга - Собранными вместе пальцами левой руки надавливают на переднюю стенку живота, соответственно месту расположения нисходящей ободочной кишки; не отнимая левой руки, пальцами правой надавливают на вышележащий участок нисходящей ободочной кишки. Симптом считается положительным, если при надавливании правой рукой возникает или усиливается боль в правой подвздошной области, Ситковского - возникновение или усиление болей в правой подвздошной области в положении больного на левом боку. Считается больше признаком спаечного процесса в облассти купола слепой кишки (хронический аппендицит), Воскресенского - (симптом «рубашки») врач левой рукой натягивает рубашку больного за нижний край. Больной делает вдох, а в это время врач кончиками пальцев делает скользящее движение сверху вниз по направлению к правой подвздошной области. При окончании скользящего движения резко усиливается болезненность. Для сравнения такое же движение повторяется слева. Бартомье-Михельсона - болезненность при пальпации слепой кишки усиливается в положении больного на левом боку, Образцова - болезненность при пальпации в правой подвздошной области в момент поднимания больным выпрямленной правой ноги. Считается, что увеличившиеся при сокращении mm.psoas, поджимают воспаленный отросток, расположенный ретроцекально, вызывая тем самым усиление болей при пальпации Яркость симптома Щеткина-Блюмберга может быть различной выраженности в зависимости от близости расположения червеобразного отростка к париетальной брюшине. Нужно помнить о возможной атипичности его локализации в полости малого таза (ретроцекально. ретроперитонеально, в правом подпеченочном пространстве). Диагностика острого аппендицита основывается исключительно на данных анамнеза (жалоб больного), результатах клинического исследования (осмотра больного и пальпации живота) и анализа крови. Только грамотно взвесив все эти составляющие, можно говорить о наличие или отсутствия заболевания. Дополнительные инструментальные исследования (рентгенография, УЗИ органов брюшной полости) не позволяют подтвердить диагноз острого аппендицита, потому что ни одна, ни другая методика не способны визуализировать червеобразный отросток. Однако эти методики в ряде случаев позволяют опровергнуть диагноз острого аппендицита. Рентгенография органов брюшной полости применяется при необходимости отличить острый аппендицит от прободной язвы желудка или двенадцатиперстной кишки. УЗИ органов брюшной полости позволяет отличить острый аппендицит от острого холецистита, так как при этой процедуре можно хорошо визуализировать желчный пузырь и наличие воспалительного процесса именно в нем. Так, в случаях отхождения червеобразного отростка в направлении кверху (к печени), боли при остром аппендиците могут быть похожи на боли при остром холецистите (воспалении желчного пузыря) и локализоваться не в правой подвздошной области, а намного выше, в подреберье. В таком случае УЗИ органов брюшной полости может дать полезную информацию, так как позволяет «увидеть» желчный пузырь и объяснить боли в правом подреберье воспалением желчного пузыря, а не чем-то другим. Трудности диагностики острого аппендицита могут возникать на стадии катарального аппендицита, когда боли локализуются ещё в желудке, и при атипичном (необычном) расположении аппендикса. Как было сказано выше при отхождении отростка кверху можно расценить воспаление аппендикса как острый холецистит, при отхождении отростка книзу острый аппендицит может имитировать острые воспалительные заболевания внутренних женских половых органов (острый аднексит), а при отхождении отростка кзади острый аппендицит можно принять за мочекаменную болезнь и правостороннюю почечную колику. Поэтому ни в коем случае при подозрении на острый аппендицит не стоит заниматься самодиагностикой и тем более самолечением, а доверить эту задачу специалистам. Больной с острым аппендицитом должен быть экстренно госпитализирован. Если диагноз острого аппендицита вызывает сомнения, больной должен быть также экстренно госпитализирован для динамического наблюдения в условиях стационара. Лечение Единственным методом лечения острого аппендицита является удаление аппендикса (аппендэктомия). До распространения воспалительного процесса по всей брюшине на стадиях катарального, флегмонозного, гангренозного аппендицита и при отсутствии изменений на слепой кишке мы выполняем аппендэктомию лапароскопическим способом (лапароскопическая аппендэктомия), то есть через небольшие разрезы, что уменьшает операционную травму.
ОСТРЫЙ АППЕНДИЦИТ У ДЕТЕЙ Острый аппендицит является одним из частых заболеваний детского возраста,требующего хирургического вмешательства. В первые годы жизни оно встречается редко, что объясняется воронкообразной формой отростка, способствующей хорошей опорожняемости и слабым развитием лимфоидного аппарата. Наибольшая частота приходится на возраст от 7 до 14 лет. Наблюдается в два раза чаще в зимние и весенние месяцы,чем в летние. Мальчики болеют чаще,чем девочки. Острый аппендицит в детском возрасте отличается трудностями диагностики и более бурным течением, связанным с особенностями детского организма: Распознавание аппендицита в раннем детском возрасте связано со значительными трудностями. Маленький ребенок не может указать на место болей и на время их появления. Легкое недомогание оценивается как капризничание. Маленькие дети вообще более терпеливо переносят недомогание. Интересная игра может отвлечь внимание ребенка от слабых болей в животе. И только при усилении болей ребенок становится беспокойным и начинает плакать.Проходит известное время, прежде чем близкие заметят,что ребенок болен и оберегает свой живот.Эту подробность важно знать,чтобы поставить правильный диагноз. Многократная рвота,температура и понос у детей ясельного возраста встречаются при различных заболеваниях, это обстоятельство представляет одну из главных причин постановки ошибочного диагноза. Обычно начало заболевания относится к тому моменту, когда боли проявляются приступообразно и создается впечатление, что заболевание началось внезапно,остро. Ребенок жалуется на боли по всему животу, особенно вокруг пупка. Боли бывают сильные, коликообразные. Одновременно с усилением боли появляется рвота (в 60-90 % случаев). Рвота пищей,а затем желчью в отличие от взрослых бывает многократной. Закрепление стула и задержка газов в основном встречается при деструктивных формах аппендицита и вызывается парезом кишечника. В редких случаях может быть понос,что бывает при тазовом и медиальном расположении аппендикса. При запорах детям нередко делают клизму или дают слабительное,что может значительно ухудшить течение процесса. Иногда ребенок не может указать где локализованы боли и каков их характер, а анамнестические данные,получаемые от родителей, бывают достаточно скудны. Поэтому в диагностике острого аппендицита у детей важное место занимают данные объективного обследования. При общем осмотре обращает на себя внимание вынужденное положение ребенка: лежа на правом боку или на спине подтягивая колени к животу,избегает движений и защищает правую подвздошную область от осмотра рукой. Выражение лица страдальческое, настороженное. Язык обложен,влажный,однако при вовлечении в воспалительный процесс брюшины становится сухим. Пульс ритмичный,удовлетворительного наполнения, учащен. При перитоните частота пульса не соответствует темтературе. При осмотре живота отмечается уплощение и отставание при дыхании правой половины. На остальном протяжении живот равномерно вздут. Аускультация показывает ослабление кишечных шумов. При поверхностной пальпации выявляется гиперестезия кожи передней брюшной стенки (симптом Маккензи), подтягивание правого или обоих яичек (симптом Ларока), определяется напряжение мышц и болезненность в правой половине живота. Следует учитывать,что у детей напряжение мышц может быть выражено слабо и исчезает при гангрене отростка и при разлитом перитоните. Исследование затрудняется тем,что у детей имеет место брюшной тип дыхания. Наличие или отсутствие мышечного напряжения легче установить во время полусонного состояния или во время сна. Исследование брюшных рефлексов выявляет их понижение или отсутствие (симптом Фомина),наблюдается ослабление или отсутствие правостороннего кремастерного рефлекса (симптом Ланца). Пальпацию можно осуществлять собственной рукой ребенка, удерживая ее за кисть. При этом следует обращать внимание на выражение его лица. Локальная болезненность в правой подвздошной области отмечается в 2/3 случаев, а в остальных - диффузная. Уже в начале заболевания могут быть хорошо выражены аппендикулярные симптомы и симптомы раздражения брюшины. Температура обычно не превышает 37.5-38 градусов,причем в правой подмышечной впадине она выше,чем в левой (симптом Видмера), определяется разница температур в подмышечной впадине и прямой кишке (симптом Ленандера). При иследовании крови отмечается лейкоцитоз (12000-15000) со сдвигом лейкоцитарной формулы влево. Нормоцитоз со сдвигом влево и наличие токсических грануляций в лейкоцитах указывает на деструктивный характер процесса. СОЭ повышена. Наиболее постоянными и важными в диагностическом отношении являются симптомы провокации болезненности и напряжения брюшной стенки.Остальные симптомы (рвота,температура,соотношение между температурой и пульсом, вид языка, картина крови и др.) выражены различно в зависимости от возраста, перенесенных или сопутствующих заболеваний и от длительнодсти воспалительного процесса в аппендиксе. В дифференциально-диагностическом отношении следует иметь в виду ряд заболеваний: 1. Правосторонняя плевропневмония, которая часто сопровождается абдоминальным болевым синдромом, однако боль нерезко выражена, отсутствует напряжение мышц передней брюшной стенки и отчетливо проявляется учащение дыхания. Общее состояние более тяжелое, высокая лихорадка. 2. Острые желудочно-кишечные инфекции.При этих заболеваниях вначале появляется рвота и понос,а позднее - боли в животе. При остром аппендиците наблюдается обратное явление. Налицо более тяжелое состояние,связанное с интоксикацией, эксикозом. Болезненность при пальпации носит диффузный характер или локализована в эпигастральной области или около пупка. Отсутствует напряжение передней брюшной стенки.В случаях,когда аппендикс расположен глубоко в тазу, воспалительный процесс охватывает и толстую кишку, что может симулировать дизентерию, но при последней симптомы появляются в следующей последовательности:понос со слизью и кровью, рвота, боли в животе. При аппендиците они имеют обратный порядок чередования. 3. Предменструальные боли у девочек могут также симулировать острый аппендицит, но отсутствие температуры и рвоты, двусторонняя локализация болей в нижней части живота, отсутствие напряжения передней брюшной стенки и аппендикулярных симптомов позволяет исключить диагноз острого аппендицита. 4. Острый мезентериальный лимфаденит клинически во-многом схож с острым аппендицитом, боли имеют диффузный характер при непостоянных болевых ощущениях. Напряжение брюшной стенки не всегда хорошо выражено. При пальпации определяется болезненность по ходу корня брыжейки (симптом Штернберга). Лечение. Учитывая трудности диагностики острого аппендицита в детском возрасте и быстро развивающиеся деструктивные изменения червеобразного отростка, для наблюдения и лечения больных следует немедленно госпитализировать. При подрверждении диагноза-экстренная операция под общим обезболиванием.
АППЕНДИЦИТ ПРИ БЕРЕМЕННОСТИ Острый аппендицит — самая частая причина неотложных хирургических вмешательств у беременных. Частота острого аппендицита у беременных: 1 случай на 700—2000 беременных. В 1-й половине беременности аппендицит не имеет каких-либо особенностей у беременных. Другая ситуация во 2-й половине беременности. Особенности организма женщины при беременности, влияющие на постановку диагноза и хирургическую тактику: 3. Стёртая клиническая картина «острого живота» вследствие гормональных, метаболических, физиологических изменений. 4. Прогрессирующее ослабление мышц передней брюшной стенки за счет их растяжения растущей маткой У беременных при остром аппендиците отмечается острая боль в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (правый боковой отдел живота, правое подреберье). Отмечают наличие положительного симптома Тараненко — усиление боли в животе при повороте пациентки с левого бока на правый. Правильной хирургической тактикой является ранняя аппендэктомия у беременных. Она позволяет избежать осложнений и спасает как жизнь матери, так и ребёнка. Больные с подозрением на острый аппендицит госпитализируются в экстренном порядке, и аппендэктомия выполняется только по показаниям. Госпитализация для профилактического удаления червеобразного отростка не проводится.
Этиология:
|
|||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-04-05; просмотров: 52; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.221.41.214 (0.083 с.) |

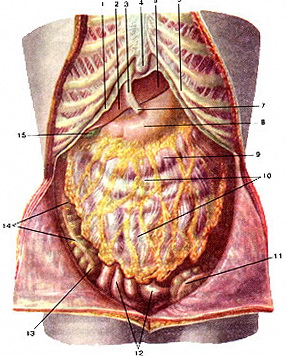 Рис. Органы брюшной полости, вид спереди
Рис. Органы брюшной полости, вид спереди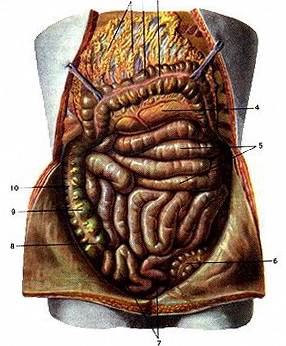 5 - петли тонкого кишечника
5 - петли тонкого кишечника