Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Факторы риска (термин “фактор риска” был предложен авторами Фрамингемского исследования):Стр 1 из 2Следующая ⇒
Факторы риска (термин “фактор риска” был предложен авторами Фрамингемского исследования): 1. Причинно-связанные: курение, артериальная гипертензия, ГХМ или гипер-ХС-ЛПНП, сахарный диабет. 2. Условно причинные: низкий ХС-ЛПВП, гипертриглицеридемия, мелкие частицы ЛНП, липопротеин (а), гипергомоцистеинемия, факторы гемостатические, C реактивный протеин, инфекции. 3. Предрасполагающие: возраст, мужской пол, ожирение, гипокинезии, семейная предрасположенность, социально-экономические, психологические, инсулинорезистентность, дисфункция эндотелия.
Будучи гидрофобным соединением, холестерин нерастворим в воде и плазме крови. Он может переноситься с током крови только в составе так транспортных форм липопротеидов (белково-липидных комплексов). Они представляют собой сферические частицы, имеющие электрический заряд. Наружный (гидрофильный) слой образуют белки апопротеины или просто “апо”. Ядро составляют триглицериды и холестерин (гидрофобный слой). Получаются липосомы - мембранные микрокапсулы, которые могут путешествовать по кровеносным сосудам, перенося в себе холестерин. В одной капсуле может находиться до 1500 молекула холестерина.
Общая характеристика липопротеинов. ХМ - состав: 90% триглицериды, 5% фосфолипиды, 3% свободный и этерифицированный холестерин, APO-b48 метка для хиломикронов. ЛПОНП - состав триглицериды 66%, фосфолипиды 17%, холестерин 17%. основная метка APO-В100. ЛППП - ремнантные частицы (остатки хиломикронов). метка APO-E. ЛПНП - состав: 45% холестерин, 10% триглицериды, 20-25% фосфолипиды, 20-24% белки, основной маркер APO-В100. ЛПВП - самые мелкие липопротеидные частицы. Состав: 50% апопротеины, 25% фосфолипиды, 20% холестерин, 5% триглицериды. основной маркер APO-А1.
Пути противодействия: - экзогенный (ограничение потребления - мало эффективен) - 3/4 ХС - продукт эндогенного синтеза (поэтому статины и эффективны) - обратный транспорт холестерина (эффективный/неэффективный)
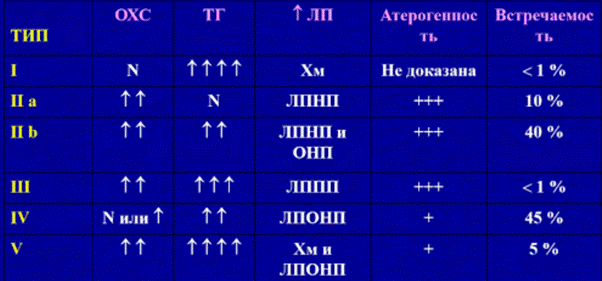
Фенотипическую классификацию нужно очень хорошо запомнить, особенно IIa\b типы - их встречаемость суммарно около 50% - большинство случаев атерогенеза (да, есть еще ГЛП ЛПОНП - 45% встречаемость)
Клиническая классификация ГЛП: первичные и вторичные ГЛП, например, гипотиреоз - недостаток гормонов обусловливает нарушение того метаболизма белков, жиров и углеводов, на который настроен организм, нефротический синдром - нарушается почками обмен белка, гипопротеинемия и диспротеинемия, нарушение метаболизма белка подтягивает за собой нарушение других ветвей метаболизма (липидов), синдром Кушинга - контринсулярный эффект, инсулинорезистентность, дисгликемия подтягивает за собой нарушение других видов обмена веществ. К перечисленным на слайде вторичным ГЛП можно добавить алкоголизм, синдром приобретенного иммунодефицита, заболевания печени.
Рекомендации по лечению нарушений липидного обмена - четыре группы пациентов, которые обязательно должны получать статины:
Препараты, влияющие на тромбоз в артерии: иАПФ (нет гипертензии - нет пролиферации медии), блокаторы рецепторов ангиотензина, статины, эзетимиб, бета-адреноблокаторы (снижают симпатическую активность), А-АГ, А-КОАГ. Препараты влияющие на воспаление в сосуде: иАПФ, блокаторы рецепторов ангиотензина, статины, эзетимиб, бета-адреноблокаторы, А-АГ. *Сегодня применяют ингибиторы интерлейкина 1 бета - Канакинумаб, но вы пока про это не думайте.
Факторы риска (термин “фактор риска” был предложен авторами Фрамингемского исследования): 1. Причинно-связанные: курение, артериальная гипертензия, ГХМ или гипер-ХС-ЛПНП, сахарный диабет. 2. Условно причинные: низкий ХС-ЛПВП, гипертриглицеридемия, мелкие частицы ЛНП, липопротеин (а), гипергомоцистеинемия, факторы гемостатические, C реактивный протеин, инфекции.
3. Предрасполагающие: возраст, мужской пол, ожирение, гипокинезии, семейная предрасположенность, социально-экономические, психологические, инсулинорезистентность, дисфункция эндотелия.
Будучи гидрофобным соединением, холестерин нерастворим в воде и плазме крови. Он может переноситься с током крови только в составе так транспортных форм липопротеидов (белково-липидных комплексов). Они представляют собой сферические частицы, имеющие электрический заряд. Наружный (гидрофильный) слой образуют белки апопротеины или просто “апо”. Ядро составляют триглицериды и холестерин (гидрофобный слой). Получаются липосомы - мембранные микрокапсулы, которые могут путешествовать по кровеносным сосудам, перенося в себе холестерин. В одной капсуле может находиться до 1500 молекула холестерина.
|
||||||
|
Последнее изменение этой страницы: 2021-04-04; просмотров: 56; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.118.184.237 (0.008 с.) |