Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Уход за волосами (мытьё головы)
Медсестре необходимо помочь пациенту в уходе за волосами, когда он не может этого сделать сам. Если этого не делать, волосы, особенно длинные спутываются, быстро загрязняются, выглядят неопрятными. Щётка или расчёска должна быть с затупленными зубьями, чтобы не поранить голову и не причинить боль. При спутывании пользуются расчёской с редкими зубьями. Легче расчёсывать волосы, когда пациент сидит, лежачему пациенту, следует повернуть голову в одну, затем в другую сторону. Перед расчёсыванием лучше покрыть плечи пациента полотенцем или пелёнкой (после убрать в мешок для грязного белья) и осмотреть голову пациента на наличие в волосах шпилек, заколок и т.п.. Расчёсывать волосы необходимо медленно и осторожно, начиная с концов постепенно продвигаясь к корням волос. Причесать волосы надо так, чтобы ему понравилось. Мыть голову можно после того, как волосы расчесали. Моют голову 1 раз в 7 дней. Цель: соблюдение личной гигиены пациента. Показания: дефицит самоухода,. Противопоказания: определяет врач. Оснащение: перчатки, фартук, две гигиенические пелёнки (на клеёнчатой основе), таз, кувшин с водой (t +35-38оС), шампунь, полотенце, клеёнчатый мешок для грязного белья, ширма. Алгоритм манипуляции
Примечание: Сократить и облегчить процедуру можно используя шампунь No-Rinse. Потребуется только шампунь и сухое полотенце. Надо нанесите шампунь на волосы. Волосы должны быть полностью увлажнены шампунем. Массирующими движениями необходимо взбить и распределить пену по волосам, массировать 3-4 минуты. После этого вытереть голову сухим, мягким, легко впитывающим полотенцем. Можно повторить процедуру для сильно загрязненных волос. Шампунем No-Rinse можно пользоваться постоянно, без ограничения. При попадании шампуня в глаза промыть глаза водой.
Расчесывание волос пациента Щетка или расческа должны быть с затупленными зубьями, чтобы не поранить голову и не причинить боль. При спутывании пользуются расческой с редкими зубьями. Безусловно, легче расчесывать волосы, когда пациент сидит. Расчесывая лежачего больного, следует повернуть его голову в одну, затем в другую сторону. Расчесывание пациента. Оснащение: щетка для волос, расческа (редкий гребешок), зеркало, полотенце, мешок для грязного белья. I. Подготовка к процедуре. 1. Получите согласие пациента на процедуру. 2. Прикройте плечи пациента полотенцем (если он лежит, положите полотенце под голову и плечи). II. Выполнение процедуры. 1. Снимите с пациента очки, удалите из волос шпильки, заколки и т. п. 2. Медленно и осторожно расчесывайте волосы (рис. 4.26) · начинайте расчесывать волосы с концов (но не с корней!); · постепенно продвигайтесь к корням волос; · не применяйте силу при расчесывании запутанных волос!
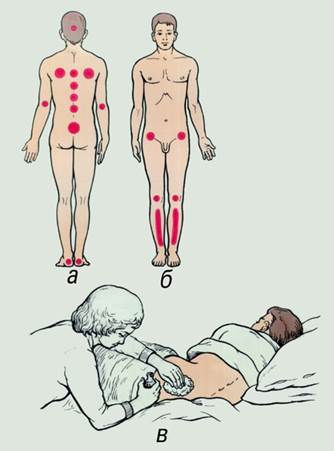
Смочите волосы, их легче расчесывать (мыть волосы нужно после того, как вы их распутаете!). Пролежни Пролежни - это дистрофические или язвенно – некротические изменения тканей, возникшие у лежащих, ослабленных больных, на участках тела, подвергающихся длительному систематическому давлению. Следует помнить, что пролежни нередко возникают даже у неослабленных больных. Например, они могут формироваться под гипсовой повязкой, при сдавлении тканей протезом, корсетом, фрагментами аппарата наружного остеосинтеза (аппаратом Илизарова). В каждом случае «безобидное» локальное сдавление может перейти в стадию некротических изменений с последующим интенсивным нагноением. Для формирования пролежня иногда бывает достаточно 2-6 часов неподвижного положения больного в постели. По механизму возникновения различают пролежни: 1. Экзогенные пролежни развиваются в результате длительного и интенсивного воздействия внешних механических факторов, приводящих к ишемии и некрозу тканей (например, пролежень в результате сдавления тканей гипсовой повязкой или пролежень крестца у больного, длительно находящегося в неподвижном положении). 2. Эндогенные пролежни развиваются из-за нарушения жизнедеятельности организма, сопровождающегося нейротрофическими изменениями тканей в результате заболеваний и повреждений центральной и периферической нервной системы (например, у больных со спинальной травмой и инсультом). Заживление таких пролежней возможно при улучшении общего состояния организма и трофики тканей. 3. Смешанные пролежни развиваются у больных, ослабленных и истощённых тяжёлой болезнью, алиментарной кахексией. Невозможность самостоятельного изменения положения тела в результате длительной компрессии тканей приводит к ишемическому поражению кожи в области костных выступов и образованию пролежней. Места образования пролежней Участки тела над костными выступами, которые соприкасаются с твердой поверхностью, наиболее подвержены образованию пролежней. Это объясняется практически полным отсутствием в этих местах подкожно-жировой клетчатки, которая способна снизить давление на ткани. Если человек длительное время лежит на спине, то пролежни образуются на крестце, седалищных буграх, лопатках, затылке, пятках и локтях. При лежании на боку пролежни образуются на бедрах в области большого вертела, на коленях и лодыжках. Длительное положение на животе приводит к образованию некроза на лобке и скулах.
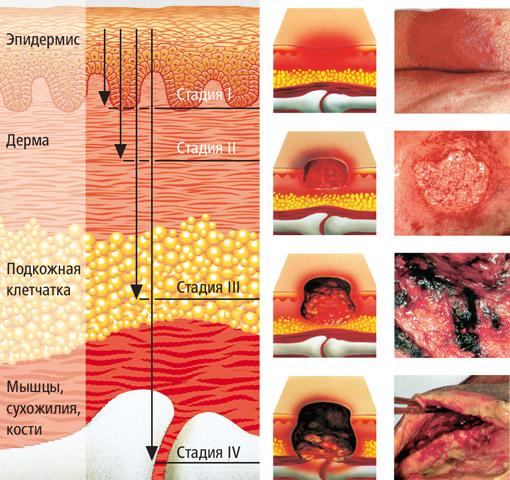
Стадии пролежней Как уже упоминалось выше, пролежни возникают в тех местах, которые наиболее подвержены длительному давлению, при этом процесс кровоснабжения в этих местах замедлен. Классифицируют пролежни, в основном, по степени повреждения мягких тканей в глубину, то есть оценивают, насколько глубоко поражены ткани. 1. Первая стадия – характеризуется уплотнением тканей в области пораженного участка, сильным его покраснением (гиперемией). На этой стадии пролежни весьма удачно подвержены лечению с помощью антибактериальных, ранозаживляющих лекарственных средств; 2. Вторая стадия – характеризуется появлением в области пораженных участков эрозивных изменений. Однако на данной стадии еще не происходит поражения подкожной ткани. Поврежден только верхний слой кожи. Данная стадия также подлежит лечению и при грамотно подобранной и проведенной терапии возможно значительное улучшение состояния;
3. Третья стадия – является уже более серьезной, характеризуется более глубокими поражениями тканей, находящихся под кожей. Происходит поражение подкожного слоя, что приводит к негативным некротическим поражениям. Данная стадия очень трудно поддается лечению; 4. Четвертая стадия характеризуется сильными поражениями мягких тканей, нарушением кровообращения в пораженных местах. Такие изменения приводят к возникновению некротических участков и дальнейшему заражению и отравлению всего организма.
Факторы, приводящие к образованию пролежней Установлены три основных фактора, приводящих к образованию пролежней: давление, смещающая сила, трение. Смещающая сила - разрушение и механическое повреждение тканей под действием непрямого давления. Она вызывается смещением тканей относительно опорной поверхности. Микроциркуляция в нижележащих тканях нарушается, и ткань погибает от кислородной недостаточности. Смещение тканей может происходить, когда больной "съезжает" по постели вниз или подтягивается к ее изголовью. Трение является компонентом смещающей силы. Оно вызывает отслойку рогового слоя кожи и приводит к изъязвлению ее поверхности. Трение возрастает при увлажнении кожи. Наиболее подвержены такому воздействию пациенты с недержанием мочи, усиленным потоотделением, одетые во влажное и не впитывающее влагу нательное белье, а также располагающиеся на не впитывающих влагу поверхностях (подкладные клеенки, пластмассовые поверхности). Факторы риска, способствующие развитию пролежней, можно разделить на две большие группы: внешние, или экзогенные и внутренние, или эндогенные. Кроме того, они бывают обратимые и необратимые. Внутренние факторы риска: 1. Обратимые: o Ограничение подвижности; o Истощение организма;
o Анемия; o Обезвоживание (дефицит жидкости в организме); o Малое содержание в крови белка и витамина С (аскорбиновой кислоты); o Низкое давление (гипотензия); o Недержание кала, мочи; o Неврологические расстройства, беспокойство, кома; o Истончение кожных покровов; o Нарушение периферического кровообращения. 2. Необратимые: o Старческий возраст Внешние факторы риска: 1. Обратимые: o Плохой уход (гигиенический); o Складки на простыне или нательном белье; o Наличие поручней, соприкасающихся с телом; o Фиксирующие пациента средства; o Травмы таза, позвоночника, органов брюшной полости, костей скелета; o Повреждение спинного мозга; o Применение некоторых лекарственных средств (цитостатиков); o Неправильное перемещение пациента в постели. 2. Необратимые: o Хирургическое вмешательство длительностью более двух часов обширной площадью. Шкалы оценки пролежней
|
|||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-04-04; просмотров: 127; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.222.108.18 (0.018 с.) |