Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Экг- диагностика острого инфаркта миокардаСтр 1 из 4Следующая ⇒
ОГЛАВЛЕНИЕ ВВЕДЕНИЕ 3-5 ЭКГ- ДИАГНОСТИКА ОСТРОГО ИНФАРКТА МИОКАРДА 6-14 ИЗМЕНЕНИЯ ЭКГ В РАЗЛИЧНЫХ СТАДИЯХ ОСТРОГО ИНФАРКТА МИОКАРДА 15-20 ЭЛЕКТРОКАРДИОГРАФИЧЕСКИЙ ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ИНФАРКТА МИОКАРДА 21-24 НАРУШЕНИЯ АТРИОВЕНТРИКУЛЯРНОГО ПРОВЕДЕНИЯ ПРИ ОСТРОМ ИНФАРКТЕ МИОКАРДА 25-28 ВАРИАНТЫ ЭХОКАРДИОГРАФИЧЕСКОГО ИССЛЕДОВАНИЯ 29-31 ФАРМАКЛОГИЧЕСКИЕ ПРОБЫ 32-34 ЗАКЛЮЧЕНИЕ ЛИТЕРАТУРА ВВЕДЕНИЕ В структуре смертности населения России 56,1% составляют сердечно-сосудистые заболевания. Ишемическая болезнь сердца на сегодняшний день остается наиболее распространенным заболеванием. Основное внимание привлечено к инфаркту миокарда - самой тяжелой и распространенной острой форме ишемической болезни сердца. Ежегодно в России от различных форм ИБС погибают до 700 тыс. человек. Ежегодный риск ИМ у больных стабильной стенокардией составляет 2-4%, что в 10-20 раз превышает его частоту среди сопоставимых по возрасту лиц без стенокардии. В этой связи остается высокой роль ранней диагностики сердечно-сосудистых заболеваний, подбора адекватной программы лечения, своевременного направления больных в кардиохирургические клиники при необходимости лечения высокотехнологичными методами (аорто-коронарное шунтирование, стентирование, радиочастотная аблация и т.д.). Электрокардиография является одним из ведущих методов инструментального исследования сердечно-сосудистой системы, который остается наиболее распространенным и доступным для широкого круга людей, являющийся незаменимым в диагностике нарушений сердечного ритма и проводимости, гипертрофии миокарда предсердий и желудочков, ишемической болезни сердца и других заболеваний.Среди методов обследования сердца, а их всего три: электрокардиография, рентгенография сердца и эхокардиография, метод стандартной электрокардиографии отличается многими выгодными качествами. Электрокардиография является неинвазивным тестом, проведение которого позволяет получать ценную информацию о состоянии сердца. Метод повсеместно доступен (электрокардиограф можно без труда принести к постели пациента), абсолютно безопасен, что позволяет проводить исследование повторно и оценивать динамику изменений, например, - на фоне лечения.
Наличие большого количества вариантов исследования позволяет получить точную анатомическую и гемодинамическую информацию о больном и избежать инвазивных вмешательств. Методы диагностики делятся на проникающие и непроникающие, зачастую дополняя одни другими. ЭхоКГ – основной неинвазивный метод диагностики заболевания сердца и сосудов. УЗИ можно назвать основным методом диагностики болезни сердца наряду с электрокардиографией. Благодаря УЗИ сердца можно изучить состояние и работу сердечной мышцы и клапанов, оценить скорость движения крови, размеры и толщину стенок сосудов и сердечных камер. В ходе исследования врач производит не только оценку внешнего вида и параметров работы отдельных структур, но и измеряет многие показатели (характеристики кровотока, функции клапанов). Исследование позволяет увидеть мельчайшие патологические изменения клапанного аппарата (сужение, недостаточность функции), дефекты межпредсердной и межжелудочковой перегородок, наличие врожденных пороков сердца (шунты, деформация сосудов). Диагностируются такие заболевания, как ишемическая болезнь сердца, сердечная недостаточность (в самой начальной стадии), аневризма аорты, патология миокарда и оболочек сердца, тромбы и новообразования. Ультразвуковое исследование сердца и сосудов позволяет получить изображение сердца, его четырех камер, клапанов, все это видно в движении в реальном масштабе времени. Применение особого принципа анализа изображения - допплеровского - позволяет документировать движение крови внутри самого сердца и в сосудах. Благодаря таким подходам, УЗИ сердца позволяет оценить не только строение сердца, но и его функции. УЗИ сердца и сосудов в медицинской практике, прежде всего, используется для распознавания пороков сердца. Применяется для диагностики ишемической болезни сердца - стенокардии, инфаркта миокарда, состояний после перенесенного инфаркта миокарда; болезней мышечной и наружной оболочек сердца (кардиомиопатии, перикардиты); при заболеваниях периферических артерий - головного мозга, нижних конечностей, органов брюшной полости, почек.
Рис.4 Таблица 4 Поперечное сечение правого и левого желудочков. Сегменты левого желудочка
Рис.5 Сегменты левого желудочка Отношение между отведениями ЭКГ и сегментами левого желудочка
Рис.6 Глубина и размеры
ВАРИАНТЫ ЭХОКАРДИОГРАФИЧЕСКОГО ИССЛЕДОВАНИЯ 1. Двухмерная эхокардиография - изображение сердца по длинной или короткой оси в реальном времени. Двухмерная эхокардиография (В-режим) позволяет в реальном времени оценить размеры полостей сердца, толщину стенок желудочков, состояние клапанного аппарата, подклапанных структур, глобальную и локальную сократимость желудочков, наличие тромбоза полостей и т. д. 2. М-режим - графическое изображение движения стенок сердца и створок клапанов во времени. М-режим позволил впервые в реальном времени оценить размеры сердца и систолическую функцию желудочков. В настоящее время применяется как вспомогательный режим при проведении эхокардиографического исследования преимущественно для измерений. В том случае, когда в парастернальной позиции курсор М-режима располагается строго перпендикулярно изображению сердца, измерения могут быть проведены с большой точностью. Если изображение сердца и курсор расположены под углом, все размеры камер сердца будут значительно завышены и могут быть неправильно истолкованы. Эта ошибка встречается у специалистов с небольшим стажем работы. Поэтому следует проводить измерения в B- режиме в конце диастолы в том случае, если М-режим не может быть применен. В настоящее время ряд фирм предложили использовать анатомический М- режим, позволяющий изменить угол курсора. На графике М-разверстки по вертикали откладывается расстояние, по горизонтали - время. В зависимости от положения курсора на экране, можно получить график колебания серии точек, расположенных вдоль курсора, вытянутый во времени, т.е. проследить за их колебанием в систолу и в диастолу. 3. Допплер-эхокардиография - импульсный, непрерывно-волновой, цветовой, цветовой М-режим, энергетический, тканевой цветовой, тканевой импульсный, тканевой С-режим и т. д. - метод, позволяющий неинвазивно оценить параметры центральной гемодинамики. Активное применение методики в медицине можно отнести к началу 80-х годов. В эхокардиографии используют следующие варианты допплера: Импульсный допплер (PW - pulsed wave). Импульсный высокочастотный допплер (HFPW - high frequency pulsed wave). Постоянноволновой допплер (CW - continuouse wave). Цветовой допплер (Color Doppler). Цветовой М-модальный допплер (Color M-mode). Энергетический допплер (Power Doppler). Тканевой скоростной допплер (TissueVelosity Imaging). Тканевой импульсный допплер (Pulsed Wave TissueVelosity Imaging). 4. Чреспищеводная эхокардиография (моно-, би-, и мультиплановая). Исследование сердца через пищевод с использованием специальных датчиков. Информативность метода очень высокая. Противопоказанием служит наличие стриктуры пищевода. 5. Стресс-эхокардиография (с использованием физической нагрузки, чреспищеводной электростимуляции или медикаментозной нагрузки). Широко применяется у больных с ишемической болезнью сердца.
6. Трехмерное и четырехмерное моделирование сердца - компьютерный анализ изображения и построение объемного изображения камер сердца, створок клапанов, кровотока и т. д. 7. Внутрисосудистый ультразвук - исследование коронарных артерий с использованием специального внутрисосудистого датчика малого диаметра. Инвазивный ультразвуковой метод. Используется параллельно с коронарографией. 8. Контрастная эхокардиография - применяется для контрастирования правых камер сердца при подозрении на дефект, или левых камер сердца для исследования перфузии миокарда. Информативность метода контрастирования левых камер сердца сопоставима со сцинтиграфией миокарда. Положительным фактором является отсутствие лучевой нагрузки на больного. Отрицательными факторами являются инвазивный характер метода и высокая цена препарата (левовист, альбунекс и т.д.). Cкрининговое исследование сердца можно провести на любом ультразвуковом приборе, при наличии соответствующего кардиологического датчика и В- и М- режимов. При этом можно использовать недорогие ультразвуковые сканеры. Уровень диагностики и процент ошибки в этом случае во многом зависят от квалификации специалиста. Объем получаемой информации зависит от возможности датчика. Внутрисосудистые датчики применяются параллельно с ангиографическим исследованием, используются кардиохирургами. Чреспищеводные датчики могут быть моноплановыми, биплановыми и мультиплановыми. Современные технологии (тканевый допплер, контрасты) позволяют во много раз повысить информативность исследования, особенно, у больных с патологией миокарда. За рубежом широко развиваются программы работ с эхоконтрастами, однако, в нашей стране это направление в ультразвуке представлено недостаточно. ФАРМАКЛОГИЧЕСКИЕ ПРОБЫ В кабинете функциональной диагностики проводятся следующие фармакологические пробы: дипиридамоловая, калиевая, обзидановая, нитроглицериновая. ДИПИРИДАМОЛОВАЯ ПРОБА В состоянии покоя миокардиальный кровоток может оставаться нормальным даже при тяжелых стенозирующих поражениях коронарных артерий. Дипиридамоловая проба позволяет определять коронарный резерв, используя принцип «обкрадывания», и достаточно точно отражает величину прироста коронарного кровотока в ответ на сосудорасширяющее воздействие препарата. Под действием дипиридамола, являющегося конкурентным ингибитором аденозиндезаминазы, в миокарде усиливается образование аденозина-естественного регулятора сосудистого тонуса, вызывающего мощную дилатацию коронарных артерий за счет торможения внутриклеточного транспорта ионов кальция, что ведет к выраженному увеличению кровотока в участках миокарда с непораженными коронарными сосудами и относительному уменьшению коронарного кровотока в бассейне пораженной артерии. Такое абсолютное либо относительное снижение перфузии миокарда вследствие перераспределения кровотока и является феноменом межкоронарного обкрадывания, клинически проявляющееся приступом стенокардии и соответствующими изменениями на ЭКГ.
Методика. До проведения пробы за 2 суток отменяются адреноблокаторы, антагонисты кальция и нитраты, за 12 часов - эуфиллин. Проба проводится натощак в специально оборудованном кабинете, обеспеченном всем необходимым для оказания неотложной помощи. Дипиридамол вводится в течение 8-10 минут следующим образом: в шприц набирается расчетная доза препарата (0,75 мг на 1 кг веса больного) и доводится до объема 20 мл физиологическим раствором. В первые три минуты вводится по 2 мл раствора. При хорошей переносимости – половина дозы вводится в течение четвертой минуты болюсом, остальные – 2 мл вводятся в течение последующих двух минут. ЭКГ регистрируется в 12 общепринятых отведениях до введения препарата, по окончании каждой минуты введения и в течение 15 минут после окончания введения препарата с интервалом в 1 минуту. Одновременно измеряется АД. При возникновении приступа стенокардии или ишемических изменений на ЭКГ введение препарата прекращается. При продолжительности болевого приступа свыше 2-х минут, головокружении, в качестве антидота вводится 10 мл 2,4% раствора эуфиллина. Критериями положительного результата пробы являются: провоцирование приступа стенокардии, плоское снижение сегмента на 100 мкв и более, косонисходящее смещение сегмента на 150 мкв и более, косовосходящее смещение сегмента на 100 мкв в течение первых 80 мс, элевация сегмента на 100 мкв. ЗАКЛЮЧЕНИЕ Прошедшие годы практически не изменили классических подходов к диагностике ОИМ, основывающихся на тщательной оценке клинических проявлений болезни, исследовании ЭКГ и биомаркеров. Почти 100-летний исторический опыт свидетельствует, что диагностика ОИМ нередко представляла и продолжает представлять непростую проблему для клинициста. Появление новых технологических возможностей периодически заставляет переосмысливать диагностические критерии ОИМ. Современные технологии позволяют выявлять мелкие (менее 1 г.) очаги некроза в миокарде. Значение ЭКГ в диагностике ОИМ трудно переоценить. Это не только важнейший инструмент диагностики, но и первостепенный фактор в выборе стратегии начальной (прежде всего, реперфузионной) терапии. Ультразвуковое исследование сердца, наряду с ультразвуковым исследованием сосудов являются незаменимыми в современной кардиологии. С помощью данных методов исследования возможно оценить функцию и структуру сердца - камеры, клапанный аппарат, работу миокарда в реальном времени. С использованием допплеровского метода стала возможной оценка потоков крови внутри камер сердца, на клапанах, в сосудах, более точная количественная оценка сократимости миокарда.
Современная эхокардиография располагает широким спектром диагностических методик. Эхокардиография и УЗИ сосудов в медицинской практике используется для диагностики врожденных и приобретенных пороков сердца, кардиомиопатии, перикардита, патологии артерий и вен головного мозга, нижних конечностей, органов брюшной полости, почек, при обследовании пациентов с ишемической болезнью сердца. ЛИТЕРАТУРА 1. Беленков Ю.Н. Ультразвуковая диагностика в кардиологии. М., 2010. 2. Бородулин В.И. Справочник по неотложной медицинской помощи, М.: «Мир и Образование», 2010. 3.Вагнер Г.С. Практическая электрокардиография Мариотта (перевод с английского под редакцией проф. В.Н.Хирманова).- Москва, Binom Publishers; Спб., Невский диалект, 2012. 4. Верткин А.Л., Хубутия М.Ш. Руководство по скорой медицинской помощи, М.: ГЭОТАР-Медиа, 2011. 5. Джанашия П.Х., Шевченко Н.М., Олишевко С. В. Неотложная кардиология, М.:БИНОМ, 2010. 6. Зарецкий В.В., Ольбинская Л.И. Клиническая эхокардиография, М., 2011. 7. Иссельбахер К., Браунвальд Е., Вилсон Дж. с соавт. Справочник Харрисона по внутренним болезням, СПб.: Питер Пресс, 2010. 8. Комитет экспертов Всероссийского научного общества кардиологов. Лечение острого коронарного синдрома без стойких подъемов сегмента ST на ЭКГ. Российские рекомендации. Кадиология 2010. 9. Никишова В.Н.Францева Е.Ю. Кардиология, М.:Эксмо, 2011. 10. Орлов В.Н. Руководство по электрокардиографии.- М.: Медицина, 2010, с.453-464. 11. Перепеч Н. Б., Рябов С. И.. Кардиология: Руководство для врачей, Том 2, М.:СпецЛит, 2008. 12. Руксин В.В. Неотложная кардиология, СПб.: Невский диалект, 2010. 13. Трешкур Т.В., Бернгардт Э.Р. Атриовентрикулярные блокады. Клиника, диагностика, показания к электрокардиотерапии. Под редакцией член.- кор. РАМН, профессора Е.В. Шляхто.- Спб.: 2009. 14. Трешкур Т.В., Порядина И.И. Редкий вариант взаимоотношений двух водителей ритма при полной поперечной блокаде..- 2008. 15.Фрид М., Грайнс С. Кардиология в таблицах и схема, М.:Практика, 2010. 16. Чазов Е.И. Неотложные состояния. Диагностика и лечение, М.: Медицина, 2012. 17. Чирейкин Л.В., Шубик Ю.В., Медведев М.М., Татарский Б.А. Чреспищеводная электрокардиография и электрокардиостимуляция.- Спб., Инкарт, 2009. 18. Шиллер Н. В., М.А. Осипов. Клиническая эхокардиография. Москва. 2010.
ОГЛАВЛЕНИЕ ВВЕДЕНИЕ 3-5 ЭКГ- ДИАГНОСТИКА ОСТРОГО ИНФАРКТА МИОКАРДА 6-14 ИЗМЕНЕНИЯ ЭКГ В РАЗЛИЧНЫХ СТАДИЯХ ОСТРОГО ИНФАРКТА МИОКАРДА 15-20 ЭЛЕКТРОКАРДИОГРАФИЧЕСКИЙ ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ИНФАРКТА МИОКАРДА 21-24 НАРУШЕНИЯ АТРИОВЕНТРИКУЛЯРНОГО ПРОВЕДЕНИЯ ПРИ ОСТРОМ ИНФАРКТЕ МИОКАРДА 25-28 ВАРИАНТЫ ЭХОКАРДИОГРАФИЧЕСКОГО ИССЛЕДОВАНИЯ 29-31 ФАРМАКЛОГИЧЕСКИЕ ПРОБЫ 32-34 ЗАКЛЮЧЕНИЕ ЛИТЕРАТУРА ВВЕДЕНИЕ В структуре смертности населения России 56,1% составляют сердечно-сосудистые заболевания. Ишемическая болезнь сердца на сегодняшний день остается наиболее распространенным заболеванием. Основное внимание привлечено к инфаркту миокарда - самой тяжелой и распространенной острой форме ишемической болезни сердца. Ежегодно в России от различных форм ИБС погибают до 700 тыс. человек. Ежегодный риск ИМ у больных стабильной стенокардией составляет 2-4%, что в 10-20 раз превышает его частоту среди сопоставимых по возрасту лиц без стенокардии. В этой связи остается высокой роль ранней диагностики сердечно-сосудистых заболеваний, подбора адекватной программы лечения, своевременного направления больных в кардиохирургические клиники при необходимости лечения высокотехнологичными методами (аорто-коронарное шунтирование, стентирование, радиочастотная аблация и т.д.). Электрокардиография является одним из ведущих методов инструментального исследования сердечно-сосудистой системы, который остается наиболее распространенным и доступным для широкого круга людей, являющийся незаменимым в диагностике нарушений сердечного ритма и проводимости, гипертрофии миокарда предсердий и желудочков, ишемической болезни сердца и других заболеваний.Среди методов обследования сердца, а их всего три: электрокардиография, рентгенография сердца и эхокардиография, метод стандартной электрокардиографии отличается многими выгодными качествами. Электрокардиография является неинвазивным тестом, проведение которого позволяет получать ценную информацию о состоянии сердца. Метод повсеместно доступен (электрокардиограф можно без труда принести к постели пациента), абсолютно безопасен, что позволяет проводить исследование повторно и оценивать динамику изменений, например, - на фоне лечения. Наличие большого количества вариантов исследования позволяет получить точную анатомическую и гемодинамическую информацию о больном и избежать инвазивных вмешательств. Методы диагностики делятся на проникающие и непроникающие, зачастую дополняя одни другими. ЭхоКГ – основной неинвазивный метод диагностики заболевания сердца и сосудов. УЗИ можно назвать основным методом диагностики болезни сердца наряду с электрокардиографией. Благодаря УЗИ сердца можно изучить состояние и работу сердечной мышцы и клапанов, оценить скорость движения крови, размеры и толщину стенок сосудов и сердечных камер. В ходе исследования врач производит не только оценку внешнего вида и параметров работы отдельных структур, но и измеряет многие показатели (характеристики кровотока, функции клапанов). Исследование позволяет увидеть мельчайшие патологические изменения клапанного аппарата (сужение, недостаточность функции), дефекты межпредсердной и межжелудочковой перегородок, наличие врожденных пороков сердца (шунты, деформация сосудов). Диагностируются такие заболевания, как ишемическая болезнь сердца, сердечная недостаточность (в самой начальной стадии), аневризма аорты, патология миокарда и оболочек сердца, тромбы и новообразования. Ультразвуковое исследование сердца и сосудов позволяет получить изображение сердца, его четырех камер, клапанов, все это видно в движении в реальном масштабе времени. Применение особого принципа анализа изображения - допплеровского - позволяет документировать движение крови внутри самого сердца и в сосудах. Благодаря таким подходам, УЗИ сердца позволяет оценить не только строение сердца, но и его функции. УЗИ сердца и сосудов в медицинской практике, прежде всего, используется для распознавания пороков сердца. Применяется для диагностики ишемической болезни сердца - стенокардии, инфаркта миокарда, состояний после перенесенного инфаркта миокарда; болезней мышечной и наружной оболочек сердца (кардиомиопатии, перикардиты); при заболеваниях периферических артерий - головного мозга, нижних конечностей, органов брюшной полости, почек.
ЭКГ- ДИАГНОСТИКА ОСТРОГО ИНФАРКТА МИОКАРДА По опыту Фремингемского исследования известно, что около 25% случаев ИМ не диагностируется, и больные не госпитализируются ввиду отсутствия клинических проявлений болезни (ангинозная боль и другие симптомы). Диагноз в таких “немых” случаях был установлен только лишь в процессе эпидемиологического исследования. Этот факт настораживает в том отношении, что значительная часть больных ИБС остается вне поля зрения врачей и не получает необходимой лечебной помощи. Следовательно, данные этих исследований обосновывают необходимость активного выявления случаев ИБС, которое может быть достигнуто путем более широкого использования для диагностики кардиологического скрининга, т.е. тщательного и направленного опроса определенных групп населения, изучения анамнеза и ЭКГ – исследования. Электрокардиографическим данным принадлежит, как правило, важнейшая роль в диагностике ИМ, определении его локализации и размеров. В то же время нередко клиническая картина болезни позволяет диагностировать или заподозрить ИМ и без электрокардиограммы и даже при отсутствии на ней соответствующих признаков. Необходимо помнить, что на ЭКГ, зарегистрированной вскоре после приступа, характерных изменений может не быть. В любом случае хотя бы подозрение на наличие ИМ требует серии электрокардиографических исследований в течение нескольких дней. Очагу некроза сопутствует перинекротическая зона «повреждения» и ишемии миокарда, хотя это может и не найти подтверждения с помощью морфологических, гистохимических и других методов посмертного исследования. В экспериментах показано, что некроз миокарда находит отображение в изменениях комплекса QRS ЭКГ; повреждение миокарда соотносят с изменениями сегмента ST, а проявления ишемии – с характером зубца Т. В клинике эти электрофизиологические положения не являются безусловными, хотя и сохраняют свое принципиальное значение. Так, ишемия миокарда при нагрузочных тестах обычно сопровождается депрессией сегмента ST; при распространенном субэндокардиальном некрозе комплекс QRS может не изменяться и формируется лишь негативный зубец Т. В случае трансмурального некроза миокарда в отведениях с поверхности тела будет регистрироваться зубец QS, а при частично сохранившемся жизнеспособном миокарде – комплекс QR, обычно со снижением зубца R по сравнению с его исходной величиной. С позиций векторной теории эти изменения объясняются выключением электрической активности миокарда под электродом, в силу чего вектор электродвижущей силы сердца оказывается направленным в противоположную сторону. Соответственно появление зубца QS или патологического широкого и глубокого зубца Q является основным электрокардиографическим признаком ИМ. ЭКГ дает следующую информацию о состоянии миокарда:
Далее ЭКГ дает информацию о:
Информация, которая имеет значение для лечения, контроля и прогнозирования представлена в следующей таблице (таб. 1). Таблица 1.
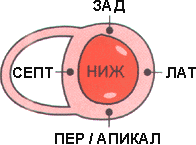
При ИБС прежде всего поражается миокард левого желудочка. Левый желудочек можно разделить на сегменты (рис.1):
Первые 3 сегмента составляют переднюю стенку, а последние 3 - заднюю стенку. Латеральный сегмент, таким образом, может быть вовлечен в инфаркт передней стенки, а также инфаркт задней стенки. СЕГМЕНТЫ ЛЕВОГО ЖЕЛУДОЧКА
Рис.1 Отведения ЭКГ могут быть униполярными (производные одной точки), в этом случае они обозначаются буквой "V" (по начальной букве слова "voltage"). Классические отведения ЭКГ являются биполярными (производные двух точек). Они обозначаются римскими цифрами: I, II, III. А: усиленное V: униполярное отведение R: правое (правая рука) L: левое (левая рука) F: нога (левая нога) V1-V6: униполярные грудные отведения Отведения ЭКГ выявляют изменения во фронтальной и горизонтальной плоскостях (таб.2). Таблица 2
Таблица 3
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2019-04-27; просмотров: 454; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.139.86.56 (0.068 с.) |