

Мы поможем в написании ваших работ!
ЗНАЕТЕ ЛИ ВЫ?
|
Проверьте название препарата, дозу, дату выпуска, качество раствора, цвет, наличие осадка.
Инструктаж по технике
Безопасности в ЛПУ
Место печати ЛУ
Подпись общего руководителя практики:
Подпись студента:
|
июля
Пн.
Июля
Вт.
Июля
Ср.
Июля
Чт.
Июля
Пят.
Августа
Сб.
Августа
Пн.
Августа
Вт.
Августа
Ср.
6 августа Чт.
Пт. августа
8 августа Сб.
10 августа Пн.
11 августа Вт.
12 августа Ср.
13 августа Чт.
14 августа Пт.
15 августа Сб.
| Пришла на практику в 7:50. Переоделся в спец. Одежду. Ознакомился с мед. персоналом, документацией и структурой терапевтического отделения.
Медицинская документация терапевтического отделения:
1. Процедурный журнал
2. Температурный журнал
3. Лабораторный журнал
4. Журнал режима работы
5. Журнал бактерицидной лампы
6. Журнал для сбора крови и мокроты на пост
7. Лист требования на лекарства
8. Журнал генеральной уборки
Терапевтическое отделение состоит из:
· Ординаторская
· Кабинет старшей медсестры
· Процедурный кабинет
· 8 палат
· Пост
· Ванная комната
· Кабинет с/хозяйки
· 3 туалета: для персонала, мужской и женский
Начала с процедурного кабинета, я заполнял системы для в/в вливания(перед чем обработала руки, надела перчатки), выполняла в/в, в/м иньекции с последующей дезинфекцией шприца. Шприц помещял в специальную емкость с дезраствором,а иголки в сбросовую емкость для игл с дез раствором
Далее перед снятием капельниц медленно вводил дополнительное лекарство «Мексидол» и «Пирацетам»
Затем наступило время обеда, помогл пациентам подняться и сопроводил до столовой. Лежачих пациентов подняв повыше и подложив под голову подушку затем подложила на грудь полотенце покормила пациентов.
На этом Рабочий день закончил в 14:00
Пришёл на практику в 7:50.Переоделмя в спец. Одежду. Осуществляла кормление тяжелобольного. Вымыл свои руки и руки пациента, осушил. Покрыл грудь пациента полотенцем. Поставил на тумбочку тёплую еду. Придал пациенту удобное положение – полусидящее. Поднял левой рукой голову пациента вместе с подушкой, а правой рукой поднёс ложку с пищей ко рту. Накормил пациента. Протёр смоченным водой полотенцем губы и подбородок пациенту, вытер сухим концом полотенца. Убрал посуду, стряхнул крошки с постели, Уложил пациента в удобное положение. Вымыл и осушила руки.
Затем направилась в процедурный кабинет, помыла руки с жидким мылом «Мелис форте» под проточной водой, высушила руки, одела стерильные перчатки, обработала раствором «Оксилопент» и приступила
К заполнению систем для капельного вливания.
2 п- пациент А- Дигоксин
3 п- пациент В- KCL10,0
Следила за каждой системой и состоянием больных.
Провела кварцевание палат №1,2,3,4,5,6,7,8по 15 мин.
Разнесла таблетки по платам.
Провела влажную уборку в палатах.
Рабочий день закончила в 14:00
Пришла на практику в 7:50.Переоделся в спец.одежду. Определял массу тела пациента: предупредила пациента о предстоящей процедуре. Предложил пациенту осторожно встать на весы, произвел взвешивание. Предложил пациенту осторожно сойти с весов. Записала данные взвешивания в температурный лист. Измерял рост пациента: предложил пациенту встать на площадку ростомера, так чтобы он касался вертикальной планки ростомера затылком, лопатками, ягодицами, пятками. Установил голову пациента так,
чтобы наружный угол глазницы и наружный слуховой проход были на одном горизонтальном уровне. Опустил планку ростомера на темя пациента. Предложил пациенту осторожно сойти с площадки ростомера. По шкале ростомера определил рост пациента, записала результат.
Пациенту делал внутримышечно никотиновую кислоту (витамин РР): одел перчатки, взял шприц в правую руку иглой вниз, фиксируя конус иглы мизинцем. Определил место для внутримышечной инъекции – верхний наружный квадрат ягодицы. Место инъекции обработала дважды разными тампонами. Растянул кожу в месте инъекции пальцами левой руки. Ввел иглу под прямым углом на глубину 5 см. к поверхности тела пациента. Ввел лекарственное средство, надавливая на поршень, первым пальцем левой руки. Приложил стерильный тампон, смоченный спиртом, к месту инъекции. Извлек иглу быстрым движением, придерживая её за канюлю. Использованные шприц, тампоны, иглу сбросил в ёмкости с 1,5%-ым део-хлор.
Никотиновая кислота применяется при гастрите с пониженной кислотностью, хроническом колите, гепатитах, циррозах печени и др.
Вводят внутримышечно по 1 - 2 мл 1 %; 2, 5 % или 5 % раствора 1 - 2 раза в день. Формы выпуска: порошок; таблетки по 0, 015 г (в профилактических
целях) и по 0, 005 и 0, 025 г (в лечебных целях); 1 % раствор в ампулах по 1 мл, 2, 5 % раствор в ампулах по 1 и 2 мл.
Заполнял систему для капельного вливания: обработал руки на гигиеническом уровне, подготовил систему для капельного введения. Надела маску, резиновые перчатки. Закрыл зажим на системе и ввел во флакон иглу короткого конца системы. Перевернул флакон вверх дном и подвесил на
штатив. Заполнил капельницу раствором, держа длинный конец системы выше перевёрнутой капельницы. Опустил конец системы вниз и заполнил трубку раствором, закрыл зажим и надел иглу с калпочком. Уложил пациента в удобное положение, наложил венозный жгут на среднюю треть плеча. Обработал место пункции вены спиртом 70%.у раствором, закрыла зажим и оложила венозныйм жгут на среднюю треть плеча. калпочком.отовила систему для капельного введения. Зафиксировал вену большим пальцем левой руки и предложил пациенту сжать кулак. Ввел иглу в вену, подложил под канюлю стерильную салфетку. Снял жгут, отрегулировал скорость поступления капель зажимом. Наблюдал за состоянием пациента. Внутривенно - капельно вводила глюкозу. Для медицинских целей применяют изотонический (4, 5 - 5 %) и гипертонические (10 - 40 %) растворы.
Изотонический раствор применяют для пополнения организма жидкостью, вместе, с тем он является источником легкоусвояемого организмом ценного питательного материала. При сгорании глюкозы в тканях выделяется значительное количество энергии, которая служит для осуществления функций организма.
При введении в вену гипертонических растворов повышается осмотическое давление крови, усиливается ток жидкости из тканей в кровь, повышаются процессы обмена веществ, улучшается детоксикационная функция печени, усиливается сократительная деятельность сердечной мышцы,
расширяются сосуды, увеличивается диурез. Растворы глюкозы широко применяют в медицинской практике при гипогликемии, инфекционных заболеваниях, болезнях печени (гепатит, дистрофия и атрофия печени), декомпенсации сердечной деятельности, отеке легких, геморрагических диатезах, токсикоинфекциях, различных интоксикациях (отравления наркотиками, синильной кислотой и ее солями, окисью углерода, анилином, мышьяковистым водородом, фосгеном и другими веществами) и других патологических состояниях. Растворы глюкозы широко используют при лечении шока и коллапса; они являются компонентами различных кровезамещающих и противошоковых жидкостей и применяются также для разведения различных лекарственных средств при введении их в вену.
Изотонические растворы вводят под кожу (300 - 500 мл и более), в вену (капельно) и в клизмах (от 300 - 500 до 1000 - 2000 мл в сутки капельно).
Гипертонические растворы вводят внутривенно по 20 - 40 - 60 мл на введение. При необходимости, вводят капельным методом до 250 - 300 мл в сутки. Для более быстрого и полного усвоения глюкозы, иногда вводят одновременно инсулин (по 4 - 5 ЕД под кожу). Часто глюкозу назначают одновременно с аскорбиновой кислотой. Растворы глюкозы противопоказаны при сахарном диабете и различных состояниях, сопровождающихся гипергликемией. Для разведения лекарственных средств в этих случаях пользуются изотоническим раствором натрия хлорида.
Формы выпуска: порошок; таблетки по 0, 5 и 1 г; 5 %, 10 %, 25 % и 40 % растворы в ампулах по 10; 20; 25 и 50 мл; 5 % раствор (для инъекций) в стеклянных бутылках (для крови) по 400 мл; 5 %, 10 %, 20 % и 40 % растворы в стеклянных бутылках (для крови) по 200 и 400 мл (для инъекций).
Перемещала пациента из положения «лёжа на боку» в положение «сидя с опущенными ногами»: установила доброжелательные отношения с пациентом, обеспечила безопасность пациенту. Встала напротив пациента, левую руку подвела под его плечи, правую руку под колени охватывая их сверху. Поднял пациента, опуская его ноги вниз и одновременно поворачивая на постели в горизонтальной плоскости под углом 90 градусов. Усадил пациента, продолжая стоять к нему лицом и удерживая его левой рукой за
плечо, а правой за корпус тела. Убедилась, что пациент сидит устойчиво и уверенно, подложила упор под спину пациента.
Затем м/с попросила меня сменить постельное бельё, т.к. в отделение поступил новый пациент.
Отнес анализы на диз.группу в бак.лаболаторию
В 12 разнес обед по палатам тяжело больным.
Разложил таблетки на следующий день.
Рабочий день закончила в 14:00
Пришла на практику в 7:50.переоделась в спец. Одежду.
Измеряла температуру тела пациентам с помощью мед. термометров в подмышечной впадине. После завершения процедуры поместила термометр в ёмкость с 3%-ым хлорамином на 60 мин.
Делала пациентам в/м, в/в, п/к инъекции. Поддерживала пациента при ходьбе: встала рядом с пациентом, применила «захват большими пальцами ладоней», держала правую руку пациента своей
правой. Рука пациента прямая, опирается ладонью на ладонь при сомкнутых в «замок» больших пальцах. Другой рукой поддерживала пациента под локоть. Встала к пациенту как можно ближе, поддерживая его колени ногой, убедилась, что пациент чувствует себя уверенно. Передвигалась рядом с пациентом.
Делала забор крови.
Разносила таблетки.
Измеряла АД: уложила руку пациента в разогнутом положение ладонью вверх, подложила валик под локоть. Наложила манжетку тонометра трубками вниз на обнажённое плечо пациента на 2 см. выше локтевого сгиба. Соединила тонометр с манжеткой, укрепив его на ней. Проверила положение стрелки манометра относительно отметки «0» на шкале манометра. Определила пальцами пульсацию в локтевой ямке, приложила на это место мембрану фонендоскопа. Закрыла вентиль «груши», накачала воздух в манжетку до исчезновения пульса в локтевой артерии. Открыла вентиль, медленно выпускала воздух, выслушивая тоны, следила за показаниями манометра. «Отметила» цифру появления первого удара пульсовой волны, соответствующую АДс. «Отметила» исчезновение
тонов, что соответствует АДд.
Кормила тяжелобольных: вымыла свои руки и руки пациента, осушила. Покрыла грудь пациента полотенцем. Поставила на тумбочку тёплую еду. Придала пациенту удобное положение – полусидящее. Подняла левой рукой голову пациента вместе с подушкой, а правой рукой поднесла ложку с пищей ко рту. Накормила пациента. Протёрла смоченным водой полотенцем губы и подбородок пациенту, вытерла сухим концом полотенца. Убрала посуду, стряхнула крошки с постели, Уложила пациента в удобное положение. Вымыла и осушила руки.
Рабочий день закончила в 14:00
Пришла на практику в 7:50.Переоделась в спец одежду
Осуществляла забор мокроты на общий клинический анализ: обеспечила пациента лабораторной посудой, направлением. Обучила техникой сбора мокроты: мокроту собирают только при кашле, почистить зубы за 2 часа до сбора мокроты и прополоскать рот и глотку кипячёной водой перед сбором.
Делала пациентам в/м, в/в, п/к инъекции.
Закапывала капли в ухо: подготовила всё необходимое оснащение, установила доброжелательные отношения с пациентом. Объяснила пациенту цель и ход процедуры, надела перчатки. Подогрела лекарственное средство до температуры тела на водяной бани. Усадила пациента на кушетку, повернула голову на здоровую сторону. Очистила слуховой проход ватными жгутиками.
Сбросила турунду в лоток с дезраствором. Набрала в пипетку лекарство, оттянула левой рукой за мочку, ухо пациента в сторону и вверх, правой рукой держала пипетку и отсчитывала капли(2). Ввела в наружное ухо пациента ватный тампон на 15 мин.
Провела влажную уборку процедурного кабинета:
Столы- 3% «контихлор»(1 таблетка на 10 литров воды, экспозиция 60 мин.)
Перчатки- 0,2% «контихлор» 60 мин.
Стены- 0,03% «контихлор» 60 мин.
Разнесла таблетки по палатам.
Рабочий день закончила в 14:00
Пришла на практику в 7:50. Переоделась в спец одежду
Осуществляла смену пастельного белья. Повернула больного на бок, при этом грязную простыню свернула валиком, а на освободившееся место поклала чистую простынь, также наполовину свернутую валиком. Затем больного повернула на спину, после чего на другой бок. Таким образом, больной оказался на чистой простыне. Грязную простынь убрала, а чистую расправила.
Делала пациентам в/м, в/в, п/к инъекции. Заполняла капельницы для внутривенного вливания.
Укладка в бикс перевязочного материала (салфетки, тампоны, марли и т.д.)
ЦЕЛЬ: Укладка для стерилизации в автоклаве и сокращение стерильности в процессе хранения в течении рекомендованного времени.
Необходимые условия коробки со стерилизационным фильтром.
1)Вымыть руки, высушить
2)Проверить исправность бикса
3)Надеть перчатки, маску
4)Обработать бикс изнутри и снаружи дез.раствором, последовательно, двукратно разной ветошью
5)Сбросить ветошь для дез.инфекции в дез.растворе
6)Снять перчатки, погрузить в дез.раствор
7)Снять маску
8)Вымыть руки
9)Подготовить перевязочный материал для укладки в бикс
10)Открыть крышку бикса
Выполнение:
1)Высушить салфеткой дно и края бикса без фильтра, так чтоб она свисала на 2/3 высоты бикса
2)Поместить на дно бикса индикатор стерильности
3)Уложить перевязочный материал послойно:
а. секторально
б. вертикально
в. Рыхло
4)Поместить индикатор в центр бикса
5)Накрыть салфеткой с краев бикса весь уложенный материал
6)Положить крышку бикса на замок
7)Привязать к ручке бикса бирку
8)Поставить дату укладки и подпись ответственного за укладку.
Произвела раздачу пищи для тяжело больных.
Затем раздала таблетки по палатам каждому больному.
Измерила температуру тела и записала результат с температурный лист.
Рабочий день закончила в 14:00
Пришла на практику в 7:50. Переоделась в спец одежду
Транспортировала пациента на УЗИ.
УЗИ- пациент А (внутренние органы- печень, желчный пузырь, поджелудочная железа)
ЦЕЛЬ УЗИ- определить положение, форму, размер, исследовать орган.
ОСНАЩЕНИЕ- Аппарат УЗИ
1.обучить пациента подготовке к исследованию и провести беседу о ходе процедуры.
2.Исключить из питания в течении трех дней до исследования- гаообразующие продукты.
3.Исключить употребление пищи за 18- 20 часов до исследования.
4. Натощак в день исследования, явиться в кабинет УЗИ, взяв с собой полотенце и историю болезни.
Затем направилась в процедурный кабинет, помыла руки с жидким мылом «Мелис форте» под проточной водой, высушила руки, одела стерильные перчатки, обработала раствором «Оксилопент» и приступила к заполнению систем для капельного вливания.
Осуществила в/м и в/в инъекции.
Провела кварцевание в палатах №1,2,3,4,5,6,7,8для обеззараживания воздуха и поверхностей.
Разложила таблетки на следующий день.
Рабочий день закончила в 14:00.
Пришла на практику в 7:50.Переоделась в спецодежду
Разнесла завтрак лежачим больным.
Затем м/с попросил меня поставить пациенту А ГРЕЛК У И ПУЗЫРЬ СО ЛЬДОМ.
Показания:
1) Боли в животе (колики) по назначению врача
2) Воспалительный процесс
3) Для местного согревания участков кожи
4) Неврологические заболевания(радикулит)
5) Острые колики в спине
6) 1 и 3 периоды лихорадки
Противопоказания:
1) Острые воспалительные процессы в брюшной полости
2) Первые сутки после травм
3) Повреждения кожных покровов
4) Кровотечение
5) Инфицированная рана
Места постановки
1) Область живота
2) В области инфильтрата
3) Участки кожи
4) На область поясницы
5) Область икроножных мышц
6) Область печени
Механизм действия:
® Вызывает рефлекторное расслабление гладкой мускулатуры
® Усиливает кровоснабжение внутренних органов
® Оказывает болеутоляющее, рассасывающее действие
Оснащение:
Грелка, горячая вода, 60- 70° С, полотенце.
Осложнения:
Ожог кожных покровов, перегревание. В мед.практике широко используют грелки.
ПУЗЫРЬ СО ЛЬДОМ
Показания:
1) Внутреннее кровотечение
2) 2 период лихорадки
3) Начальная стадия некоторых острых заболеваний в брюшной полости
4) 1 часть после травмы, ушиба
5) Послеоперационный период
6) Высокая лихорадка(2 период)
Противопоказания:
1) Коллапс
2) Шок
3) Спастические боли
Механизм действия:, и более глубоко расположенных органов и тканей
Осложнения:
® Отморожения.
Приступила к осуществлению в/в и в/м инъекций
Разнесла таблетки по платам.
Провела влажную уборку в палатах.
Рабочий день закончила в 14:00
Пришла на практику в 7:50.Переоделась в спец одежду.
В сопровождении с м/с выполняла сбор мокроты на общий анализ
Данный анализ проводится для проведения лабораторного исследования мокроты, взятой у больного с диагностической целью.
Приготовила
- чистую сухую плевательницу;
- направление на исследование.
Технология выполнения
1. Подготовила чистую сухую плевательницу.
2. Взяла направление в лабораторию.
3. На плевательницу наклеила этикетку с указанием Ф. И. О. пациента, отделения и номера палаты, даты забора и подписью собиравшего материал.
4. Подготовила больного:
проинформировала о том, что забор материала проводится утром натощак; непосредственно перед сбором мокроты следует почистить зубы и хорошо прополоскать их кипяченой водой;
Попросила пациента кашлянуть, что бы собрать мокроту кашлевым толчком, после чего
закрыла герметичной крышкой плевательницу.
5. Собранный материал доставила в лабораторию в течение часа вместе с направлением.
Относила анализы в лабораторию.
Измеряла АД, температуру тела, заполняла мед. документацию.
Подготавливала лекарства к раздаче.
Затем приступила к заполнению медицинской документации на посту.
Закончила рабочий день в 14:00
Пришла на практику к 7:50, переоделась в спец одежду.
Осуществляла заполнение систем.Набирала лекарство в шприцы.
Помогала производить санитарную обработку пациента в приемном отделении.
Санитарная обработка необходима прежде всего для предупреждения внутри-больничной инфекции. Санитарно-гигиенической обработкой пациента руководит медицинская сестра. Ее осуществляют в санпропускнике приемного отделения: проводят дезинсекцию - уничтожение вредных насекомых (вшей), если они обнаружены при осмотре пациента; гигиеническую ванну, душ или обтирание пациента; переодевание (в случае необходимости) в чистое больничное белье. Необходимо строго соблюдать последовательность «движения» пациентов во время санитарной обработки: от смотровой - к «чистой» комнате, где пациенты одеваются. После гигиенической ванны или душа пациент не должен возвращаться в «грязную» смотровую или раздевально. Затем приступила к заполнению медицинской документации на посту.
Объясняла правила сбора анализа мочи по Зимницкому
Как правильно собрать мочу для пробы Зимницкого?
Сбор мочи для пробы Зимницкого производится в определенные часы в течение суток. Для того, чтобы правильно собрать требуемый материал необходимы:
8 чистых баночек
Как собирать мочу для исследования?
В 6 часов утра необходимо опорожнить мочевой пузырь в унитаз.
В течение всего дня каждые 3 часа необходимо опорожнять мочевой пузырь в баночки.
Время опорожнения мочевого пузыря 9:00, 12:00, 15:00, 18:00, 21:00, 24:00, 03:00, 06:00.
Наполняемые баночки необходимо содержать в холоде в закрытом виде (в холодильнике).
Утром следующего дня необходимо отнести все баночки с содержимым в лабораторию, дополнительно отдав записи о потребленной в течение суток жидкости.
Зачем проводят пробу Зимницкого?
Главной задачей пробы Зимницкого является определение концентрации веществ растворенных в моче. Мы все замечаем, что моча может отличаться в течение суток по цвету, запаху, объем при мочеиспускании может быть разным, равно как и частота в течение суток. Благодаря измерению плотности мочи, есть возможность определить общую концентрацию веществ в ней. Нормальной считается плотность мочи равная 1003-1035 г/л. Повышение плотности свидетельствует о росте растворенных в ней органических веществ, снижение – о снижении. В состав мочи входят в основном азотистые соединения – продукты обменных процессов белка в организме (мочевина, мочевая кислота), органические вещества, соли. Появление в моче таких веществ как глюкоза, белок и иные органические вещества, которые в норме не должны выводиться из организма, свидетельствует о патологии почек или патологии иных органов.
Рабочий день закончился в 14:00.
Пришла на практику к 7:50, переоделась в спец одежду.
Алгоритм внутривенной инъекции
• Объясните пациенту цель процедуры. Уточните информированность о лекарственном средстве, индивидуальную переносимость препарата, получите его согласие на инъекцию.
• Приготовьте резиновую подушку и жгут
а - введение инъекционной иглы вдоль вены; б - контроль правильности пункции; в - снятие жгута; г - введение лекарства
|
При ряде неотложных состояний, таких, как кровотечение, шок, обезвоживание из-за потери жидкости при рвоте или поносе возникает необходимость в проведении инфузионной терапии различных лекарственных средств и кровезаменителей. Задачей инфузионной терапии является возмещение потери крови, жидкости, электролитов, белка. Роль инфузионной терапии возрастает при невозможности нормального поступления воды и пищи через желудочно-кишечный тракт.
Наиболее оптимальным способом, позволяющим проводить быстрое и эффективное лечение, является внутривенное капельное введение. Частота капель при инфузиях колеблется в широких пределах от 10 до 80 капель в минуту. Скорость введения зависит от многих факторов, но прежде всего от клинической ситуации, исходного состояния больного и характеристик вводимого лекарственного средства. Большинство растворов вводят скоростью 40-60 капель в минуту. Нужно быть предельно внимательным при введении препаратов калия, так как их быстрое введение может вызвать остановку сердца.
Струйное внутривенное введение производят при острой массивной кровопотере для быстрого восполнения дефицита ОЦК и ударного объема сердца. В случае необходимости струйное введение проводят под давлением одновременно в две-три вены. Однако следует помнить об опасности острой перегрузки сердца, поэтому струйно переливают лишь небольшое количество крови (200-300 мл), а затем переходят на более медленное введение.
При переливании лекарств и кровезаменителей наряду с определением показаний необходимо выявить и противопоказания к трансфузии. Важно собрать трансфузиологический и аллергологический анамнез. Выяснить, нет ли у больного аллергических реакций на вводимые препараты. Очень важны сведения о переносимости в прошлом лекарств и кровезамещающих жидкостей. Следует помнить о том, что белковые кровезаменители противопоказаны при декомпенсированной
печеночной недостаточности, остром гломерулонефрите, аллергических заболеваниях, активном туберкулезе. При проведении инфузионной терапии важно оценить пригодность лекарственного препарата и кровезаменителя к использованию. Для этого следует учитывать срок годности препарата, указываемый на флаконе, возможные нарушения указанного в инструкции режима хранения (перегревание и замерзание растворов), нарушение целостности флаконов. Признаками непригодности служат изменения прозрачности, помутнение раствора, наличие хлопьев, пленки на поверхности, осадка.
При проведение инфузии кровезамещающих жидкостей (белковые гидролизаты, жировые эмульсии, полиглюкин) необходимо выполнение биологической пробы. Биологическая проба предусматривает прерывистое введение 5, 10, 15 мл препарата с интервалом 3 мин. Если реакции (беспокойство, тахикардия, затрудненное дыхание, гиперемия лица, кожный зуд и сыпь, падение АД) отсутствуют, трансфузию можно продолжать.
При трансфузии жировых эмульсий проводят растянутую биологическую пробу: в течение первых 10 мин вводят препарат со скоростью 10-20 капель в минуту, при отсутствии реакции введение продолжают со скоростью 20-30 капель в минуту.
Врач общей практики должен уметь заполнить систему для переливания инфузионных сред и подключить ее к вене (рис. 8-4).
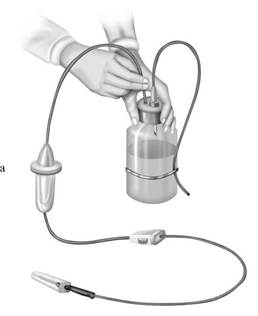 
Последовательность подготовки системы для внутривенной инфузии лекарственных средств (а, б)
Поступил пациент.
ФИО: А. А. В.
Возраст: 53 года
Дата поступления: 8.08.2015
Жалобы при поступлении: приступы удушья до двух раз в день, 1-2 раза в неделю ночью, купирующиеся приемом B-адреномиметиков; кашель после приступа удушья с выделением слизистой мокроты, трудно говорить
Считает себя больным с 2008 года, впервые приступ удушья возник в автобусе: нехватка воздуха на вдохе, вышел из автобуса приступ купировался сам в течении 15 мин.За врачебной помощью не обращался, лечился самостоятельно «от бронхита»антибиотиками (какими не помнит) безрезультатно.
Аксисом,
Образование: высшее.
По профессии: Инженер
Вредных привычек: не имеет.
Аллергии: нет
Объективно
Телосложение: нормостеник
ЧДД – 18
Пищеварительная система
PS: 76,ЧСС 76
АД: 130/80
Мочевыделительная система.
Приступ удушья
Нарушенные потребности:
-Дышать
-Общаться
-Спать
-Отдыхать
Потенциальные проблемы:
При переносимости запаха круговые горчичники на грудную клетку (можно банки), горячий чай, горячие ножные ванны (при нормальном АД)
Работу закончила в 14:00.
ВНУТРИМЫШЕЧНЫЕ ИНЪЕКЦИИ
 Техника внутримышечных инъекций Техника внутримышечных инъекций
Ставила подкожные инъекции.
Алгоритм подкожной инъекции
• Уточните у пациента информированность о лекарственном средстве, уточните индивидуальную переносимость препарата, получите его согласие на инъекцию.
• Наберите в шприц назначенную дозу лекарственного средства.
• Помогите пациенту занять нужное положение.
• Обработайте руки.
• Наденьте перчатки.
. Техника подкожных инъекций (а, б)
• Обработайте кожу в месте инъекции двумя ватными шариками со спиртом: вначале большую зону, затем место инъекции; второй шарик положите под мизинец.
• В правую супинированную кисть возьмите шприц. При этом II палец правой руки лежит на основании иглы, V - на поршне, а остальные держат цилиндр.
• Левой рукой соберите кожу в складку треугольной формы, основанием вниз.
• Быстрым движением введите иглу срезом вверх, в основание треугольника, по направлению снизу вверх, под углом 45° на глубину 1 см (2/3 длины иглы).
• Перенесите левую руку на поршень и введите лекарственное вещество.
• Опустив левую руку, медленно введите содержимое шприца.
• Приложите шарик из-под мизинца к месту инъекции и быстрым движением извлеките иглу.
• Сделайте легкий массаж места инъекции, не отнимая ваты от кожи.
• Опустите шприц в дезинфицирующий раствор.
• Спросите о самочувствии пациента.
• Снимите перчатки.
• Вымойте руки.
Смена постельного белья
Следить за чистотой кожи больного: ежедневно обтирать все тело больного, обмывать водой с мылом загрязняющиеся мочой и калом части тела и только чистую кожу спины и крестца протирать камфорным спиртом. Практика протирания камфорным спиртом загрязненной кожи недостаточна для профилактики пролежней, так как спирт дубит кожу, закрывая поры с попавшими в них микробами, а через некоторое время поры раскрываются и к наружному загрязнению кожи присоединяется их содержимое.
3. Чтобы устранить давление, под места возможного образования пролежней подкладывают резиновый круг, покрытый подстилкой или в наволочке. Круг подкладывают таким образом, чтобы крестец находился над его отверстием. Больным с недержанием кала и мочи подкладывают резиновое судно.
Выпускаются противопролежневые матрацы из прорезиненной ткани с автоматическим воздухонагнетательным устройством. Принцип действия установки основан на периодическом нагнетании воздуха в одни секции надувного матраца и частичном удалении его из других секций под действием веса больного.
Самой частой и распространенной инструментальной процедурой в урологии являетсякатетеризация мочевого пузыря. У мужчин она чаще всего производится при задержке мочеиспускания для опорожнения мочевого пузыря, у женщин — для взятия мочи на анализ, а также для введения (инстилляции) в мочевой пузырь различных лекарственных средств по назначению врача. У мужчин катетеризацию для опорожнения мочевого пузыря сначала нужно производить резиновым катетером. Только в том случае, если его не удается провести по уретре, может быть применен полужесткий эластический катетер. В последнюю очередь применяют жесткий (металлический) катетер, который может вводить только врач.
Если еще до катетеризации предполагается наличие препятствия по ходу уретры (стриктура, увеличение предстательной железы), то предпочтительнее вместо резинового катетера Нелатонаиспользовать резиновый катетер Тиманна с загнутым и суженным клювом.
Если катетеризацию предпринимают для введения в мочевой пузырь какого-либо лекарственного вещества (при инфицированной мутной моче), то после эвакуации мочи и промывания пузыря по катетеру вводят жидкое лекарство (15-20 мл 2 % раствора колларгола, 30 мл 1-5 % синтомициновой эмульсии и др.), и катетер удаляют. После инсталляции больному нужно рекомендовать по возможности дольше не мочиться, чтобы лекарство более длительное время находилось в мочевом пузыре.
Нередко катетеризацию производят при затрудненном мочеиспускании (обычно у мужчин с заболеваниями предстательной железы) для выяснения степени опорожнения мочевого пузыря, т. е. наличия или отсутствия остаточной мочи. В этих случаях больной должен помочиться непосредственно перед катетеризацией. Моча, выпущенная катетером тотчас после самостоятельного мочеиспускания, и будет остаточной.
Следует помнить о том, что катетеризация представляет собой инструментальное вмешательство на одном из внутренних органов, который в физиологическом состоянии отграничен от внешней среды. При несоблюдении правил асептики при этой процедуре возникает опасность внесения инфекции; грубое, насильственное проведение инструмента усиливает эту опасность, а также чревато другими осложнениями (кровотечение, травма). Если катетер удалось провести лишь с трудом, если катетеризация была болезненной, если она вызвала кровотечение из мочеиспускательного канала(уретроррагию), то об этом необходимо доложить врачу. По назначению врача больному профилактически вводят внутримышечно пенициллин (300 000-500 000 ЕД) или другой антибиотик. При противопоказаниях к антибиотикам внутривенно можно ввестигексаметилентетрамин (5-10 мл 40 % раствора). Это делается для предупреждения так называемой уретральной лихорадки, т. е. резкого подъема температуры тела с ознобом, что иногда наблюдается после проведения инструментов по уретре. Уретральную лихорадку в этих случаях объясняют быстрым всасыванием в кровяное русло мочи, особенно инфицированной, через поврежденные участки слизистой оболочки уретры.
Одним из самых серьезных осложнений катетеризации мочевого пузыря является уретроррагия. Обычно такое осложнение вызывается повреждением слизистой оболочки уретры металлическим инструментом. Медсестра еще до осмотра врача должна оказать такому больному первую медицинскую помощь. Она заключается в приеме внутрь кровоостанавливающих средств (20 мл 10 % раствора кальция хлорида, 0,03—0,06 г викасола), в наложении тугой давящей повязки в виде валика на промежность для сдавления кровоточащего участка уретры, холодных примочек. При уретроррагии может быть применено введение в уретру и оставление в ней толстого (№ 22-24 по Шарьеру) резинового катетера.
Больной лежит на спине. Крайнюю плоть сдвигают и обнажают головку полового члена. Левой рукой берут половой член и захватывают между III и IV пальцами тотчас за головкой, в то время как I и II пальцами раздвигают губки наружного отверстия уретры.
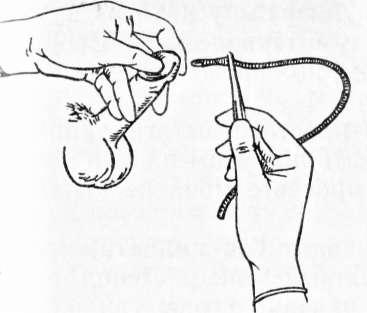
Затем правой рукой обрабатывают головку полового члена в окружности наружного отверстия уретры ватным шариком, смоченным дезинфицирующим раствором (обычно раствором дихлорида ртути 1:1000). Не следует этим шариком несколько раз обтирать головку, так как при этом только что очищенный участок вновь загрязняется; достаточно один раз провести шариком по головке в одном направлении. После обработки головки в правую руку берут стерильный пинцет, которым захватывают лежащий на стерильном столе или в стерильном лотке катетер вблизи его кончика, на расстоянии 5—6 см от отверстий. Наружный конец удобнее всего удерживать между IV и V пальцами той же руки. Перед введением катетер поливают стерильной смазывающей жидкостью (вазелиновое масло, глицерин, мазь Вишневского).
Кончик катетера вводят в наружное отверстие уретры, затем той же рукой с помощью стерильного пинцета катетер постепенно перехватывают все выше и выше и продвигают по уретре, а половой член левой рукой подтягивают кверху, как бы натягивая на катетер.
Когда катетер достигает наружного сфинктера мочевого пузыря, ощущается препятствие, обычно легко преодолимое. Если катетер не сразу минует это препятствие (что чаще всего вызывается спазмом наружного сфинктера), то больного просят сделать несколько глубоких вдохов, после чего спазм ликвидируется и катетер проходит заднюю уретру и мочевой пузырь. О проникновении инструмента в пузырь можно судить по начинающемуся вытеканию из него мочи. Если моча мутная, то перед удалением катетера по назначению врача мочевой пузырь промывают тем или иным дезинфицирующим раствором (оксицианид ртути 1:1000, нитрат серебра 1:5000, 2 % раствор борной кислоты, перманганат калия 1:1000, риванол 1:1000). Промывание производят с помощью шприца Жане, жидкость то вводят (по 50-100 мл), то выпускают. Когда вытекающая обратно жидкость становится прозрачной, промывание прекращают.
Если катетеризацию мочевого пузыря делают по поводу задержки мочи, наступившей давно (10-12 ч и более), и можно ожидать резкого переполнения пузыря мочой, особенно если на глаз или перкуторно пузырь определяется высоко над лобком, нельзя сразу полностью опорожнять мочевой пузырь. Внезапное падение давления в его полости может вызвать резкое переполнение расширенных и склерозированных вен слизистого и подслизистого слоев, что грозит разрывом сосудов и кровотечением. Поэтому мочу, скопившуюся в больших количествах (более 1 л), нужно выпускать из пузыря порциями по 300-400 мл с интервалом 2-3 мин, не извлекая катетера из уретры, но пережимая его на это время.
Эластический катетер вводят без пинцета, просто рукой, держа его за наружный конец. Левой рукой держат половой член, как указано выше, так же как и при введении любого инструмента в мужскую уретру, натягивая половой член кверху, чтобы расправить складки слизистой оболочки мочеиспускательного канала и облегчить продвижение инструмента. Введение всякого инструмента складывается из двух сочетанных движений обеих рук: правая вводит инструмент в у
|




 Техника внутримышечных инъекций
Техника внутримышечных инъекций



