Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Тромбоэмболические осложнения⇐ ПредыдущаяСтр 17 из 17
Подробное рассмотрение многочисленных и неоднозначных вопросов тромбоэмболических осложнений и их профилактики достойно отдельной монографии, однако мы не можем обойти столь важный момент и попытаемся кратко осветить этот вопрос с позиции современных исследований. Стоит отметить, что дебаты о профилактике тромбоэмболических осложнений столь актуальны, что порой приводят к появлению противоположных рекомендаций. Например, в США Американская ассоциация торакальных врачей (American Association of Chest Physicians - AACP) выпустила рекомендацию, которая гласит о том, что «у пациентов с изолированными травмами дистальнее коленного сустава не показана рутинная профилактика тромбоэмболических осложнений» [375]. Такая рекомендация конфликтует с выводом кокрановского обзора: в мета-анализ вошло шесть рандомизированных контролируемых исследований, которые показали, что в случае иммобилизации по различным поводам имело место значительное снижение частоты случаев тромбоза глубоких вен, выявленных по данным венографии, флебографии или ультрасонографии, если выполнялась профилактика. Соответственно, авторы кокрановского обзора рекомендуют: «низкомолекулярные гепарины показаны и должны назначаться с профилактической целью у пациентов … с иммобилизацией ниже колена» [743]. В Соединенном Королевстве Великобритании и Северной Ирландии Государственный институт качества медицинской помощи (National Institute for Clinical Excellence - NICE) рекомендует механическую профилактику (эластическая компрессия) и низкомолекулярные гепарины всем пациентам, которым выполняются ортопедические операции [669], а более детальные гайдлайны, разработанные совместно с Британской ассоциацией ортопедов (British Orthopedic Association), также подразумевают рутинную профилактику тромбоэмболических осложнений. Установить частоту тромбоэмболических осложнений при лечении пациентов с разрывами ахиллова сухожилия достаточно трудно, так как в работах авторы, как правило, сообщают только о случаях симптомных осложнений, и еще более сложно сравнивать исследования, в которых использовались различные варианты иммобилизации. В таких работах авторы не дают информации о факторах риска тромбоэмболических осложнений и не описывают применявшиеся меры их профилактики.
В двойном слепом, плацебо-контроллируемом исследовании (221 пациент) Lassen и соавторы [474] показали, что частота тромбоэмболических осложнений у пациентов, получавших низкомолекулярные гепарины, составила 9%, а среди пациентов, получавших плацебо – 19%. У всех их пациентов с разрывами ахиллова сухожилия или с переломами костей голени применялась иммобилизация лонгетой или брейсом. Однако в их исследовании пациенты с разрывами ахиллова сухожилия превалировали в группе профилактики низкомолекулярными гепаринами. Всего в их исследовании было зарегистрировано два случая тромбоэмболии легочной артерии, и все они были из группы плацебо. Аналогичные результаты были получены и в кокрановском обзоре: частота тромбоэмболических осложнений оказалась равной 11,8% в группе профилактики низкомолекулярными гепаринами и 19,1% в группе контроля (включались пациенты с иммобилизацией, вне зависимости от того, лечились ли они консервативно или оперативно) [743]. Lo и соавторы [498] зарегистрировали только один случай (0,1%) тромбоза глубоких вен голени в группе оперативного лечения по поводу разрыва ахиллова сухожилия (701 пациент) и 4 случая (1,6%) в группе консервативного лечения (248 пациентов). Частота тромбоэмболий легочной артерии также оказалась более низкой в группе оперативного лечения по поводу разрыва ахиллова сухожилия (0 случаев из 701 и 1 из 248 соответственно). Значительное несоответствие данных о частоте тромбоэмболических осложнений после разрывов ахиллова сухожилия в исследованиях обусловлено разным дизайном работ: одни авторы целенаправленно ищут тромбоэмболические осложнения инструментальными методами и регистрируют как симптомные, так и бессимптомные случаи, а другие авторы сообщают только лишь о симптомных осложнениях. Соответственно, большая часть тромбоэмболических осложнений после разрыва ахиллова сухожилия бессимптомна, а значимость таких «немых» случаев тромбоэмболий весьма дискутабельна и должна служить предметом будущих исследований. Нам удалось обнаружить только одну работу, специализированно посвященную профилактике тромбоэмболических осложнений при оперативном лечении разрывов ахиллова сухожилия. Lapidus и соавторы [473] выполнили рандомизированное, плацебо-контролируемое исследование, включившее в себя 105 пациентов. Назначалась пролонгированная профилактика дальтепарином по 5000 ЕД в сутки под кожу живота в течение 6 недель. Скрининг путем дуплексной ультрасонографии авторы выполняли через 3 и 6 недель после операции, и все случаи тромбоза глубоких вен голени подтверждались флебографически. Результаты были прослежены у 91 пациента и оказалось, что тромбоз глубоких вен имел место у 16 (34%) из 47 пациентов в группе профилактики дальтепарином и у 16 (36%) из 44 пациентов в группе плацебо (p=0,8). Проксимальный тромбоз глубоких вен голени был диагностирован у одного пациента (2%) в группе профилактики дальтепарином и у 3(6%) пациентов в группе плацебо (р=0,6). В обеих группах не было случаев кровотечений и тромбоэмболий легочной артерии.
На наш взгляд, заслуживает внимания тактика, предлагаемая Государственным форумом качества (National Quality Forum) США: каждый пациент должен быть оценен на предмет факторов риска тромбоэмболических осложнений, и, при их наличии, показаны адекватные и обоснованные с точки зрения доказательной медицины меры профилактики [563]. При отсутствии клинических гайдлайнов, основанных на качественных доказательствах, решение о профилактике тромбоэмболических осложнений остается за лечащим врачом. В настоящее время нет четких доказательств эффективности рутинной профилактики тромбоэмболических осложнений у пациентов с разрывами ахиллова сухожилия. Элонгация сухожилия Эффективность движения мышцей во многом зависит от адекватного натяжения ее сухожилия. Если сухожилие удлинено, то сила и выносливость мышц будет значительно снижена. Этот простой закон физиологии лег в основу рекомендации Soma и Mandelbaum: «… невозможно восстановить истинную длину ахиллова сухожилия при консервативном лечении, которое особенно нежелательно у пациентов с высокими функциональными запросами» [716]. В литературе данные об элонгации достаточно разноречивы, но можно отметить, что она может быть как после консервативного, так и после оперативного лечения. Lea и Smith являлись сторонником консервативного лечения, основываясь на высокой частоте осложнений оперативного лечения в ранее опубликованных работах [477]. У 41 из их 55 пациентов была измерена амплитуда движений. У 8 пациентов отмечалось повышение дорсифлексии от 0 до 5 градусов, еще у 8 – от 6 до 10 градусов и у одного пациента амплитуда дорсифлексии увеличилась на 20 градусов. McComis и соавторы [552] сообщили о результатах консервативного лечения 15 пациентов с разрывами ахиллова сухожилия. У пациентов применяли функциональный брейс, а результаты лечения были прослежены в среднем в течение 31 месяца. Была обнаружена статистически значимая обратная корреляция между повышением пассивной дорсифлексии и силой задних мышц голени. Однако это не вызывало каких-либо функциональных нарушений. Mortensen и соавторы [579] выполнили проспективное исследование различных вариантов иммобилизации после открытого шва ахиллова сухожилия (традиционная иммобилизация лонгетой и функциональный брейс). В культи сухожилий помещали нити с металлическим напылением, что в послеоперационном периоде позволяло по данным рентгенографии установить сепарацию. Расхождение культей сухожилия было одинаковым в группах и составило в среднем 11,5 мм (0-33 мм). Сила задних мышц голени в группах была одинаковой (75% и 89% в зависимости от положения стопы в сравнении с контрлатеральной конечностью) и не зависела от степени сепарации культей сухожилия. Cetti и соавторы [253] также изучали эффективность ранней мобилизации в сравнении с традиционной жесткой иммобилизацией после оперативного лечения. Благодаря рентгенконтрастным маркерам они установили, что средняя элонгация в группе функциональной иммобилизации составила 6,1 мм, а в группе жесткой иммобилизации – 13,5 мм. Таким образом, ранняя мобилизация оказалась более предпочтительной.
Nistor выполнил проспективное рандомизированное исследование оперативного и консервативного лечения свежих разрывов ахиллова сухожилия [601]. По его данным, различий по амплитуде движений между группами не было. У 66% пациентов группы оперативного лечения и 74% пациентов группы консервативного лечения амплитуда движений изменилась на менее чем 5 градусов, у 34% пациентов хирургической группы - менее чем на 10 градусов, причем в основном отмечался дефицит плантарной флексии. У 26% пациентов консервативной группы амплитуда изменилась менее чем на 10 градусов, причем ограничение плантарной флексии было небольшим, а отмечалось увеличение дорсифлексии. Тем не менее, все пациенты этого исследования могли свободно ходить на носках, хотя и высота подъема пятки при этом была весьма разной. Тестирование на динамометре не позволило выявить различий между группами. Moller и соавторы [571] также сообщили о результатах проспективного рандомизированного исследования, сравнивающего оперативное и консервативное лечение. Повышение дорсифлексии имело место у 42% пациентов, получавших хирургическое лечение и у 48% пациентов из группы консервативного лечения. Тестирование изометрической силы показало равные результаты в группах. Спустя два года после травмы было обследовано 69% пациентов оперативной группы и 54% пациентов консервативной группы. На этом этапе наблюдения 8% пациентов оперативной группы и 22% пациентов консервативной группы не могли стоять на одном носке поврежденной конечности. Последняя из обнаруженных нами работ принадлежит Pajala и соавторам [615], которые в проспективном рандомизированном исследовании обнаружили, что элонгация сухожилия имела место как после простого сшивания сухожилия по типу «конец-в-конец», так и после первичного армирования низведенным лоскутом по Silferskiöld [705]. Оказалось, что средняя элонгация через 5 недель равнялась 5,9±2,8 мм, затем она увеличивалась и достигала максимума на 12 неделе (13,9±5,7 мм). После этого элонгация несколько снижалась, и к 50 неделе после операции она составляла 10,1±5,2 мм в группе сшивания по типу «конец-в-конец» и 8,7±6,8 мм в группе первичного армирования (p>0,05). Кроме того, авторы обнаружили четкую корреляцию между элонгацией и пиковой силой задних мышц голени (р=0,001) и дефицитом изометрической силы (р=0,026).
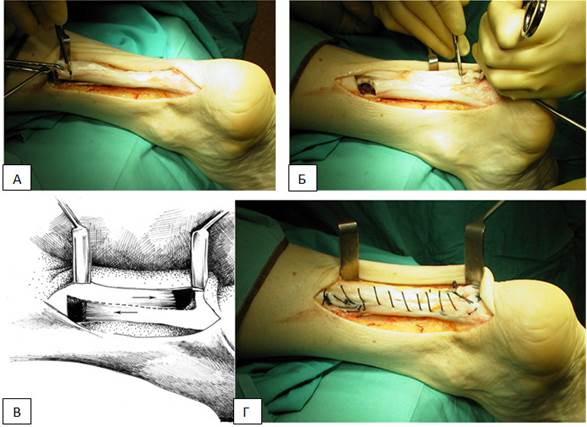
Как видно, имеющиеся данные несколько ограничены, но можно говорить о том, что элонгация встречается при любом варианте лечения разрывов ахиллова сухожилия. Кроме того, можно предположить, что элонгация меньше после оперативного лечения и меньше в тех случаях, когда применяются функциональные варианты иммобилизации. Элонгация гарантированно возникает в случае нелеченного разрыва. В таком случае можно говорить о «большой» элонгации, и такое значительно удлиненное ахиллово сухожилие в функциональном отношении всегда неполноценно. Для лечения таких пациентов чаще всего прибегают к укорачивающей Z-пластике (Рисунок 141), при этом степень укорочения выбирают таким образом, чтобы эквинус был чуть больше, чем на контрлатеральной конечности.
Рисунок 141. Укорачивающая Z-пластика при лечении хронического разрыва ахиллова сухожилия, который сросся спонтанно. После продольной тенотомии по всей длине сухожилия выполнена укорачивающая Z-пластика; A - укорочение проксимальной части сухожилия после тенотомии; Б - укорочение дистальной части сухожилия; В - схематическое описание принципа Z-пластики; Г - пластика закончена [518].
Основываясь на имеющихся данных, можно предположить, что элонгация после лечения (а не в результате нелеченного разрыва ахиллова сухожилия) далеко не всегда симптоматична и требует лечения. Как правило, наиболее значимые функциональные нарушения, обусловленные «малой» элонгацией, возникают у людей с высокими функциональными запросами, в частности у спортсменов. В литературе вопросу лечения «малых» элонгаций уделяется крайне мало внимания. В одном из таких небольших исследований (5 пациентов) Cannon и Hackney [234] удалось получить хорошие результаты. Все их пациенты после разрыва ахиллова сухожилия отмечали значительное ухудшение спортивных результатов, но после проведенного лечения они смогли вернуться к прежним достижениям. Если по данным магнитно-резонансной томографии морфологических признаков тенопатии не обнаруживалось, то авторы использовали укорачивающую Z-пластику, а если сухожилие было нормальным, то выполнялось иссечение сегмента сухожилия через минидоступ с чрескожным сшиванием по типу «конец-в-конец». Авторы посчитали излишним выполнять армирование путем транспозиции сухожилия, так как основной причиной дефицита функции являлась элонгация. Кроме того, армирование сухожилия привело бы к его утолщению, и не исключало бы риска морбидности донорского места. Как при укорачивающих пластиках, так и во время первичной операции целесообразно обрабатывать обе конечности пациента, чтобы в ходе сшивания можно было контролировать необходимое натяжение сухожилия, ориентируясь на гравитационный эквинус контрлатеральной конечности.
|
||||||||
|
Последнее изменение этой страницы: 2017-02-08; просмотров: 234; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.133.144.197 (0.008 с.) |