Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Особенности внутримышечных инъекций в ту или иную область⇐ ПредыдущаяСтр 39 из 39
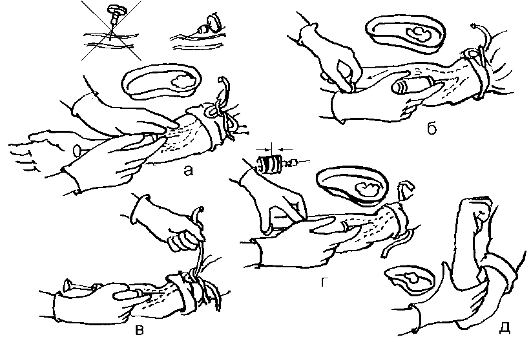
Рис. 9-36. Инъекция в дельтовидную мышцу: а - дельтовидная мышца; б - определение места инъекции; в - проведение инъекции 1. Большая ягодичная мышца («dorsogluteal muscle injection site»): а) близкое расположение седалищного нерва, большого вертела, крестца, крупных сосудов и нервов; б) не используется у младенцев и детей до трёх лет, так как мышца развита слабо; в) место для инъекции должно быть чистым, чтобы избежать осложнений. 2. Средняя и малая ягодичные мышцы («ventrogluteal muscle injection site»): а) расположены вне крупных нервов и сосудов; б) удалённость от анального отверстия снижает риск внесения инфекции у ослабленных пациентов и младенцев; в) место инъекции легко определяется по выступающим костным ориентирам. 3. Латеральная широкая мышца бедра: а) большая, развитая мышца, лишённая крупных нервов и кровеносных сосудов; б) быстрое всасывание лекарственных средств. 4. Дельтовидная мышца: а) легко доступна, однако не очень хорошо развита у большинства пациентов; б) используется для введения небольших количеств лекарственного препарата; в) не рекомендуются инъекции в указанную мышцу младенцам и детям с ослабленными мышцами. г) следует учитывать потенциальную возможность повреждения лучевого и локтевого нервов, плечевой артерии; д) инъекции вызывают меньший дискомфорт по сравнению с другими, а также меньшую вероятность нарушения кровообращения. Внутривенная инъекция Внутривенные инъекции удобнее делать в вены локтевого сгиба, но в некоторых случаях используют и более мелкие вены предплечья, кисти, стопы, височной области (у детей и младенцев). I. Подготовка к процедуре 1. Уточнить у пациента информированность о лекарственном средстве, получить его согласие на инъекцию. В случае неинформированности уточнить дальнейшую тактику у врача. 2. Вымыть руки. 3. Набрать в шприц лекарственное средство. 4. Помочь пациенту занять удобное положение (лёжа на спине или сидя). 5. Под локоть пациента положить клеёнчатую подушечку (для максимального разгибания конечности в локтевом суставе). 6. Наложить резиновый жгут (на рубашку или салфетку) в средней трети плеча, при этом пульс на лучевой артерии не должен изменяться. Завязать жгут так, чтобы его свободные концы были направлены вверх, а петля вниз (рис. 9-37).
7. Попросить пациента несколько раз сжать и разжать кисть, одновременно обрабатывая область локтевого сгиба ватным шариком (салфеткой) с кожным антисептиком, движениями от периферии к
Рис. 9-37. Наложение венозного жгута; а - завязывание жгута; б - правильное расположение жгута на плече центру, определяя наполнение вены (следует найти наиболее наполненную вену). 8. Надеть перчатки. II. Выполнение процедуры (рис. 9-38) 9. Взять шприц: указательным пальцем фиксировать канюлю иглы, остальными - охватить цилиндр сверху. 10. Проверить отсутствие воздуха в шприце (если в шприце много пузырьков, встряхнуть его, и мелкие пузырьки сольются в один большой, который легко вытеснить через иглу в лоток, но не в воздух). 11. Натянуть левой рукой кожу в области локтевого сгиба, несколько смещая её к периферии, чтобы фиксировать вену. 12. Не меняя положения шприца в руке, держать иглу срезом вверх (почти параллельно коже), проколоть кожу, осторожно ввести иглу на 1/3 длины параллельно вене. 13. Продолжая левой рукой фиксировать вену, слегка изменить направление иглы и осторожно пунктировать вену, пока не ощутится «попадание в пустоту». 14. Убедиться, что игла в вене: потянуть поршень на себя - в шприце должна появиться кровь. 15. Развязать жгут левой рукой, потянув за один из свободных концов, попросить пациента разжать кисть. 16. Не меняя положение шприца, левой рукой нажмите на поршень и медленно введите лекарственный раствор, оставив в шприце 1-2 мл.
Рис. 9-38. Этапы внутривенной инъекции: а - определение места для инъекции; б - подтягивание поршня, получение небольшого количества крови; в - развязывание жгута; г - введение лекарственного средства; д - положение руки после инъекции III. Окончание процедуры 17. Прижать к месту инъекции ватный шарик (салфетку) с кожным антисептиком, извлечь иглу; попросить пациента согнуть руку в локтевом суставе (можно зафиксировать шарик бинтом). 18. Положить шприц в лоток или закрыть иглу (одноразовую) колпачком, соблюдая универсальные правила предосторожности. 19. Взять у пациента (через 5-7 мин) ватный шарик, которым он прижимал место инъекции. Не оставляйте ватный шарик, загрязнённый кровью, у пациента. Положить шарик в лоток (пакет из-под одноразового шприца).
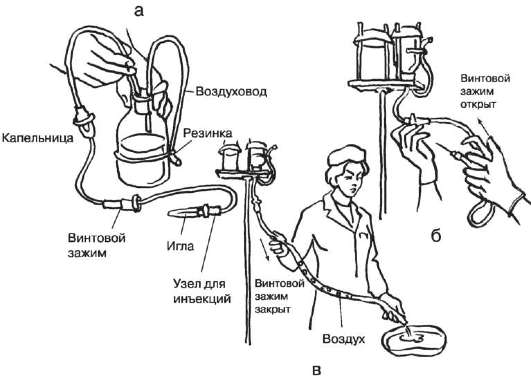
20. Снять перчатки (положить их в лоток, если процедура выполнялась в палате). 21. Вымыть руки. Внутривенное капельное вливание осуществляется с помощью специальных систем. Заполнение системы для капельного вливания (рис. 9-39) I. Подготовка к процедуре 1. Вымыть руки. 2. Проверить герметичность упаковочного пакета и срок годности системы. 3. Нестерильным пинцетом вскрыть центральную часть металлической крышки флакона с лекарственным препаратом и обработать резиновую пробку флакона ваткой (салфеткой), смоченной в спирте. 4. Вскрыть упаковочный пакет и извлечь систему (все действия производятся на рабочем столе). II. Выполнение процедуры 5. Снять колпачок с иглы воздуховода (короткая игла с короткой трубочкой, закрытой фильтром) и ввести иглу до упора в пробку флакона; свободный конец воздуховода закрепить на флаконе (можно это сделать аптечной резинкой). Примечание. В некоторых системах отверстие для воздуховода находится непосредственно над капельницей. В этом случае нужно только открыть заглушку, закрывающую это отверстие.
Рис. 9-39. Заполнение системы для капельного вливания: а - введение во флакон игл воздуховода и системы; б - заполнение лекарственным раствором фильтра капельницы; в - вытеснение воздуха из капельницы 6. Закрыть винтовой зажим, снять колпачок с иглы на коротком конце системы и ввести эту иглу до упора в пробку флакона. 7. Перевернуть флакон и закрепить его на штативе. 8. Повернуть капельницу в горизонтальное положение (если она не соединена жёстко с иглой для флакона), открыть зажим; медленно заполнить капельницу до половины объёма. 9. Закрыть зажим и возвратить капельницу в исходное положение: фильтр должен быть полностью погружён в жидкость для вливания. 10. Открыть зажим и медленно заполнить длинную трубку системы до полного вытеснения воздуха и появления капель из иглы для инъекции; можно заполнять систему, не надевая иглу для инъекций, в этом случае капли должны показаться из соединительной канюли. 11. Проверить отсутствие пузырьков воздуха в длинной трубке системы (система заполнена). III. Окончание процедуры 12. Положить в стерильный лоток или в упаковочный пакет иглу для инъекции, закрытую колпачком, ватные шарики (салфетки) с кожным антисептиком, стерильную салфетку. 13. Приготовить две полоски узкого (1 см) лейкопластыря длиной 4-5 см. Внутривенное капельное вливание (рис. 9-40) I. Подготовка к процедуре 1. Уточнить у пациента информированность о лекарственном средстве, получить его согласие на инъекцию. 2. Помочь пациенту занять удобное положение. 3. Наложить на среднюю треть плеча пациента жгут. 4. Надеть перчатки. II. Выполнение процедуры 5. Обработать область локтевого сгиба последовательно двумя ватными шариками (салфетками) с кожным антисептиком; пациент при этом сжимает и разжимает кисть. 6. Фиксировать вену, натянув кожу локтевого сгиба. 7. Снять колпачок с иглы и пунктировать вену как обычно (кисть пациента при этом сжата в кулак), прикрывая канюлю иглы стерильным шариком. 8. Когда из канюли иглы покажется кровь, снять жгут. 9. Открыть зажим, присоединить систему к канюле иглы.
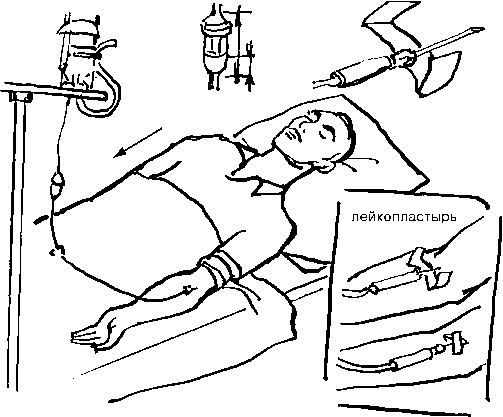
10. Отрегулировать винтовым зажимом скорость поступления капель согласно назначению врача.
Рис. 9-40. Внутривенное капельное вливание 11. Закрепить иглу лейкопластырем и прикрыть её стерильной салфеткой. 12. Снять перчатки, вымыть руки. 13. Наблюдать за состоянием и самочувствием пациента на протяжении всей процедуры капельного вливания. III. Окончание процедуры 14. Надеть перчатки. 15. Закрыть винтовой зажим. 16. Извлечь иглу из вены, прижав место инъекции шариком (салфеткой) со спиртом на 5-7 мин (не оставлять вату у пациента); можно зафиксировать шарик бинтом. 17. Убедиться, что кровотечение остановилось. 18. Снять перчатки, вымыть руки. Если потребуется последовательно ввести лекарственные растворы из нескольких флаконов, поступают следующим образом: когда в первом флаконе останется небольшое количество раствора, быстро извлекают из него воздуховод и вводят в пробку второго флакона, заранее укреплённого на штативе. Также быстро переставляют и иглу для флакона на короткой части системы (рис. 9-41). При необходимости проведения частых и длительных внутривенных капельных вливаний применяют метод катетеризации вен. Катетеризацию подключичной вены выполняет врач, в то время как катетеризацию периферических вен (локтевого сгиба, кисти) - медицинская сестра, получившая соответствующую специализацию.
Рис. 9-41. Замена флакона для капельного вливания ПОСТИНЪЕКЦИОННЫЕ ОСЛОЖНЕНИЯ Инфильтрат - наиболее распространённое осложнение после подкожной и внутримышечной инъекций. Чаще всего инфильтрат возникает, если: а) инъекция выполнена тупой иглой; б) для внутримышечной инъекции используется короткая игла, предназначенная для внутрикожных или подкожных инъекций. Некоторые лекарственные средства при внутримышечном введении короткой иглой вызывают сильное химическое раздражение тканей, длительно всасываются, что в совокупности приводит к образованию инфильтратов. Неточный выбор места инъекции, частые инъекции в одно и то же место, нарушение правил асептики также являются причиной появления инфильтратов. Инфильтрат характеризуется образованием уплотнения в месте инъекции, которое легко определяется при пальпации (ощупывании). Абсцесс - гнойное воспаление мягких тканей с образованием полости, заполненной гноем и отграниченной от окружающих тканей пиогенной мембраной. Причины образования абсцесса те же, что и инфильтратов. При инфильтрате и абсцессе происходит инфицирование мягких тканей в результате нарушения правил асептики. Эти осложнения относятся к группе внутрибольничных инфекций.
Поломка иглы во время инъекции возможна при использовании старых изношенных игл, а также при резком сокращении мышц ягодицы во время внутримышечной инъекции, если с пациентом не проведена перед инъекцией психопрофилактическая беседа или инъекция сделана больному в положении стоя. Медикаментозная эмболия (греч. e mbolia - вбрасывание) может произойти при инъекциях масляных растворов подкожно или внутримышечно (внутривенно масляные растворы не вводят!) и попадании иглы в сосуд. Масло, оказавшись в артерии, закупорит её, и это приведёт к нарушению питания окружающих тканей, их некрозу. Признаки некроза: усиливающиеся боли в области инъекции, отёк, покраснение или красно-синюшное окрашивание кожи, повышение местной и общей температуры. Если масло окажется в вене, то с током крови оно попадёт в лёгочные сосуды. Симптомы эмболии лёгочных сосудов: внезапный приступ удушья, кашель, посинение верхней половины туловища (цианоз), чувство стеснения в груди. Воздушная эмболия при внутривенных инъекциях и вливаниях является таким же грозным осложнением, как и масляная. Признаки воздушной эмболии те же, что и масляной, но появляются они очень быстро (в течение минуты), так как локтевая вена крупная и анатомически расположена близко от лёгочных сосудов. Ошибочное введение лекарственного препарата также следует рассматривать как осложнение инъекции. В подобных случаях следует немедленно ввести в место инъекции и вокруг него 0,9% раствор натрия хлорида, всего 50-80 мл. Это снизит концентрацию введённого ошибочно препарата и уменьшит его раздражающее действие на ткани. С этой целью на место инъекции можно положить пузырь со льдом. Если препарат введён (ошибочно) подкожно, то прежде чем вводить изотонический раствор натрия хлорида, следует наложить жгут выше места инъекции (при этом замедляется всасывание лекарственного средства). Вводить антагонист ошибочно введённого лекарственного средства можно только по назначению врача. Повреждение нервных стволов может произойти при внутримышечных и внутривенных инъекциях, либо механически (при неправильном выборе места инъекции), либо химически, когда депо лекарственного средства оказывается рядом с нервом (при внутривенной инъекции часть лекарственного средства может оказаться под кожей), а также при закупорке сосуда, питающего нерв. Тяжесть осложнения может быть различна - от неврита (воспаления нерва) до паралича (полного отсутствия произвольных движений) конечности. Тромбофлебит - воспаление вены с образованием в ней тромба - наблюдается при частых венепункциях одной и той же вены или при использовании недостаточно острых игл. Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура тела может быть субфебрильной.
Некроз (омертвение) тканей может развиться при неудачной венепункции и ошибочном введении под кожу значительного количества раздражающего средства. Попадание лекарственного средства под кожу при венепункции возможно вследствие: 1) прокалывания вены «насквозь»; 2) изначального непопадания в вену. Чаще всего это случается при неумелом внутривенном введении 10% раствора кальция хлорида. Если раствор все-таки попал под кожу, следует действовать так же, как и при ошибочном введении лекарственного средства, только пузырь со льдом в данном случае не накладывают, так как 10% раствор кальция хлорида опасен только местным раздражающим действием, а не резорбтив-ным. Гематома (ограниченное скопление крови в тканях с образованием в них полости, содержащей жидкую или свернувшуюся кровь) также может возникнуть во время неумелой венепункции: под кожей при этом появляется багровое пятно, так как игла проколола обе стенки вены и кровь проникла в ткань. В этом случае пункцию данной вены следует прекратить и прижать её на несколько минут ватой (салфеткой) со спиртом. Назначенную пациенту внутривенную инъекцию в этом случае делают в другую вену, а на область гематомы кладут местный согревающий (полуспиртовой) компресс. Сепсис (генерализованная форма инфекции) может возникнуть при грубейших нарушениях правил асептики во время внутривенной инъекции или вливания, а также при использовании нестерильных растворов. Сепсис также относят к группе ВБИ. К отдалённым осложнениям, которые возникают через 2-6 мес после инъекции, можно отнести развитие вирусных гепатитов В, D, С. Инкубационный период ВИЧ-инфекции составляет от 6-12 нед до нескольких месяцев. Эти осложнения относят к группе ВБИ. Аллергические реакции на введение того или иного лекарственного средства путём инъекции могут протекать в виде крапивницы, острого насморка, острого конъюнктивита, отёка Квинке. Самая грозная форма аллергической реакции - анафилактический шок. При введении некоторых препаратов внутривенно наблюдают местную аллергическую реакцию. О развитии у пациента аллергической реакции нужно немедленно сообщить врачу и приступить к оказанию экстренной помощи. Анафилактический шок развивается в течение нескольких секунд или минут с момента введения лекарственного препарата. Чем быстрее развивается шок, тем хуже прогноз. Молниеносное течение шока заканчивается летально. Для анафилактического шока характерны следующие признаки: покраснение кожи, сыпь, приступы кашля, выраженное беспокойство, нарушение ритма дыхания, снижение артериального давления, сердечные аритмии. Симптомы можно наблюдать в различных сочетаниях. Смерть обычно наступает от острой дыхательной недостаточности вследствие бронхоспазма и отека легких, острой сердечно-сосудистой недостаточности.
ГЛАВА 10
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-20; просмотров: 784; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.225.209.95 (0.047 с.) |