
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Патологическая анатомия. Морфологическая классификация.
Морфология дисгормональных заболеваний молочной железы описывается в виде комбинации пролиферативных, дистрофических и атрофических изменений эпителия, а также изменений стромы и миоэпителия. В зависимости от сочетания этих изменений выделяют пролиферативную и непролиферативную формы заболевания. Сочетанием указанных процессов в различных вариантах и объясняется широкое многообразие морфологических форм мастопатии. Среди наиболее часто встречающихся форм дисгормональных гиперплазий следует выделять склерозирующий аденоз. Это железистая гиперплазия, захватывающая ацинусы и железистые ходы по направлению ветвления магистрального протока. При гистологическом исследовании локализованного фиброаденоматоза встречаются следующие его формы: дольковая (железистая), протоковая, фиброзная, кистозная и пролиферативная. Последняя форма наиболее склонна к малигнизации. Кистозный фиброаденоматоз. Кисты возникают из мелких протоков и альвеол. Протоковые кисты имеют эпителиальную выстилку и заполнены тканевой жидкостью бурого или темного цвета. Кисты альвеолярного происхождения, в сущности, представляют собой щели между дольками, они затем принимают округлую форму вследствие заполнения жидким содержимым. Мелкие кисты обычно располагаются группами, сливаются или образуют многокамерную кисту. Множественные и многокамерные кисты имеют вид четко очерченных округлых уплотнений с гладкой поверхностью, напряженной консистенции, обычно без связи с кожей (за исключением инфицированных кист с явлениями перифокального воспаления). Эктазия протока (дуктоэктазия), воспалительные псевдо-о п у х о л и (плазмоцитарный мастит) относятся к опухолевым процессам молочной железы. Гистологически они представляют собой крупные расширенные протоки, наполненные сливкообразным содержимым на фоне перидуктального мастита. И нтрадуктальные папилломы и цистоаденопапил-ломы являются проявлениями пролиферативного фиброаденоматоза в стенках протоков или кист. Цистоаденопапилломы представляют собой сосочки аденоматозного строения или истинные мелкие папиллярные выросты, выступающие в просвет кисты. Клиника и диагностика. При склерозирующем аденозе_пораженные участки чувствительны к пальпации: как правило, боли появляются не только при прикосновении, но и спонтанно. Иногда они становятся весьма интенсивными (мастодиния), иногда усиливаются лишь перед наступлением менструаций и ослабевают после них (синдром предменструального напряжения). Аденозами чаще страдают женщины 25-30 лет с различными нарушениями менструальной функции (ановуляторные циклы, дисменореи), с нарушениями половой и детородной функций (незамужние, нерожавшие, с многочисленными абортами, кратковременной лактацией). Для аденоза является характерной обратимость патологических изменений в железе под влиянием перемены полового режима, беременности и длительной лактации при полноценном питании.
Аденофиброматоз представляет собой одну из часто встречающихся форм дисгормональной гиперплазии железистого типа. Он тесно смыкается с другой часто наблюдаемой формой гиперплазии с преобладанием соединительной ткани - фиброаденоматозом. Первый относится к более раннему возрасту, характеризуется более коротким анамнезом, менее плотной консистенцией, большей чувствительностью к циклическим изменениям болезненности, размеров и консистенции. Он скорее обратим, чем фиброаденоматоз, который более постоянен, менее чувствителен к пальпации, более плотен на ощупь и меньше изменяет свою консистенцию. Аденофиброматоз и фиброаденоматоз могут быть очаговыми (локализованными) и диффузными. Возраст больных в пределах 30-45 лет. Клинически дуктоэктазии и плазмоцитарный мастит часто протекают под видом хронического воспаления протоков (галактофорит). Периодически наблюдаются гноевидные выделения из соска. При маммографии обнаруживаются расширенные протоки, участки неравномерного строения. При пальпации часто в Интрадуктальные папилломы и цистоаденопапилломы являются проявлениями пролиферативного фиброаденоматоза в стенках протоков или кист. Клинически проявляют себя как округлые уплотнения диаметром около 1-2 см, расположенные у края ареолы. При надавливании появляются кровянистые выделения из соска.
Диагностика дисгормональных гиперплазий основывается на данных маммографии, эхографии и морфологического исследования биоптатов или выделений из соска. I Скл ерозирующий аденоз рентгенологически проявляется диффузным неоднородным затенением почти всей молочной железы с наличием множественных Рис. 52. Маммограмма. Склерозирующий аденоз мельчайших обызвествлений (рис. 52). Отличительными эхографическими признаками служат утолщение паренхиматозного слоя, повышение эхогенности железистой ткани, отсутствие явлений жировой инволюции.
* написано Л.Л.Кирилловой Шри кистозном фиброаденоматозе ткань молочной железы на маммограммах имеет пестрый неоднородный рисунок. На этом фоне кисты, содержащие серозную жидкость, отображаются плотными структурами, а содержащие жир просветлениями. И в том, и в другом варианте форма кисты округлая или овальная, контуры ровные и четкие. В большинстве случаев кисты множественные и небольших размеров (рис. 53). Крупные кисты обычно немногочисленны. При ультразвуковом исследовании кисты имеют вид анэхогенных образований, не содержащих включений и дающих эффект дорсального усиления (рис. 54). Шлазмоцитарный мастит на рентгенограммах дает затенение в околососковой области, имеющее тяжистую структуру. Для выявления эктазии млечных протоков показано выполнение дуктографии.
Интрадуктальная папиллома одиночная при ультразвуковом исследовании отображается в виде солидного образования округлой формы с Рис. 54. Эхограмма. Киста молочной железы ПОДХОДЯЩИМ К нему расширенным млечным Цистаденопапилломы эхографически распознаются по наличию в полости кисты солидных образований, непосредственно связанных с ее стенкой. Наибольшими возможностями в диагностике цистаденопапиллом обладает пневмокистография. Консервативное лечение. Помимо хорошо известных схем лечения, включающих прием витаминов, успокаивающих средств, мочегонных препаратов, а также терапию сопутствующих заболеваний (в основном печени), воздействие на ЦНС, различные формы фиброаденоматоза реагируют на следующие виды эндокринотерапии: 1) антиэстрогенами (кломифен, тамоксифен, торемифен); 2) препаратами, подавляющими гонадотропную функцию гипофиза и приводящими к ановуляции или даже прекращению менструальной функции (даназол); 3) эстрогенами в малых «физиологических» дозах; 4) андрогенами в малых дозах; 5)эндокринотерапия, направленная на подавление секреции гипофизом пролактина (парлодел,леводофа); 6) тиреотропными средствами и гормонами щитовидной железы (тереоидин); Именно в этом порядке, но с убывающей частотой отмечается первичная регрессия фиброаденоматоза у 60—70% больных при применении тамоксифена и даназола до 15—20 % при использовании парлодела и тиреоидина.
Рис. 55. Удаление папилломы молочного хода: а — вид спереди; б — вид сбоку.Сплошными линиями показан разрез кожи, пунктирными — подлежащий иссечению участок молочной железы
Следует стремиться к назначению индивидуальной патогенетической эндокринотерапии, соответствующей характеру эндокринно-обменных нарушений и уровню концентрации в плазме соответствующих гормонов. Однако надо отметить, что нередко и при нормальных показателях экскреции того или иного гормона, не отличающихся от возрастной нормы, достигаются хорошие терапевтические результаты при применении даназола или тамоксифена. Это, очевидно, связано с ограниченными возможностями точного определения полной секреции многих гормонов, а также и с тем, что чувствительность к эндокринотерапии определяется не столько существующим в данный момент гормональным «статусом», но и теми гормональными условиями, на фоне которых возникло доброкачественное заболевание молочной железы. Хирургическое лечение. С клинико-морфологической точки зрения все дисгормональные гиперплазии удобно делить на узловые и диффузные формы. Узловая форма любой гиперплазии является объектом хирургического вмешательства. Производится секторальная резекция в пределах неизмененных тканей со срочным гистологическим исследованием препарата, по которому и определяется окончательный объем вмешательства. Любой узел дисгормональной гиперплазии следует расценивать как предрак. Выжидательная тактика недопустима, равно как и какое-либо консервативное лечение. Диффузные формы подлежат динамическому наблюдению. Наличие внутриканальцевых сосочковых разрастаний следует считать показанием к операции, заключающейся в экономном иссечении патологически измененного участка молочной железы (чаще в субареолярной зоне) со срочным гистологическим исследованием препарата (рис. 55). Ближайшие результаты хирургического лечения при узловых формах удовлетворительные. Отдаленные результаты (возможность рецидивов или риск развития злокачественной опухоли) во многом определяются возможностями консервативного лечения. При непролиферативных формах заболеваний прогноз благоприятный. Риск малигнизации невысокий. Пролиферативные формы заболевания нередко малигнизируются. Последнее обстоятельство определяет необходимость систематического целенаправленного диспансерного наблюдения за такими больными.
Рак молочной железы. Рак молочной железы является наиболее частым злокачественным новообразованием у женщин. У европейского населения заболеваемость составляет 85,6 на 100000 населения в год при отсутствии какой-либо устойчивой тенденции к снижению. Рак молочной железы чаще развивается у лиц старшего возраста. Замечено, что в промышленных районах это заболевание встречается значительно чаще у коренных жительниц, чем у приезжих. Отмечается рост заболеваемости раком молочной железы в городах, где развита химическая промышленность. Важным фактором в генезе заболевания принято считать возраст первой беременности и родов: у женщин, у которых первая беременность возникла в возрасте 35 лет и старше, риск развития рака молочной железы вдвое выше по сравнению с теми, кому при первой беременности было до 20 лет. Риск возникновения заболевания у нерожавших женщин выше, чем у рожавших. Этиология и патогенез. Факторами, предрасполагающими к развитию рака молочной железы, многие авторы считают пролиферирующую кистозную мастопатию и доброкачественные опухоли молочной железы, при наличии которых риск развития рака молочной железы в 7 раз выше, а фиброаденоматоза - в 8 раз выше, чем у женщин с неотягощенной наследственностью. Различают эндогенные (связанные с внутренней средой организма) и экзогенные факторы риска. КЛАССИФИКАЦИЯ ФАКТОРОВ РИСКА РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ I. Факторы, характеризующие функционирование репродуктивной системы организма: 1.Менструальная, половая, детородная, лактационная функции. 2. Гиперпластические и воспалительные заболевания яичников и матки. II. Эндокринно-метаболические факторы, обусловленные сопутствующими и предшествующими заболеваниями: 1.Ожирение. 2. Гипертоническая болезнь. 3. Сахарный диабет пожилых. 4. Атеросклероз. 5. Заболевания печени. 6. Заболевания щитовидной железы (гипотиреоз). 7. Дисгормональные гиперплазии молочных желез. III. Генетические факторы: 1.РМЖ у кровных родственников (наследственные и «семейные» РМЖ) - 2. Молочно-яичниковый синдром» (РМЖ и рак яичников в семье). 3. Синдромы: а) РМЖ + опухоль мозга; б) РМЖ+саркома; в) РМЖ+рак легкого+рак гортани + лейкоз; г) SBLA-синдром - саркома + РМЖ + лейкоз + карцинома коры надпочечников: 4. Раковоассоциированные генодерматозы: а) болезнь COWDEN - множественная трихилема кожи+рак щитовидной железы, аденоматозный полипоз, рак толстой кишки + РМЖ, б) болезнь BLOOM - аутосомальный наследственный генодерматоз+РМЖ. IV. Экзогенные факторы: 1.Ионизирующая радиация. 2. Курение. 3. Химические канцерогены, общие для всех локализаций опухолей. 4. Избыточное потребление животных жиров; высококалорийная диета Различают 4 патогенетические формы данного заболевания, отличающиеся по клиническому течению, прогнозу и реакции на лечение: 1 - тиреоидная форма, встречающаяся у женщин с патологией щитовидной железы гипотериодного или эутиреоидного характера; 2 - яичниковая, или овариальная форма, наблюдающаяся при различной патологии репродуктивной системы и характеризующаяся повышением уровня эстрогенов за счет преобладания их над андрогенами, а также увеличением содержания пролактина; 3 - надпочечниковая форма, развивающаяся на фоне отклонения функции надпочечников в сторону гиперкортицизма; 4 - инволютивная форма, свойственная больным в глубокой менопаузе с выраженными инволютивными изменениями и снижением функции периферических эндокринных желез.
Патологическая анатомия. Особенности регионарного метастазирования. Обе молочные железы поражаются одинаково часто. Преимущественно поражается верхне-наружный квадрант. Описано возникновение злокачественных опухолей из ткани дополнительных молочных желез. Различают протоковый и дольковый рак, а также их инфильтрирующие и неинфильтрирующие формы. Наиболее частыми морфологическими формами рака молочной железы являются папиллярный, медулярный и маститоподобный рак, а также протоковый скиррозный рак и рак Педжета. Метастазирование при раке молочной железы может идти в 7-8 направлениях (рис. 56): 1) пекторальный путь - к парамаммарным узлам и далее к лимфатическим узлам подмышечной впадины. Встречается наиболее часто (60-70%); 2) транспекторальный путь - к центральным (верхним) подмышечным лимфатическим узлам. Встречается редко; 3) подключичный путь - к подключичным лимфатическим узлам. Встречается в 20-30% случаев; 4) парастернальный путь - к парастернальным лимфатическим узлам. Встречается в 10% случаев; 5) позадигрудинный путь - к медиастинальным лимфатическим узлам. Минуя парастернальные. Встречается в 2% случаев; 6) перекрестный путь - в подмышечные лимфатические узлы противоположной стороны и в молочную железу. Встречается в 5% случаев; 7) по лимфатическим узлам Герота - к эпигастральным лимфатическим узлам и узлам брюшной полости. Встречается редко; 8) внутрикожный - по брюшной стенке к паховым узлам. Встречается редко. Классификация. В разных странах применяют свои клинические классификации: С.А.Холдина в СНГ, Холстеда и Манчестерскую - в Англии, Колумбийскую - в США, Штейнталя - в странах Европы, и наряду с ними используют Международную клиническую классификацию по системе TMN, принятую в 1958 и пересмотренную в 1980 году. В настоящее время применяется 5-е издание классификации TNM, введенное в 1997 году Международным TNM.
Классификация рака молочной железы по стадиям (клиническая) мало пригодна для сравнительной оценки результатов лечения, поскольку результаты определения размеров первичного очага и оценки состояния регионарных лимфоузлов до лечения и при изучении препарата после мастэктомии не совпадают, а результаты гистологического изучения препарата Этих недостатков пытаются избежать вмеждународной класси-ф икацииТМ1М\ Все более широкое применение этой классификации в России, использование практическими врачами протоколов лечения и критериев прогноза, основанных на системе TNM, является императивной посылкой для подробного изложения сути классификации. Общими правилами применения классификации TNM при раке молочной железы являются: 1) необходимость гистологической верификации диагноза; 2) при наличии нескольких опухолей в одном органе Т-категория определяется по наибольшей; 3) синхронные билатеральные опухоли классифицируются отдельно. Для Рис. 57. Регионарные группы лимфатических узлов молочной железы, выделяемых с целью клас- характеристики категорий Т, N, М сификации стадий рака по системе TNM необходимо физикальное обследование и методы визуализации, а для категории Т, кроме того, маммография. Интересы стандартизации подходов к стадированию рака молочной железы продиктовали необходимость унификации представлений о регионарных лимфатических коллекторах для молочной железы. При этом рекомендации Международного Противоракового союза основаны не только на общепринятых анатомических представлениях, но и на статистических данных, характеризующих прогноз. 1>егионарными лимфатическими узлами являются (рис. 57): 1. Подмышечные лимфоузлы на стороне поражения -
интрапекторальные (лимфоузлы Роттера) и располагающиеся вдоль подкрыльцовой вены и ее притоков. Они делятся на три уровня: 1-й - нижние подмышечные - лимфоузлы располагающиеся латерально по отношению к краю малой грудной мышцы; 2-й - средние - узлы между латеральным и медиальным краем малой грудной мышцы и лимфоузлы Роттера; 3-й - апикальные подмышечные - лимфоузлы, располагающиеся медиально по отношению к медиальному краю малой грудной мышцы, включая подключичные и апикальные. При этом интрамаммарные лимфоузлы также кодируются как подмышечные. 2. ©нутригрудные (в TNM - внутренние) лимфатические узлы молочной железы - располагаются во внутригрудной фасции и в межреберных пространствах вдоль края грудины (рис. 57). Надключичные, шейные или контралатеральные внутренние лимфоузлы, пораженные метастазами, классифицируются как Ml. Клиническая классификация TNM включает следующие основные положения. Т- первичная опухоль ТХ - недостаточно данных для оценки первичной опухоли. ТО - первична опухоль не определяется Tis - преинвазивная карцинома (carcinoma in situ). Внутрипротоковый или дольковый рак in situ или болезнь Педжета соска без определяемой опухоли. Т1 - опухоль не более 2 см в наибольшем измерении; Tlmic - микроинвазивная опухоль (инвазия до 0,1 см). Tla, Tib, Tic - опухоль до 0,5, 1 и 2 см в наибольшем измерении. Т2 - опухоль до 5 см в наибольшем измерении. ТЗ - опухоль более 5 см в наибольшем измерении. Т4 - опухоль любых размеров с прямым распространением на грудную стенку или кожу. При этом грудная стенка включает ребра, межреберные мышцы и переднюю зубчатую мышцу, но не грудную мышцуТ4а - опухоль распространяющаяся на грудную стенку. Т4Ь - опухоль с отеком или изъязвлением кожи молочной железы (включая "апельсинную корку") или сателлитами на коже той же железы. Т4с - сочетание обоих указанных выше признаков. T4d - воспалительная форма рака (если биопсия кожи отрицательная и опухолевый узел не пальпируется, то при патогистологической классификации употребляется категория рТХ, а при клинической T4d). Морщинистость кожи, ретракция соска, или любые другие изменения кожи, за исключением относящихся к Т4Ь и T4d, могут расцениваться как Т1,Т2 или ТЗ, не влияя на классификацию. N - регионарные лимфатические узлы. NX - данных для оценки состояния регионарных лимфатических узлов недостаточно. N0 - подмышечные лимфатические узлы на стороне поражения не прощупываются. N1 - прощупываются смещаемые подмышечные лимфатические узлы. N2 - подмышечные лимфатические узлы спаяны друг с другом или с другими структурами на стороне поражения. N3 - метастазы во внутренние лимфоузлы на стороне поражения. М - отдаленные метастазы. MX - данных для определения отдаленных метастазов недостаточно. МО - нет признаков отдаленных метастазов. Ml - имеются отдаленные метастазы. Патологическая (патогистологическая, постхирургическая) классификация имеет ряд особенностей. Категория рТ соответствует категории Т, но необходимо исследование всего удаленного органа. Для определения категории pN необходимо иссечение и исследование хотя бы нижних подмышечных лимфоузлов в количестве не менее шести. Категории рМ соответствуют М категориям. Существенно детализируется категория pNl: pNla - только микрометастазы (не более 0,2 см), pNlb - макрометастазы в 1-3 лимфатических узлах более 0,2 см, pNlbl - метастазы до 2 см в наибольшем измерении в 1-3 лимфоузлах, pNlb2 - метастазы до 2 см в 4 и более лимфоузлах, pNlb3 - метастазы до 2 см в диаметре, прорастающие капсулу лимфатического узла, pNlb4 - метастазы в лимфатических узлах более 2 см в наибольшем измерении. В качестве обязательного компонента стадирования рака молочной железы используется критерий G - гистопатологическая дифференцировка. GX используют, когда невозможно установить степень дифференцировки, a Gl, G2, G3, G4 - для обозначения высоко-, умеренно-, низко- и недифференцированных опухолей соответственно. С 1987 года (4-е издание TNM) используются R- классификация и группировка по стадиям. Символ R обозначает наличие или отсутствие резидуальной опухоли после лечения (RX - недостаточно данных для определения резидуальной опухоли, RO, Rl, R2 - резидуальная опухоль отсутствует или определяется микро- или макроскопически соответственно). Группировка по стадиям. Стадия 0 TisNOMO Стадия I - Т1 N0 МО, TlmicNoMo Стадия IIA - ТО N1 МО - Т1 N1 МО - Т2 N0 МО Сстадия IIB- Т2 N1 МО, T3N0M0 Стадия IIIA - T0N2M0, ТЗ N1 МО, Tlmic,Tl,2,3 N2 МО Стадия IIIB - Т1-4 N3 МО - Т4 N0-3 МО Стадия IY - ТО-4 N0-3 Ml Клиника и диагностика. Выявление рака молочной железы осуществляют с помощью клинического и дополнительных методов обследования больной. Клиническая диагностика включает сбор и анализ анамнестических данных, осмотр и пальпацию молочных желез и зон регионарного лимфооттока. Следует подчеркнуть, что квалифицированное клиническое обследование является одним из ведущих методов выявления рака молочной железы (особенно у мужчин), к тому же оно наиболее экономично, доступно, легко выполнимо и не требует больших затрат времени. При сборе анамнеза особое внимание следует уделять длительности заболевания, динамике развития опухоли, предшествующим изменениям железы, травмам, данным об эндокринных заболеваниях пациентки, о наследственных особенностях и др. Следует помнить, что рак молочной железы у мужчин развивается более медленно, чем у женщин, поэтому они обращаются за помощью позже. Первым проявлением рака, который обнаруживают при осмотре пациентов, может быть втяжение соска. Ретракцию соска следует отнести к ранним симптомам рака у мужчин в отличие от рака у женщин, так как опухоль в маленькой молочной железе в большинстве случаев располагается за соском и ареолой или рядом с ними. Пальпация молочной железы - один из основных методов диагностики рака. Пальпацию следует проводить в положении больного стоя и лежа на спине. Раковая опухоль определяется в виде плотного, иногда хрящевой плотности образования с нечеткими контурами, часто связанного с соском и кожей. У женщин чаще всего (52%) опухоль локализуется в верхненаружном квадранте, у мужчин чаще всего поражается центральная, подареолярная зона (60%). Рост близко расположенной к коже опухоли приводит к появлению кожных симптомов в виде морщинистости, умбиликации, "площадки". Изъязвление кожи или соска чаще отмечается у мужчин. С помощью пальпации определяют также метастазы рака в подмышечных лимфатических узлах. Пораженные лимфатические узлы становятся плотными, иногда увеличиваются в размерах, теряют присущую им овальную форму. При прорастании опухолью капсулы узла он становится малоподвижным, иногда узлы сливаются в конгломераты. Пальпируемый подмышечный лимфатический узел может быть единственным симптомом рака молочной железы. Такой рак принято относить к так называемой скрытой, оккультной, или аксилярной, форме рака. При болезни Педжета заболевание обычно начинается с возникновения кожных симптомов в области соска: появляются шелушение кожи, мокнутие, покраснение, трещинки и эрозии соска с образованием чешуек и корочек. Постепенно образуется изъязвление, разрушающее сосок и переходящее на ареолу и кожу железы. Экземоподобные изменения в области соска при болезни Педжета существуют иногда на протяжении нескольких лет, медленно прогрессируя и стабилизируясь, но никогда не поддаются обратному развитию. С течением времени появляются зуд, болезненность, выделения из соска, что заставляет больных обратиться к врачу. К этому времени у большинства больных формируется опухолевый узел под ареолой. Арсенал современных диагностических средств, направленных на выявление этого заболевания, велик. Наряду с клиническим обследованием используют рентгенологический и цитологический методы. Свидетельством эффективности маммографии может служить тот факт, что если при клиническом исследовании опухоли до 1 см в диаметре выявляются лишь в 16% случаев, то при проведении рентгеновского исследования они обнаруживаются в 63% случаев. Цитологическое исследование, выполненное с учетом маммографии, а в случаях непальпируемых опухолей и под ее контролем результативно в 95% случаев. Лучевая диагностика[7]. Среди лучевых исследований наиболее информативными в диагностике рака молочной железы являются рентгенологический и ультразвуковой методы. Особенности их применения зависят, прежде всего, от вида рака: дольковый (паренхиматозный) или внутрипротоковый. Лучевая семиотика рака паренхимы молочной железы определяется морфологическим субстратом опухоли и характером ее роста. В соответствии с этим выделяются четыре основные типа рака: узловой отграниченный, узловой местно инфильтративный, диффузно инфильтративный, отечный. Рис. 58. Маммограмма. Рак молочной железы — узловой отграниченый Рис. 59. Маммограмма. Рак молочной железы — местно-инфильтративный
Р Рентгенологически узловой отграниченный рак молочной железы чаще имеет вид тени округлой, овальной или неправильной формы с неровными, бугристыми, нечеткими контурами. В связи с неравномерностью роста опухоли структура ее тени оказывается неоднородной (рис. 58). Иногда такой тип ракового узла бывает окутан фиброзной капсулой, вследствие чего его контуры четко очерчены, что имитирует фиброаденому или кисту. Узловой местно инфильтративный рак рентгенологически отображается фокусом уплотнения высокой интенсивности неправильно звездчатой или амебовидной формы, неоднородной структуры с нечеткими неровными, бугристыми, спикулообразными контурами. Структура ткани молочной железы вокруг узла местно инфильтративно растущего рака всегда резко изменена. Иногда между опухолевым узлом и кожей или соском определяется так называемая раковая дорожка, имеющая вид плотных тяжей (рис. 59). Важным диагностическим признаком местно инфильтративно растущего рака является несоответствие размеров узла, определяемых на рентгенограмме (меньше) и палъпаторно (больше). Это связано с тем, что имеющаяся вокруг опухоли зона перифокального воспаления не получает своего отображения на
снимке. Для узловой формы рака молочной железы весьма характерно также наличие в самой опухоли или в непосредственной близости к ней мелких (в виде песчинок) множественных кальцинатов, которые в ряде случаев могут быть единственным признаком рака. Рис. 60. Маммограмма. Рак молочной железы — диффузно-инфильтративный Диффузно инфильтративная форма рака рентгенологически отображается негомогенным уплотнением большей части молочной железы, границы которого четко не определяются (рис. 60). ©течная (маститоподобная) форма рака на рентгенограммах проявляется значительным утолщением кожи и расширением слоя подкожной клетчатки на большом протяжении (рис. 61). Клинически неопределяемые, непальпируемые раки молочной железы отображаются тремя вариантами рентгенологической картины: в виде типичного узла, в виде скопления кальцинатов и в виде перестройки структуры молочной железы на ограниченном участке. Положительные данные маммографии даже при отсутствии пальпаторно определяемых изменений должны расцениваться как показание к биопсии. С другой стороны, отрицательные результаты маммографического исследования полностью не исключают рака молочной Ш железы. Эхографическая картина рака паренхимы молочной железы имеет три
__ ^ „.. „,, варианта, соответствующих основным
Рис. 62. Эхограмма молочной железы. Местно-ин- г > j формам опухоли: узловой отграниченной, узловой местно инфильтративной и диффузной, отечно- инфильтративной. Первый вариант характеризуется наличием гипоэхогенного участка правильной округлой формы с довольно ровными контурами. Для второго варианта характерны неправильная форма, неровные нечеткие контуры, неоднородность эхоструктуры, наличие вокруг опухоли анэхогенного ободка, представляющего собой зону активного роста опухоли (рис. 62). При коллоидных раках эхографическая картина, напоминает кисту: анэхогенная внутренняя структура, правильная форма, ровные четкие контуры, наличие эффекта дорсального усиления. Диффузная отечно-инфильтративная форма рака отличается повышением эхогенности жировой клетчатки, утолщением кожи, наличием сети гипоэхогенных трубчатых структур (расширенные лимфатические сосуды). Иногда наблюдается повышение эхогенности паренхимы железы с невозможностью дифференциации ее составных частей. В диагностически сложных случаях показано проведение магнитно- резонансной томографии с контрастным усилением. Заключительным этапом диагностического процесса является пункционная биопсия. Такое комплексное исследование обеспечивает точную диагностику в 98% случаев. В диагностике внутрипротокового рака молочной железы наиболее информативной лучевой методикой является дуктография. При этом внутрипротоковый рак может проявляться одним из следующих симптомов: дефектом наполнения, обрывом или концентрическим сужением одного из крупных выводных млечных протоков либо деформацией концевых отделов протоков. Рак, развивающийся в полости внутрипротоковых кист, хорошо диагностируется при пневмокистографии и при ультразвуковом исследовании. Морфологическая диагностика. Верификация диагноза с помощью морфологических методов исследования является необходимым мероприятием при подозрении на злокачественный процесс в молочной железе. Ни один вид лечения (радикальная мастэктомия, лучевая или химиотерапия, овариоэктомия, орхэктомия, гормонотерапия) не может проводиться до получения морфологического подтверждения диагноза. Цитологическое исследование широко применяется в онкологии. Чаще всего производят диагностическую пункцию обычными тонкими иглами. Кончиком иглы определяют участок более плотной ткани и вводят в него иглу. Шприцем набирают материал и переносят его на предметное стекло. При наличии язвы предварительно очищают ее поверхность от корочек и гнойных пленок, а затем делают отпечатки на предметное стекло. Следует всегда помнить о возможности цитологического исследования отделяемого из соска, которое сразу же наносят на предметное стекло. Цитологический метод исследования материала, полученного различными способами, позволяет не только установить характер процесса (доброкачественный или злокачественный), но и степень дифференцировки клеток. Цитологическое исследование пунктата из подмышечных лимфатических узлов выполняют редко, лишь для уточнения лимфогенного распространения рака. Гистологическое исследование - наиболее информативный метод диагностики рака молочной железы. В тех случаях, когда цитологическое исследование по каким-либо причинам не позволяет уточнить природу опухоли, может быть выполнена биопсия. Трепанобиопсию у мужчин в связи с тем, что заболевание встречается относительно редко, не выполняют. Если у женщин биопсия заключается в выполнении секторальной резекции, то у мужчин следует удалять всю молочную железу с целью соблюдения онкологической абластики. После получения результатов срочного гистологического исследования операционного препарата проводят рациональное лечение. Лечение рака молочной железы. При выборе лечения рака молочной железы важное значение имеют факторы, характеризующие биологические свойства организма, в частности возраст, физиологический период заболевшей, ее конституциональные особенности, наличие сопутствующих заболеваний. Лечение больных ранними, ограниченно растущими опухолями, не превышающими 2 см в диаметре, сравнительно не трудное дело. Лечение же распространенных раков, диффузно растущих, инфильтрирующих окружающие ткани, давших регионарные или отдаленные метастазы, представляет собою чрезвычайно трудную задачу. В связи с этим выбор метода лечения должен быть тщательно продуман, строго индивидуализирован и основан на достаточном опыте. В настоящее время при лечении рака молочной железы используются в различной последовательности и комбинации четыре основных метода: 1 - хирургический; 2 - лучевой; 3 - химиотерапевтический; 4 - гормональный. Несмотря на несомненные успехи лучевого лечения при использовании современных ускорителей электронов высоких энергий и гамма-терапии, успешные попытки применения химиогормонотерапии, все же хирургический метод остается по сей день основным и наиболее эффективным методом лечения рака молочной железы. Он оказывается особенно ценным при лечении первичных опухолей, небольших по размеру, становясь в подобных случаях рациональным пособием, обеспечивающим нередко стойкое излечение. Не менее часто операция становится важнейшим звеном все более утверждающегося комплексного лечения опухолей этой локализации. Виды и техника операций. Хирургическое лечение при раке молочной железы основывается на следующих принципах: а - радикализме вмешательства; б - соблюдении правил абластики; в - антибластике.
|
||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-26; просмотров: 394; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.223.0.53 (0.115 с.) |




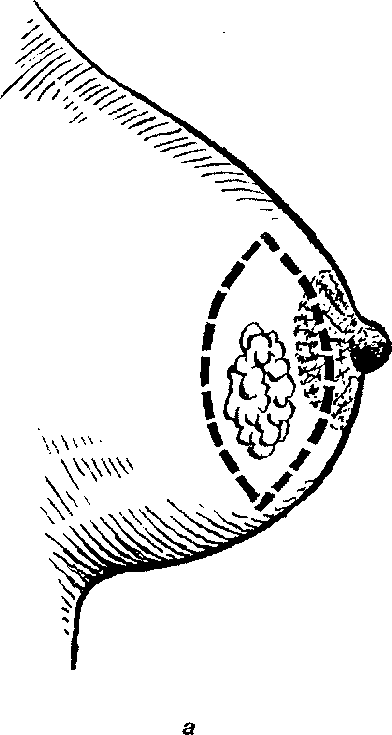
 Рис. 56. Вероятные пути поражения метастазами рака молочной ПрОТИВОракОВЫМ СОЮЗОМ И железы различных групп лимфатических узлов: 1 — парамаммарных; 2 — центральных подмышечных; 3 — подключичных; 4 — надключичных; 5 — глубоких шейных; 6 — парастерналь- ных; 7 — контралатеральных (по перекрестным сосудам, соединяю-
щим лимфатические системы обеих молочных желез); 8 - брюш- национальными Комитетами ной полости; 9 — поверхностных паховых (при ретроградном токе лимфы)
Рис. 56. Вероятные пути поражения метастазами рака молочной ПрОТИВОракОВЫМ СОЮЗОМ И железы различных групп лимфатических узлов: 1 — парамаммарных; 2 — центральных подмышечных; 3 — подключичных; 4 — надключичных; 5 — глубоких шейных; 6 — парастерналь- ных; 7 — контралатеральных (по перекрестным сосудам, соединяю-
щим лимфатические системы обеих молочных желез); 8 - брюш- национальными Комитетами ной полости; 9 — поверхностных паховых (при ретроградном токе лимфы)






