Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Эпидемиологическая характеристика кишечных инфекцийСтр 1 из 10Следующая ⇒
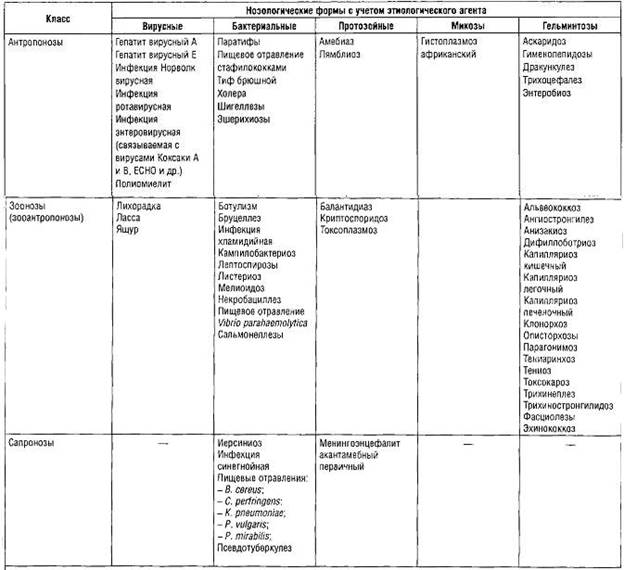
Эпидемиологическая характеристика кишечных инфекций Кишечные инфекции — полиэтиологичные болезни с различиями в эпидемиологии, но объединенные общей чертой — первичной локализацией возбудителя в желудочно-кишечном тракте, что определяет своеобразие фекально-орального механизма передачи. Удельный вес кишечных инфекций в структуре инфекционной заболеваемости мал, но их социально-экономическая значимость велика. Кишечные инфекции распространены повсеместно, они не управляются средствами иммунопрофилактики, и заболеваемость некоторыми из них носит массовый характер. Этиологические агенты инфекций Этиологическими агентами инфекций с фекально-оральным механизмом передачи (острых кишечных инфекций) могут быть бактерии, вирусы, простейшие и гельминты. В структуре кишечных инфекций с учетом резервуара и источника инфекции выделяют кишечные антропонозы, зоонозы, сапронозы, что необходимо учитывать при планировании и проведении противоэпидемических мероприятий.
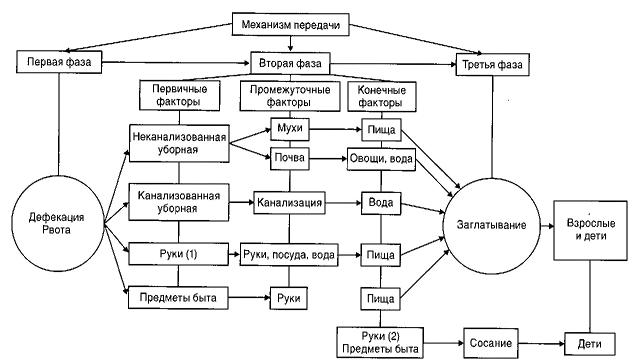
Раздел 2. Механизм передачи кишечных инфекций Механизм передачи кишечных инфекций Пути и факторы передачи Распространению кишечных инфекций способствует множественность путей и факторов, реализующих фекально-оральный механизм передачи возбудителя кишечных инфекций.
Конечными факторами передачи возбудителя служат вода, пища, грязные руки и предметы быта, а первичными и промежуточными (факторами — почва, мухи, вода, грязные руки и др. В рамках механизма передачи различают: · главные (основные) пути: пища и вода; · пути, которые могут иметь значение при определенных условиях и в отношении отдельных групп населения: руки и предметы обихода. Пищевой путь Пищевые продукты заражаются контаминированными руками источника инфекции. Опасно заражение руками источника инфекции продукта после термической обработки (молочные, мясные, рыбные продукты, кондитерские изделия и т. д.) или продукта, который не подвергается термической обработке (овощи, фрукты и др.). В зависимости от физико-химических особенностей продукта, температуры хранения, свойств (устойчивости) самого микроорганизма, оказавшийся в пищевом продукте возбудитель может:
· погибнуть - эпидемический процесс отсутствует; · сохраняться - эпидемический процесс будет проявляться в виде единичных (спорадических) случаев; · размножаться (накапливаться) - эпидемический процесс будет проявляться в виде повышения заболеваемости (вспышки). Пищевые вспышки: · развиваются, как правило, остро: резкий подъем заболеваемости, резкий спад (если продукт после однократного потребления полностью израсходован), затем некоторое время возможно вялое течение эпидемического процесса (так называемый контактный хвост); · моноэтиологичны - даже в пределах вида, культуры, выделяемые от больных, тождественны; · заболевания чаще всего протекают тяжело - потребление зараженного продукта сопровождается получением больших доз возбудителя. Водный путь Вода контаминируется фекальными массами, поступающими в почву (канализационную систему, в частности). Этот процесс заражения воды может быть либо кратковременным и даже моментным, либо длительным, как бы постоянным, перманентным. Водные вспышки: · могут быть острыми или хроническими; · полиэтиологичны - это проявляется, в частности, в том, что имеет место последовательное развитие эпидемий (вспышек) различных по природе заболеваний; · заболевания различной тяжести - возможно получение как больших, так и малых доз возбудителя. Последовательность вспышек различных по природе заболеваний определяется неодинаковой продолжительностью инкубационного периода при различных заболеваниях: сначала наблюдается подъем заболеваемости острыми кишечными инфекциями (ОКИ) различной этиологии, в том числе дизентерией, затем появляются тифо-паратифозные заболевания и, наконец, вирусные гепатиты с фекально-оральным механизмом передачи (вирусный гепатит А). Контактно-бытовой путь Контактно-бытовой путь передачи, т. е. заражение за счет контаминированных предметов обихода (игрушки, посуда и т. д.), реализуется лишь при неблагоприятном стечении обстоятельств, прежде всего в детских учреждениях, в которых не соблюдается предусмотренный необходимы санитарно-гигиенический режим. Контактно-бытовая передача при кишечных инфекциях, поскольку объекты внешней среды контаминированы небольшим количеством фекальных масс и, соответственно, небольшой дозой возбудителя, по-видимому, имеет значение в распространении лишь некоторых, но не всех кишечных инфекций. При действии контактно-бытовой передачи обязательно должна быть очаговость (как уже говорилось, вероятность заражения контактно-бытовым путем зависит от тесноты общения), а так же медленное и не очень мощное развитие эпидемического процесс.
Чем менее оперативно удаляются из популяции источники инфекции и чем хуже санитарно-гигиенические условия в коллективе (или иногда семье), тем вероятнее развитие заболеваемости за счет контактно-бытового пути передачи. Мухи, как фактор передачи Допускается заражение продуктов мухами. Значение «мушиного фактора» определяется несколькими факторами: · мухи не являются биологическим хозяином возбудителей кишечных инфекций – в организме мух размножение не наблюдалось; · мухи-копрофилы за счет челночных перемещений могут на лапках и брюшке механически перенести возбудителей с фекальных масс на пищевые продукты, но количество возбудителя при этом не может быть значительным; · обилие мух может привести к тому, что механический перенос возбудителей с фекальных масс на пищевые продукты может приобрести эпидемическое значение, т. е. становится опасным; · мухи могут оказать влияние на заболеваемость только летом; · летний сезонный подъем заболеваемости, уровень которого зависит от внешней температуры, наблюдается не только в местах, где концентрация мушиной популяции велика. Итак, можно отметить, что при высокой концентрации мушиной популяции их роль в переносе возбудителей кишечных инфекций может быть опасной, но в условиях средних широт и при малом числе мух в любых климатических зонах их значение или ничтожно, или вообще они не играют роли. Раздел 3. Противоэпидемические мероприятия при КИ Предпосылки · засуха, дожди, паводки · аварии и ремонтные работы на водопроводных и канализационных сооружениях и сетях · перебои в очистке и хлорировании водопроводной сети · аварийный сброс канализационных вод в открытые водоемы · массовые купания в интенсивно загрязненных открытых водоемах · нарушение санитарно-гигиенического и технологического режимов на предприятиях пищевой промышленности · поступление в продажу больших партий привозных молочных продуктов, овощей, фруктов, зелени Предвестники · ухудшение бактериологических показателей качества воды · превышение допустимых показателей микробного загрязнения пищевых продуктов · высеваемость патогенной флоры в смывах с оборудования, инвентаря, рук персонала · высеваемость патогенных микроорганизмов из проб воды, готовой пищевой продукции, овощей, фруктов · увеличение высеваемости патогенных кишечных микроорганизмов от людей Защита восприимчивых лиц · контроль уровня санитарной культуры и создание условий для соблюдения правил личной гигиены · раннее обращение к врачу при появлении первых симптомов кишечной инфекции
Защита восприимчивых лиц · Прививки профессиональных контингентов
· Прививки населения, проживающего в активном природном очаге Брюшной тиф, паратифы А и В Брюшной тиф, паратифы – острые антропонозные инфекционные болезни, характеризующиеся язвенным поражением лимфатической системы тонкой кишки, бактериемией, циклическим течением, явлениями интоксикации, лихорадкой, розеолезной сыпью, увеличением печени и селезенки. · Возбудитель: o брюшной тиф - Salmonella typhi группы D рода Salmonella o паратифы - Salmonella paratyphi А и Salmonella paratyphi В рода Salmonella · Источник: больной человек, реконвалесцент, носитель · Резервуар: антропоноз · Механизм передачи: фекально-оральный · Факторы передачи: пища, вода, предметы обихода · Иммунитет: стойкий, многолетний, видоспецифический · Инкубационный период: o брюшной тиф - 7-25 дней, в среднем 9-14 дней; o паратифы - от 2 до 21 дня, чаще 6-8 дней. · Период заразительности: (-) инкубационный, (±) продромальный, (+++) разгар, (++) реконвалесценция, (±) клиническое выздоровление · Распространение: повсеместное · Уровень заболеваемости в РБ: брюшной тиф и паратифы А и В в 2011 году - 0,02 на 100 тыс. населения (2 случая) · Противоэпидемические мероприятия: Эшерихиозы Эшерихиозы – острые инфекционные заболевания, протекающие с симптомами интоксикации, энтерита или гастроэнтерита и нередко сопровождающиеся обезвоживанием организма · Возбудитель: Escherichia coli семейства Enterobacteriaceae · Источник: больной человек, редко носитель · Резервуар: антропоноз · Механизм передачи: фекально-оральный · Факторы передачи: пища, вода, предметы обихода, мухи · Иммунитет: изучен недостаточно, наибольшая восприимчивость - дети первых лет жизни, особенно до одного года · Инкубационный период: от 9 часов до 10 дней, в среднем 3 дня · Период заразительности: (-) инкубационный, (-) продромальный, (+++) разгар, (++) реконвалесценция, (±) клиническое выздоровление · Распространение: повсеместно, группа энтеротоксигенных эшерихий - в тропическом поясе · Противоэпидемические мероприятия:
Примечание: ПГ – профессиональная группа работников питания и водоснабжения и приравненные к ним (декретированные контингенты); ДДУ – детские дошкольные учреждения; ф.060у – журнал учета инфекционных заболеваний ф.025у – медицинская карта амбулаторного больного; ф.112у – история развития ребенка; ф.026у – медицинская карта. Раздел 7. Вирусный гепатит А Вирусный гепатит А Вирусный гепатит А – антропонозная инфекционная болезнь человека, характеризующаяся преимущественным поражением печени, желтухой и общетоксическими проявлениями.
Этиология Возбудителем является РНК-содержащий вирус, относящийся к семейству Picornaviridae роду Hepatovirus. Независимо от генотипа, все вирусы имеют общий антиген, что определяет их принадлежность к одному серологическому варианту и развитие перекрестного иммунитета. Вирус гепатита А сохраняет жизнеспособность в воде при комнатной температуре в течение нескольких недель, при температуре 4°С – в течение нескольких месяцев. В высушенном состоянии выживает на протяжении недели, в выделениях больных – до 30 суток. Температуру 60°С возбудитель переносит в течение 10-12 час, при кипячении погибает через 5 мин. Устойчив к действию кислот и щелочей, воздействие хлора (0,5-1,0 мг/л) выдерживает в течение 30 мин. Источник инфекции Источником инфекции является больной желтушной, безжелтушной и субклинической формами заболевания. Выделение вируса с испражнениями начинается за 7-12 дней до начала клинических проявлений, продолжается в продромальном периоде, с появлением желтухи массивность выделения возбудителя резко падает. В целом период заразительности составляет 14-21 день и на третьей неделе заболевания антиген вируса гепатита А определяется не более, чем в 5% случаев. В структуре источников инфекции на безжелтушные и субклинические формы приходится около 2/3 заболеваний. Превалирование в структуре источников инфекции больных с субклиническими и безжелтушными формами особенно характерно в детском возрасте. Маленькие дети с бессимптомными формами вирусного гепатита А являются важнейшим источником инфекции для других детей и взрослых лиц, не имеющих иммунитета к этому заболеванию. Инкубационный период – составляет от 15 до 50 дней, в большинстве случаев 20-30 дней. Механизм передачи Механизм передачи – фекально-оральный. Пути и факторы передачи: · пищевые продукты - при передаче вируса гепатита А посредством пищевого фактора развиваются вспышки; наиболее часто факторами передачи являются салаты, холодные закуски, винегрет, соки, устрицы, моллюски, молоко, мороженое, и др. · вода - водный фактор передачи реализуется преимущественно на территориях с низкой степенью коммунальной благоустроенности; если вирусы гепатита А распространяются преимущественно водным фактором, то это проявляется высокими уровнями заболеваемости; · предметы обихода - посуда, полотенца, белье, игрушки, предметы личной гигиены и др.) способствуют распространению вируса гепатита А в детских дошкольных учреждениях, школах, школах-интернатах, летних оздоровительных учреждениях, организованных коллективах взрослых, особенно, находящихся в неблагоприятных санитарно-гигиенических условиях. Восприимчивость и иммунитет Новорожденные от серопозитивных матерей получают от них антитела против вируса гепатита А и сохраняют иммунитет в течение первого года жизни, после чего они становятся высоко восприимчивыми к данной инфекции.
Постинфекционный иммунитет сохраняется длительно, возможно пожизненно. Колебания восприимчивости к вирусному гепатиту А в различных возрастных группах зависят от активности механизмов передачи, определяющих интенсивность циркуляции возбудителя, вероятность заражения и последующего формирования иммунитета: · на территориях с низкой степенью коммунальной благоустроенности и активной циркуляцией возбудителя инфицирование осуществляется уже с первых лет жизни и к трем годам свыше 70% детей переносят явные или бессимптомные формы заболевания и становятся иммунными к вирусу гепатита А; · в населенных пунктах с высоким уровнем коммунальной благоустроенности нарастание числа лиц с антителами к вирусу гепатита А происходит медленно в течение всей жизни, достигая 50% к 15-19 годам; · в группах лиц старше 50 лет антитела к вирусу гепатита А имеет более 80% населения. Профилактика Основу профилактики заболеваемости вирусным гепатитом А составляют мероприятия, направленные на разрыв механизма передачи. При этом важнейшими мерами являются: · обеспечение населения доброкачественными пищевыми продуктами и эпидемически безопасной питьевой водой; · рациональное решение вопросов коммунальной благоустроенности населенных пунктов; · соблюдение санитарных правил и норм работы предприятий пищевой промышленности и общественного питания; · соблюдение санитарно-гигиенического и противоэпидемического режима в детских дошкольных учреждениях, школах и организованных коллективах; · санитарно-просветительная работа среди населения. Вакцинация против вирусного гепатита А в настоящее время рассматривается как важное профилактическое мероприятие на территориях с высокими показателями заболеваемости вирусным гепатитом А (преимущественно страны жаркого климата), где вакцинацию рекомендуют проводить как массовое мероприятие. В странах с низкой эндемичностью вакцинация должна проводиться по эпидемическим показаниям. Иммунитет вырабатывается 100% привитых, как правило пожизненно после одной вакцинации. Для пассивной иммунизации используется нормальный иммуноглобулин человеческий. Продолжительность защитного действия пассивной иммунизации при условии использования оптимальных доз составляет 3-5 месяцев. Раздел 8. Вирусный гепатит Е Вирусный гепатит Е Вирусный гепатит Е – острая инфекционная болезнь, проявляющаяся преимущественным поражением печени, интоксикацией и желтухой. Этиология Возбудителем является вирус, имеющий размеры частиц диаметром 27–37 нм, чаще 32–34 нм. Вирус содержит однонитевую РНК, лишен оболочки. Вирус гепатита Е окончательно не классифицирован. По антигенным характеристикам вирус гепатита Е относится к одному серовару, но является генетически неоднородным. Различают три ведущих генотипа: мексиканский и два азиатских. В пределах этих генотипов вирусы, обнаруженные в разных регионах, также не идентичны. Во внешней среде вирус гепатита Е менее устойчив, чем вирус гепатита А. Источник инфекции Источниками инфекции являются лица с острой формой заболевания, преимущественно с безжелтушным или латентным течением. Выделение вируса с испражнениями начинается в последние дни инкубационного периода, достигает максимума в продромальном периоде. После появления желтухи интенсивность выделения вируса существенно снижается, но еще может продолжаться в течение 3–5 дней. Полагают, что в межэпидемический период вирус сохраняется в организме больных и реконвалесцентов с затяжным течением инфекционного процесса. С помощью полимеразной цепной реакции установлено, что активная репликация вируса гепатита Е может продолжаться в течение 45–112 дней. В эти сроки он обнаруживается в крови и испражнениях. На случаи с затяжным течением может приходиться 10–15% заболеваний. Инкубационный период – составляет от 14 до 60 дней, в среднем 30 дней. Механизм передачи Механизм передачи – фекально-оральный. Пути и факторы передачи: · водный фактор (основной); · пищевой - посредством недостаточно термически обработанных пищевых продуктов – моллюсков, ракообразных, лекарственных трав; · контактно-бытовой - реализуется редко, семейные очаги не регистрируются, что объясняют невысокой концентрацией вируса гепатита Е в испражнениях. Восприимчивость и иммунитет. Восприимчивость людей к вирусу гепатита Е определяется как высокая. Иммунитет после перенесенного заболевания продолжает изучаться. Профилактика Основу системы профилактики заболеваемости вирусным гепатитом Е составляют санитарно-гигиенические мероприятия, направленные на разрыв фекально-орального механизма передачи. Прежде всего, значение имеет обеспечение населения доброкачественной питьевой водой, а также охрана водоисточников от загрязнения их сточными жидкостями. Лица, выезжающие в страны, неблагополучные по вирусному гепатиту Е, должны быть предупреждены о необходимости соблюдения правил личной гигиены и рационального решения вопросов, связанных с питьевой водой. Определенные надежды связывают с недавно разработанной, но пока еще не лицензированной рекомбинантной вакциной. Раздел 9. Ротавирусная инфекция Ротавирусная инфекция Ротавирусная инфекция – острая инфекционная болезнь, характеризующаяся интоксикацией, поражением желудочно-кишечного тракта, дегидратацией. Этиология Возбудителем является вирус, относящийся к роду Rotavirus семейства Reoviridae. Вирусные частицы диаметром 65–75 нм имеют двухслойную капсидную оболочку с четко очерченным краем, придающую им вид колеса (лат. rota). Вирус содержит РНК. По антигенным свойствам ротавирусы подразделяются на 6 серологических групп: A, B, C, D, E, F. Подавляющее большинство ротавирусов, вызывающих заболевания у людей и животных, относятся к группе А. Ротавирусы группы А подразделяются на 3 подгруппы и на 9 сероваров. У человека встречаются серовары 1–4 и 8–9, а серовары 5–7 выделяются от животных (собак, кошек, лошадей, телят, кроликов, мышей, птиц и др.). Ротавирусы удается разделить на ряд электрофоретипов, определение которых используется в качестве эпидемиологических маркеров при анализе эпидемической ситуации. Ротавирусы не имеют суперкапсидной оболочки, поэтому относительно устойчивы в окружающей среде. Отсутствие липидов обусловливает их устойчивость к эфиру, хлороформу, детергентам. На различных объектах внешней среды ротавирусы сохраняют жизнеспособность до одного месяца, в испражнениях – до 7 месяцев. Протеолитические ферменты (панкреатин, трипсин, эластаза и др.) усиливают инфекционную активность вируса. Ротавирусы быстро инактивируются фенольными соединениями, 4–10% растворами формальдегида. Высокой инактивирующей активностью обладает 95% этиловый спирт. Кипячение приводит к утрате ротавирусами инфекционных свойств. Источник инфекции Источником инфекции являются больные, выделяющие возбудителя с испражнениями в очень больших количествах – 1010–1011 вирусных частиц в 1 г выделений. Период заразительности составляет в среднем 7–8 дней от начала клинических проявлений, может увеличиваться в отдельных случаях до 3 недель. Особую эпидемическую значимость имеют лица, переносящие инфекцию в легкой форме, а также вирусоносители. Вирусоносителями чаще всего являются дети старше 1,5 лет и взрослые. Дети с нарушениями системы клеточного иммунитета медленно выздоравливают от инфекции, часто становятся хроническими больными и длительное время выделяют ротавирус. Инкубационный период – составляет от 12–24 час до 7 дней, наиболее часто – 1–2 дня. Механизм передачи Механизм передачи – фекально-оральный. Обсуждается возможность аэрозольного механизма передачи. Пути и факторы передачи: · предметы бытовой обстановки (основной) - детские игрушки, соски, контаминированные возбудителем руки взрослых и детей; · водный и пищевой факторы - имеют меньшее значение; Восприимчивость и иммунитет Популяция людей неоднородна по восприимчивости к ротавирусам. Новорожденные получают антитела к ротавирусам от матерей через плаценту, а в первые месяцы жизни – вместе с грудным молоком. Наиболее восприимчивыми являются дети в возрасте от 6 месяцев до 2 лет, а также лица пожилого возраста. Антитела к ротавирусам определяются почти у 90% детей в возрасте 3–4 лет и почти у всех взрослых, что свидетельствует о заражениях этим возбудителем в прошлом. Наличие антител в сыворотке крови не препятствует развитию заболевания. Возможны повторные случаи заболевания ротавирусной инфекцией, что связывают с утратой приобретенного иммунитета или инфицированием другим сероваром возбудителя. Профилактика Комплекс профилактических мероприятий при ротавирусной инфекции включает: · тщательное соблюдение всех гигиенических правил (как и для предупреждения других кишечных инфекций); · продолжительное грудное вскармливание детей; · использование коровьего молока и молозива, в которых содержатся антитела, оказывающие протективное действие против ротавирусов человека; · постоянное содержание в чистоте рук родителями, ухаживающими за детьми; · предъявление к качеству пищевых продуктов, предназначенных для детей, особо высоких требований; · при малейшем подозрении на ухудшение качества их следует исключать из питания; · использование для питья только кипяченой воды, особенно в детском возрасте. Предупреждение распространения ротавирусной инфекции среди детей, посещающих дошкольные учреждения, достигается строгим соблюдением санитарных норм и правил работы этих учреждений. В профилактике внутрибольничных заражений ротавирусной инфекцией важное значение имеют рациональная обработка рук, наличие индивидуальных предметов ухода за больными, соблюдение дезинфекционного режима. Получена живая вакцина против ротавирусной инфекции, предназначенная для перорального применения. Раздел 10. Энтеровирусные инфекции Энтеровирусные инфекции Энтеровирусные инфекции – острые инфекционные заболевания, вызываемые энтеровирусами, характеризующиеся многообразием клинических проявлений, нередко связанных с поражением центральной нервной системы, мышц, миокарда и кожных покровов. Этиология Энтеровирусы или кишечные вирусы относятся к роду Enterovirus, семейству Picornaviridae. Имеют размеры 2030 нм в диаметре (1 нм = 109м), лишены мембранной оболочки, содержат одну спираль РНК. Точный состав группы энтеровирусов, способных вызывать заболевание у человека, постоянно уточняется за счет вновь открываемых вирусов. Классификация энтеровирусов неоднократно подвергалась пересмотру. Ранее в эту группу относили вирус гепатита А, но позднее он был исключен из нее в силу значительных генетических отличий. На данный момент известно не менее 70 серологических типов, разделенных на четыре группы: 1. полиовирусы (poliovirus) – вирусы полиомиелита; 2. вирусы Коксаки А и В (Сoxsackie A и B), названные так по имени города в штате НьюЙорк (США), где были впервые обнаружены; существует 23 серотипа вируса Коксаки А, 6 серотипов Коксаки В; 3. вирусы ЕСНО (echovirus); вирусы ЕСНО подразделяются на 32 серотипа; 4. прочие (в основном недавно открытые) энтеровирусы – 5 серотипов (энтеровирусы 6872 типов). Энтеровирусы обнаруживаются не только у человека, но и выделяются от разных животных (обезьян, свиней, птиц и др.). Однако вирусы животного происхождения заболеваний у человека не вызывают. Энтеровирусы отличаются высокой устойчивостью во внешней среде, способны длительное время выживать в сточных жидкостях и даже в хлорированной воде. На объектах внешней среды переживают в течение нескольких недель. Энтеровирусы хорошо переносят замораживание, но чувствительны к высокой температуре и быстро погибают при температурах свыше 50оС (при 60оС – через 68 мин., при 65оС – 2,5 мин., при 80оС – 0,5 мин., при 100оС – мгновенно). Устойчивы к эфиру, 70% спирту, моющим средствам (детергентам), но инактивируются под воздействием ультрафиолетового излучения и многих дезинфекантов. Не переносят высушивания. Источник инфекции Источником инфекции является только человек – больной или вирусоноситель. Эпидемическая значимость больных как источников инфекции определяется периодом заразительности – вирус персистирует в ротоглотке на протяжении 14 недель. После перенесенной инфекции может быть обнаружен в испражнениях на протяжении 118 недель (вирусоносительство). Кроме того, вирусоносители выявляются в окружении больных (на одного больного может приходиться несколько десятков вирусоносителей). Энтеровирусы способны вызывать у человека целый ряд заболеваний, объединяемых общим термином «энтеровирусные инфекции». с накапливается и начинает размножаться. Как правило (особенно у взрослых), инфекция протекает достаточно легко и бессимптомно, либо сопровождается признаками легкого недомогания – лихорадкой, головной болью, подташниванием, болями в брюшной области, фотофобией (непереносимостью яркого света), иногда может случаться рвота. Однако при проникновении в кровь (вирусемия), энтеровирусы разносятся по всему организму и тогда способны поражать различные органы, вызывая серьезные заболевания. Следует подчеркнуть, что при заболевании энтеровирусной инфекцией беременных возможно внутриутробное поражение плода. Основные нозологические формы энтеровирусных инфекций
Инкубационный период – от 1 до 14 дней, чаще 5-7 дней. Механизм передачи Механизм передачи – аэрозольный, фекально-оральный. Пути и факторы передачи. Аэрозольный механизм передачи чаще реализуется в тех случаях, когда источниками инфекции являются больные. Фекально-оральным механизмом передачи энтеровирусы распространяются преимущественно в окружении вирусоносителей. Факторами передачи при этом являются вода, пищевые продукты, предметы обихода. Восприимчивость и иммунитет Восприимчивость к энтеровирусным инфекциям обратно пропорциональна возрасту человека. Наиболее восприимчивыми являются дети в возрасте до одного года, особенно находящиеся на искусственном вскармливании. С возрастом восприимчивость уменьшается и взрослые лица мало восприимчивы к энтеровирусам. Перенесенное энтеровирусное заболевание в манифестной или инаппарантной форме оставляет после себя иммунитет к тому типу вируса, которым была обусловлена инфекция. Профилактика Ведущее место в профилактике заболеваемости энтеровирусными инфекциями занимают мероприятия, направленные на разрыв механизмов передачи. Важным разделом санитарно-гигиенических мероприятий является обеспечение населения доброкачественной и эпидемически безопасной питьевой водой. Соблюдение санитарных норм и правил на предприятиях пищевой промышленности и общественного питания, а также в детских учреждениях вносит существенный вклад в профилактику заболеваемости энтеровирусными инфекциями. Необходимо регулярно проводить влажную уборку и проветривание помещений. Следует тщательно мыть и содержать в чистоте детские игрушки. Очень важно соблюдать правила личной гигиены. Раздел 11. Общая характеристика инфекций с аэрозольным механизмом передачи Дифтерия Дифтерия – острая инфекционная антропонозная болезнь, характеризующаяся интоксикацией, фибринозным воспалением миндалин, зева, гортани, носа, а также кожи и слизистой глаз (экстрабуккальные формы). Этиология Возбудители дифтерии относятся к роду Corynebacterium. Заболевание вызывают Corynebacterium diphtheriae, продуцирующие экзотоксин. Другие виды патогенных для человека коринебактерий приводят к развитию различных заболеваний: C.pseudotuberculosis – абсцессов с некротическими очагами и язвенных лимфаденитов; C. jeikeium – кожных поражений, пневмоний, эндокардитов; C.haemolyticum – язвенно-некротических поражений в виде фарингитов, тонзиллитов, гингивитов; C.xerosis – длительно и вяло текущих конъюнктивитов. Бактерии вида C.ulcerans вызывают маститы у коров, хотя известны случаи выделения бактерий этого вида от людей при клинической картине, похожей на дифтерию. C.diphtheriae – грамположительные, тонкие слегка изогнутые палочки, размером от 1 до 6 мкм в длину и от 0,3 до 0,8 мкм в диаметре. По культуральным, морфологическим и ферментативным свойствам C. diphtheriae подразделяются на 4 биовара – gravis, mitis, intermedius,belfanti. Биовары коринебактерий различаются между собой по характеру роста на плотных питательных средах, по способности ферментировать крахмал и способности восстанавливать нитраты в нитриты (gravis – ферментирует, intermedius, mitis – не ферментируют крахмал; belfanti, в отличие от mitis, не восстанавливают нитраты в нитриты). Гетерогенность популяций C.diphtheriae по продукции экзотоксина выражается в существовании токсигенных и нетоксигенных вариантов дифтерийных бактерий, а среди токсигенных – вариантов, различающихся по интенсивности токсинообразования. В этиологии дифтерии значение имеют токсигенные коринебактерии. C.diphtheriae, не вырабатывающие экзотоксин, рассматриваются как потенциально способные к превращению в токсигенные в результате их инфекции умеренным фагом (феномен лизогенной конверсии). Популяция C.diphtheriae неоднородна по чувствительности к бактериофагам (вариант gravis подразделяется на 13 фаговаров, intermedius – 4, mitis – 4). Различия в антигенной структуре C.diphtheriae позволяют их разделить на сероварианты (не менее 11). Дифтерийные бактерии неоднородны по способности к адгезии. Токсигенные варианты и коринебактерии, выделенные из полости носа, являются более адгезивными. Популяция коринебактерий гетерогенна по способности продуцировать корицины и чувствительности к антибиотикам. C.diphtheriae относительно устойчивы во внешней среде и в высушенном состоянии переживают до нескольких недель. Температура 60 ° С инактивирует возбудителя в течение 10 мин. К дезинфектантам обладают средней чувствительностью. Источник инфекции В популяции людей выделяют три категории источников инфекции: больные, реконвалесценты, носители. Чем тяжелее у больных протекает дифтерия, тем выше плотность заселения слизистых оболочек коринебактериями и массивность выброса во внешнюю среду возбудителя при разговоре, кашле, чихании. Больной без лечения заразен в течение 2 – 3 недель, при приеме антибиотиков он освобождается от возбудителей через 24 ч. У реконвалесцентов при наличии воспалительных изменений со стороны носоглотки выделение возбудителей может продолжаться еще в течение нескольких недель. Носители по продолжительности выделения коринебактерий подразделяются на 4 категории (А.И.Титова, 1960): · транзиторные (выделение возбудителя в течение 1 – 7 дней); · кратковременные (8-15 дней); · средней продолжительности (16-30 дней); · атяжные или рецидивирующие (более 30 дней). Выделяют два типа носительства токсигенных коринебактерий: · 1) носительство в высоко иммунном организме; · 2) носительство в не иммунном организме. В высоко иммунном организме при вегетировании токсигенных коринебактерий происходит почти полное связывание токсина антителами уже у входных ворот. В результате возникает здоровое носительство и такие лица представляют эпидемическую опасность для окружающих как источники инфекции. При возникновении носительства токсигенных коринебактерий в не иммунном организме происходит «балансирование на грани болезни». Повреждение носоглотки другой микрофлорой, ослабление организма переохлаждением или иными причинами, может привести к усиленному размножению бактерий и развитию заболевания дифтерией. Следовательно, носительство в не иммунном организме представляет опасность для окружающих и для самих носителей. Инкубационный период составляет от 2 до 10 дней, в среднем 3 – 5 дней. Механизм передачи Механизм передачи– аэрозольный.
|
||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-26; просмотров: 2463; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.142.197.212 (0.118 с.) |