Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Неинъекционное обезболивание
Химические методы Среди способов неинъекционной анестезии наиболее часто применяется химические, т. е. с применением лекарственных веществ. К ним относятся аппликационная анестезия и Drug–анестезия. Аппликационная анестезия Аппликационная анестезия – это воздействие на терминальные нервные окончания МА, которые проникают в ткани с помощью диффузии. Они способны преодолевать эпителиальный барьер и создавать в нем депо МА, обеспечивая обезболивание собственно слизистого слоя на глубину 1 – 3 мм.
Схема 3 Виды местной анестезии
Дальнейшая диффузия приостанавливается всасыванием его в сосудистое русло. Аппликационная анестезия применяется с целью обезболивания кожи, слизистой оболочки полости рта и твердых тканей зуба. Кроме того, показаниями для аппликационного обезболивания являются: 1. Обезболивание места вкола инъекционной иглы. 2. Удаление временных подвижных зубов с резорбированными корнями. 3. Удаление постоянных зубов III-IV степени подвижности. 4. Удаление зубных отложений, кюретаж пародонтальных карманов. 5. Вскрытие подслизистых абсцессов. 6. Подавление рвотного рефлекса. 7. Препарирование твердых тканей зуба. 8. Экстирпация болезненной пульпы как дополнительное средство. 9. Биопсия мягких тканей слизистой оболочки полости рта. 10. Первичная хирургическая обработка небольших ран полости рта. 11. Симптоматическое лечение эрозивно-язвенных поражений слизистой оболочки полости рта.
Для аппликационной анестезии используются следующие МА: – Анестезин (5–20% масляный или глицериновый раствор и 5–10% мази и пасты, присыпка). – Гексакаин (0,25–1% раствор). – Фаликаин (в составе мазей и паст и аэрозолей). – Пиромекаин (1–2% раствор и 5% мазь в составе мази «Пирометкол»). – Тримекаин (2–5% раствор в составе мазей «Левосин», «Левомеколь»). – Лидокаин (2-10% растворы и мазей, 10% аэрозоль). Недостатком применения аэрозольных препаратов является значительная по размерам и плохо контролируемая оператором площадь распыления, включая возможность попадания лекарства в верхние дыхательные пути и легкие (поэтому в момент распыления пациент не должен дышать), трудность дозирования, а также возможность частого аэрозольного контакта врача с лекарством (профессиональная аллергизация). На сегодняшний день производится большое количество препаратов для поверхностного обезболивания в виде: – гелей (Gingicain Gel, Tropical Gel, Perylene Yltra, Ксилонор гель, Dynexan A, Анестогель, Геланес); – спреев (Perylene Spray, Xylonor Spray); – пленок (Диплен ЛХ). Чтобы увеличить активность диффузии МА, их комбинируют с гиалурониазой, димексидом. Drug–анестезия Drug–анестезия или анестезия прямым давлением ― разновидность аппликационного обезболивания. В кариозную полость вводится ватный тампон, смоченный раствором МА. Кариозную полость герметично закрывают, например, кусочком сырой резины или термопластичной массой. Прямое давление на нее пальцем, пинцетом или накусыванием создает в полости положительное давление, которое способствует продвижению МА внутрь полости зуба. Физические методы 1. Электрообезболивание постоянным током. В основе обезболивающего эффекта лежит предотвращение деполяризации клеточных мембран нервных волокон, что блокирует проведение болевых импульсов и предупреждает их распространение в ЦНС. Для этого используются аппараты: ИНААН–3, ЭЛОЗ–1. Принцип их работы заключается в подаче постоянного тока положительной полярности на работающий инструмент (экскаватор, бор), а отрицательной полярности ― на тело пациента. Сила тока регулируется от 1 до 30 мкА.
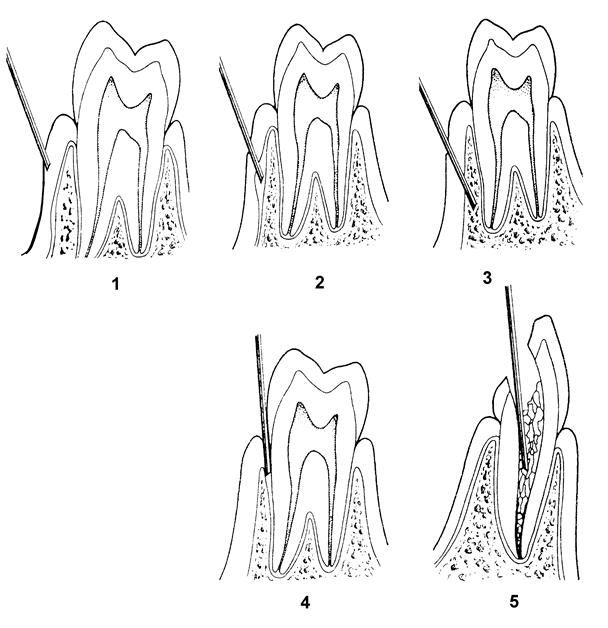
2. Диадинамические токи представляют собой синусоидальные низкочастотные токи, модулированные короткими и длинными импульсами. Анальгезирующий эффект основан на снижении возбудимости и возникновении парабиотической фазы в нервных рецепторах, что приводит к блокаде болевого раздражения. Аппараты: СНИМ-1, «Тонус-1», «Тонус-2». 3. Флюктуирующие токи представляют собой синусоидальные переменные токи, беспорядочно меняющиеся по амплитуде и частоте, оказывают выраженное обезболивающее действие. Аппарат: ЭЛОЗ-1. 4. Электромагнитные волны. (сверхвысокочастотная СВЧ, микроволновая терапия) Лечебный фактор — электромагнитные колебания микроволнового диапазона, оказывающие болеутоляющее, противовоспалительное, рассасывающее действие. Аппараты: «Луч-2», «Луч-3», «Ромашка». 5. Излучение гелий-неонового лазера (ИГНЛ). Оказывает противовоспалительное, противоотечное и анальгетическое воздействие, стимулирует процессы тканевого метаболизма. Аппараты: УФЛ-1, УФЛ-01 «Ягода», Оптодан. 6. Обезболивание охлаждением. Специальную группу анестезирующих средств составляют замораживающие агенты (хлорэтил, жидкий азот). Они способны снижать температуру обрабатываемой поверхностной ткани ниже нулевой отметки с образованием ледяной безболезненной корки. Необходимо отметить кратковременность «заморозки». Противопоказания к применению физических методов: 1. Эпилепсия и органические заболевания ЦНС. 2. Злокачественные новообразования. 3. Беременность. 4. Склонность к кровотечениям. 5. Декомпенсированное состояние ССС. 6. Острые инфекционные заболевания. Физико-химические методы 1. Электрофорез – введение анестетика в ткани с помощью постоянного электрического тока силой 2 – 4 мкА. Активный электрод (анод) подводят к ватному тампону, смоченному раствором МА. Пассивный электрод (катод) фиксируют к предплечью пациента. Аппараты: «Поток-1», «ГР-2». 2. Вакуумэлектрофорез – осуществляется введение анестетика в ткани с активного электрода на фоне вакуума. Активный электрод присоединяют к источнику постоянного тока, пассивный – фиксируют к предплечью пациента. 3. Фонофорез — обеспечивает введение анестетика в ткани под воздействием низкочастотного ультразвука. Аппарат: «Стоматон-1». Инъекционное обезболивание Инфильтрационная анестезия Инфильтрационная анестезии служит для блокады нервных окончаний в области введения обезболивающего раствора. Эффективность инфильтрационной анестезии на альвеолярном отростке верхней и нижней челюсти неодинакова, что связано с их анатомическими особенностями. Известно, что компактная пластинка альвеолярного отростка верхней челюсти достаточно тонкая и имеет многочисленные отверстия. Это создает хорошие условия для диффузии анестетика в губчатое вещество кости, поэтому эффект инфильтрационной анестезии на верхней челюсти достаточно высок. На нижней челюсти компактная пластинка альвеолярного отростка толще и плотнее, с меньшим количеством отверстий. Этим объясняется низкая эффективность инфильтрационной анестезии на нижней челюсти. Существует несколько видов инфильтрационной анестезии, различающихся местом и глубиной вкола (рис. 19). Подслизистая (наднадкостничная) анестезия ― это наиболее часто применяющийся в практике вид обезболивания, называемый «собственно инфильтрационной анестезией». Вкол иглы производится в переходную складку с вестибулярной стороны под углом 40 – 45° к кости вблизи прикрепления слизистой альвеолярного отростка. Игла продвигается вдоль оси зуба до уровня проекции верхушки корня, где и выпускается местноанестезирующий раствор. С небной стороны вкол производят в угол, образованный альвеолярным и небным отростками верхней челюсти, где имеется небольшое количество рыхлой клетчатки. С язычной стороны альвеолярного отростка нижней челюсти раствор анестетика вводят в место перехода слизистой оболочки альвеолярного отростка на подъязычную область.
Поднадкостничная (субпериостальная) анестезия проводится в тех случаях, когда подслизистая анестезия неэффективна и необходимо получить более глубокое обезболивание. Иглу вводят под слизистую оболочку переходной складки в проекции верхушки корня и выпускают небольшое количество анестетика, затем прокалывают надкостницу и продвигают иглу под углом около 45° к оси корня зуба по направлению к его верхушке. Внутрикостная (спонгиозная интрасептальная) анестезия. Игла вводится в основание дистального десневого сосочка относительно обезболиваемого зуба, около 2 мм ниже (выше) верхушки сосочка в центр его, под углом 45° к оси зуба. Достигнув иглой межзубной перегородки (скос иглы направлен к кости), выпускается капля раствора, усилием прокалывается кортикальная пластинка и вводится 0,5–0,7 мл анестетика. Если анестезия не наступила, проводится такая же инъекция с медиальной стороны зуба.
Рис. 19. Инфильтрационная анестезия: 1) подслизистая; 2) поднадкостничная; 3) внутрикостная; 4) интралигаментарная; 5) внутрипульпарная
Интралигаментарная анестезия. Этот способ заключается во введении анестетического раствора в периодонтальную щель, из которой он проникает в губчатое пространство межзубной перегородки. Инъекция проводится у основания сосочка, минуя загрязненную десневую бороздку, с дистальной и (или) медиальной стороны обезболиваемого зуба, упираясь в периодонтальную связку. Скос иглы направляется к зубу реже к кости (Петрикас А. Ж., 1997), обеспечивая спонгиозное распределение раствора. Во время инъекции жидкость встречает огромное сопротивление, и ее введение длится 1-2 мин. Применение карпульных и компьютерных шприцев и сверхтонких игл значительно упрощает анестезию. На рис. 20 представлены возможные осложнения при проведении данной анестезии.
Внутрипульпарная анестезия. Внутрипульпарная инъекция. Благодаря простоте и надежности, отсутствию резорбтивного эффекта она может занять важное место в арсенале эндодантиста. Используется очень тонкая (0,3–0,6 мм) инъекционная игла с укороченным скосом. Она изгибается в соответствии с условиями подхода к полости. Пульпарная камера вскрывается в одной точке. Широкое вскрытие полости ухудшит качество проведения инъекции. Успех внутрипульпарной анестезии обусловлен отсутствием утечки анестетика вокруг иглы. Желательно, чтобы отверстие в полости зуба соответствовало диаметру иглы. Более важно, чтобы скос иглы был погружен в зубную мякоть. Таким местом в пульпе является устье и просвет хорошо проходимого канала. Анестезия “Вlock field” является разновидностью инфильтрационной анастезии, показателем к применению которой являются воспалительные процессы в околочелюстных мягких тканях. Техника выполнения: вкол иглы производят в слизистую оболочку по периферии инфильтрата, выпуская при этом некоторое количество анестетика, тем самым блокируя операционное поле. Плексуальная анестезия достигается при введении анестетика в область альвеолярного верхнего среднего и переднего сплетения. Интрапапиллярная анестезия. Способ заключается во введении анестетического раствора в основание межзубного десневого сосочка. Ползучий инфильтрат по Вишневскому предусматривает послойное введение анестетика начиная с кожи по линии предстоящего вмешательства. В толщу кожи вводят обезболивающий раствор, создавая «лимонную корочку». Затем продвигают иглу, постепенно выпуская анестетик по естественным межфасциальным футлярам.
|
||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-18; просмотров: 820; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.129.247.196 (0.022 с.) |



 Неинъекционная
Неинъекционная
 Химическая
Химическая
 · электро-форез
· вакуум-электро-форез
· фонофорез
· электро-форез
· вакуум-электро-форез
· фонофорез