Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Дифференциальная диагностика патологического перелома и тотального секвестра мыщелкового отростка
При оценке рентгенологических данных особое внимание следует уделять состоянию зачатков. Часто вьывляемое на высоте процесса разрушение кортикальных пластинок фолликулов нельзя считать признаком их гибели, так как в дальнейшем, к 5—6-му месяцу от начала заболевания, часто происходит их полное восстановление. Вопрос о гибели зачатка можно решать только при динамическом рентгенологическом контроле и соответствующей клинической картине (наличие свища, воспалительных явлений в области зачатка). Особенность течения хронического одонтогенного деструктивного остеомиелита заключается в рассасывании или вживле-нии мелких и средних секвестров. Репаративные процессы у детей очень активны, и при выздоровлении структура кости быстро восстанавливается. Признаки репарации появляются в конце 1-го, чаще в начале 2-го месяца заболевания. Периостальная реакция определяется уже к концу 2-й — началу 3-й недели. Приблизительно у трети больных деструктивный процесс характеризуется незначительным распространением, наличием одного или нескольких мелких секвестров. Последние определяются на верхней челюсти по нижнему краю глазницы, на передней стенке верхней челюсти, твердом нёбе, секвестрируют носовые кости. На нижней челюсти — в любой области. Корковый слой в области деструкции частично разрушается, разволокняется, и на этом уровне возникают периостальные наслоения, в короткие сроки сливающиеся с костью. Показатели периферической крови у больных в период ремиссии заключаются в умеренной лейкопении, сопровождающейся небольшим повышением количества эозинофилов и снижением содержания моноцитов. Во время обострения повышаются СОЭ и количество лимфоцитов, увеличиваются также cd- и а2-глобули-новые фракции с одновременным снижением альбуминов. В период ремиссии показатели белкового состава крови нормализуются.
Проведенные иммунологические исследования свидетельствуют об угнетении факторов клеточного и гуморального иммунитета у больных с хроническим деструктивным процессом. Степень угнетения больше выражена у детей в возрасте 3—7 лет и в период обострения заболевания. При благоприятном клиническом течении отмечают нормализацию показателей факторов неспецифической защиты и повышение уровня антистафи-лолизина в крови. Лечение детей комплексное. Используют как консервативные, так и оперативные методы. Консервативные методы лечения эффективны при давности заболевания 1—1,5 мес. Успеху способствует включение в комплекс мероприятий применение антибиотиков костно-тропного действия, средств иммунотерапии (стафилококковый анатоксин, аутовакцина), стимуляторов ретикуло-эндотелиальной системы (пентоксил, метилурацил). Консервативные методы дают эффект при лечении больных с ограниченным, не имеющим тенденции к распространению, хроническим остеомиелитом с небольшим сроком давности. Показаниями к оперативному вмешательству служат наличие секвестров, не имеющих тенденции к рассасыванию, длительно существующих свищей и погибших зачатков, а также нарушение функции почек. Учитывая сроки формирования секвестров у детей (4—6 нед от начала процесса), секвестрэктомию следует назначать не ранее чем через 1,5—2 мес от начала заболевания. Величина секвестров и тенденция к их рассасыванию также имеют значение при определении тактики лечения. При образовании тотального секвестра имеются абсолютные показания к его удалению. В предоперационном периоде, учитывая низкие показатели неспецифических факторов защиты и иммунологической реактивности, назначают средства, стимулирующие специфическую и неспецифическую резистентность организма, что способствует скорейшему заживлению раны, снижению послеоперационных нагноительных осложнений. Антибиотики назначают в послеоперационном периоде или за 2—3 дня до операции. Проводят десенсибилизирующую, витамине- и физиотерапию.
Профилактика хронического деструктивного остеомиелита заключается в соблюдении принципов патогенетической терапии острого остеомиелита, чему способствуют ранняя диагностика, своевременная госпитализация, оказание хирургической помощи в полном объеме, назначение рациональной терапии. Возможность образования секвестров в хронической стадии заболевания снижается при проведении 2—3 курсов активной терапии с включением антибиотиков костно-тропного действия, антистафилококковой плазмы и последующей иммунизациии стафилококковым анатоксином и аутовакциной, средств, стимулирующих функции ретикуло-эндотелиальной системы (производные пуриновьи и пирамидиновых оснований). По нашим данным, такое лечение позволило в 2 раза сократить число детей, нуждающихся в секвестрэктомии, по сравнению с аналогичной группой детей, которым не проводилось указанное выше лечение. Исходы и осложнения хронического одонтогенного деструктивного остеомиелита обусловлены местным процессом. Течение хронического деструктивного остеомиелита может осложняться образованием абсцессов и флегмон, тотальной секвестрацией и патологическим переломом мыщелкового и венечного отростков, гибелью зачатков постоянных зубов, изменениями в мыщелко-вом отростке по типу остеоартроза. Наибольшие нарушения роста и развития челюсти отмечают при секвестрации мыщелкового отростка, а также при изменениях в головке челюсти по типу остеоартроза — формируется микрогения (рис. 46, вклейка). Вместе с тем, нарушения продольного роста челюсти, но выраженные в значительно меньшей степени, отмечают и после остеомиелита, протекавшего без указанных выше осложнений, но с вовлечением ветви челюсти и мыщелкового отростка. Гибель зачатков во всех без исключения случаях приводит к снижению высоты челюсти на этом уровне. Нарушения роста и развития челюсти проявляются в деформации зубной дуги, сужении зубных рядов, смещении косметического центра, формировании патологического прикуса. В отдаленном периоде значительное количество составляют аномалии положения, формы, размеров зубов, поражения структуры твердых тканей зубов. Диспансерное наблюдение больных, перенесших хронический деструктивный остеомиелит, необходимо осуществлять до 16— 18 лет, т.е. до окончания формирования лицевого скелета. Цель диспансерного наблюдения данного контингента больных заключается в оценке результатов лечения, проведении, при необходимости, амбулаторного лечения, осуществлении профилактических курсов для предупреждения рецидивов заболевания, наблюдении за ростом нижней челюсти, состоянием прикуса, зубных рядов, альвеолярных отростков, положением отдельных зубов для проведения своевременного ортодонтического лечения. При выявлении патологических изменений следует решать вопросы о хирургическом исправлении контуров лица, функционально-косметическом протезировании дефектов зубного ряда в период временного или постоянного прикуса. Гиперпластический остеомиелит Заболевание описывалось под множеством названий: остеомиелит Гарре, хронический негнойный остит, оссифицирующий периостит, псевдосаркоматозный остеомиелит, хронический скле-розирующий остеомиелит, конденсирующий остеит, первично-хронический продуктивный остеомиелит, гиперостозный остеомиелит, опухолевидный остеомиелит и др.
Сообщается об учащении в последние 10—20 лет первично-хронических гиперпластических (гиперостозных) форм заболе-
Рис. 47. Характерные изменения кожи у больной с гиперпластическим остеомиелитом. Рубцовые следы перенесенных гнойно-воспалительных процессов на коже являются косвенным свидетельством иммунной недостаточности. ваний, главным образом у детей, в челюстно-лицевой области. Существование такой патологической формы, как гиперпласти-ческий остеомиелит, многократно подвергалось сомнению, а ее проявления интерпретировались самым различным образом. Ей приписывали воспалительную, дистрофическую, опухолевую и другую природу. Из литературы известно, что большое значение в возникновении первично-хронических форм имеют атипичные формы микроорганизмов, снижение защитных свойств организма (рис. 47). Не последнюю роль играют нерациональное использование антибиотиков и других лекарственных форм, неправильная тактика лечения пульпитов и периодонтитов и прочие факторы. Характерно, что заболевание встречается преимущественно в детском и юношеском возрасте. В настоящее время далеко не все аспекты этой проблемы нашли научное объяснение. Заболевание возникает чаще в 7—12 лет, в отличие от деструктивных форм, преимущественно выявляемых в возрасте 3—7 лет. Очаг хронической одонтогенной инфекции отмечают у 60—70 % больных. Нерациональное лечение, заключающееся в сохранении разрушенного зуба, через который проникает инфекция, подмена хирургического вмешательства антибиотикотерапией, использование антибиотиков в малых дозах, короткими курсами — все это способствует развитию патологического процесса. Нередким провоцирующим моментом является травма. Иногда причина возникновения таких процессов заключается в затрудненном прорезывании моляров, чаще второго. В этих случаях диагностика затруднена, так как спустя определенный срок в полости рта на стороне поражения может быть интактный зубной ряд, и установить одонтогенный характер заболевания сложно. В ряде наблюдений выявить причину не удается. Чаще всего это связано с давностью заболевания и отсутствием точных анамнестических данных. Можно условно выделить 3 типа процесса.
1-й тип: первично-хроническое начало заболевания и резко выраженная продуктивная реакция кости. 2-й тип: острое или подострое начало заболевания. В этих случаях деструкция и восстановление какое-то время уравновешены, а затем отмечается преобладание гиперпластических процессов. 3-й тип: начало заболевания острое. Выраженная деструкция с секвестрацией сменяется затем преобладанием продуктивной реакции. Отличаясь началом и первыми фазами процесса, в дальнейшем заболевание протекает однотипно. Обычно гиперпластический остеомиелит возникает незаметно для больного. Классические признаки остеомиелита — свищи и секвестры — отсутствуют. В отдельном участке челюсти появляется припухлость, слегка болезненная при пальпации. Деформация медленно нарастает и со временем может распространиться на несколько отделов челюсти. В отдельных случаях выявляется инфильтрация окружающих мягких тканей. Продуктивная форма остеомиелита имеет тенденцию к длительному течению. При отсутствии соответствующего лечения заболевание длится годами, давая до 5—10 обострении в год. В период обострении появляется боль, припухлость увеличивается, затрудняется открывание рта, повышается температура тела. Наблюдаются характерные для воспалительного процесса изменения в крови. Лимфатические узлы увеличиваются и могут оставаться таковыми в период ремиссии. Общее состояние больных, как правило, изменяется мало. В некоторых случаях длительное существование скрытых очагов в виде инфицированной пульпы внешне интактных зубов, постоянная хроническая интоксикация из-за пораженной кости иногда вызывают тяжелейшие изменения в организме, приводящие к нарушению трудоспособности. В очаге остеомиелита, протекающего с преобладанием продуктивных процессов, характер микрофлоры резко отличается от таковой при деструктивных процессах в кости. Полученный методом костной пункции или при биопсии патологический материал, культивируемый на обычных средах, как правило, роста микробной флоры не дает. Положительные результаты можно получить только на питательных средах с обогащением донорской кровью, донорской плазмой или аутокровью. Характерно, что при этих формах патологии во всех случаях выявлялись атипичные формы стафилококка, стафилококки с замедленным ростом и L-формы бактерий. Эти атипичные формы бактерий обладают исключительно высокой вирулентностью и степенью паразитизма. Выявлено, что их слабые антигенные свойства не могут вызвать необходимой активизации защитных систем, способных подавить инфекцию. Паразитируя в кости и постоянно раздражая ее, атипичные формы бактерий вызывают лишь местно выраженную реакцию в виде гиперпродукции костной ткани. Содержание общего белка в крови больных находится в пределах нормы, а альбуминов снижено. Количество глобулиновых фракций а1 и р соответствует нормальным цифрам, а фракций а2 и у— повышено. С-реактивный протеин, как правило, отрицательный и только в период обострения становится слабоположительным или положительным. В возникновении продуктивной реакции местное микробное воздействие, возможно, оказывает большее влияние, чем состояние иммуной системы ребенка. По-видимому, гипоиммуное состояние на протяжении всего периода болезни можно объяснить тем, что процесс вызывается ати-пичными микроорганизмами, которые, в основном, оказывают раздражающее воздействие на костную ткань, автономно активируют выработку местных факторов защиты, не вызывая резко выраженной интоксикации и не стимулируя иммунологическую систему в целом. Не вызывает сомнения патогенность микроорганизмов, их токсическое воздействие на имунный аппарат, однако их приспособленность к макроорганизму настолько велика, что они растут только на средах, обогащенных донорской сывороткой или аутокровью. Возможно, атипичные микроорганизмы частично потеряли свои антигенные свойства, поэтому снижен антителогенез, о чем свидетельствует низкий титр антитоксических единиц. Организм не реализует полностью свои иммунологи-ческие возможности защиты.
Рентгенологическое исследование выявляет утолщение кости за счет периостальных наслоений и изменение ее структуры. По краю челюсти в начале заболевания появляется светлая полоска, иногда на значительном расстоянии от кортикального слоя. Постепенно ее тень уплотняется и светлая полоска становится шире. Через 2—3 нед между кортикальной пластинкой и вновь образованным периостальным оссифицированным слоем появляется слабоинтенсивная тень молодой кости, бесструктурной на этой стадии. Одновременно в периостальном оссификате начинаются процессы перестройки, которая имеет выраженную структурную направленность. Первоначально становится менее заметной горизонтальная слоистость, позднее появляется вертикальная исчерченность. При значительной активности процесса структурной перестройки периостальный оссификат может и не возникнуть, более того, в нем могут появиться зоны или очаги резорбции, что является прогностически неблагоприятным признаком. Толщина периостальных наслоений зависит от времени процесса, и на высоте заболевания они достигают толщины 0,5 см и более. Четкость наружной кортикальной пластины в месте периостальных наслоений может теряться. На фоне неоднородно уплотненной структуры кости выявляют единичные мелкие, без четких контуров, участки разрежения, которые иногда сливаются друг с другом, не сохраняя автономности контуров. Отчетливых симптомов формирования полостей и секвестров не обнаруживается. Спустя 6—8 нед периостальные наслоения, оставаясь рыхлыми, сливаются с корковым слоем, который утрачивает компактность и разволокняется (рис. 48). Структура кости становится равномерно трабекулярной без дифференциации на корковое и губчатое вещество. При этом костные балки имеют одинаковую толщину и обычное строго упорядоченное расположение. Поверхность кости остается гладкой, четкой. В связи с однородностью структуры кости создается впечатление истончения кортикального слоя. Такая рентгенологическая картина хронического остеомиелита нижней челюсти, при остутствии рентгенограмм, произведенных в более ранние сроки заболевания, нередко принимается за проявление фиброзной дисплазии. Анализ клинико-рентгенологических данных в динамическом аспекте помогает установить правильный диагноз.
Рис. 48. Хронический периодонтит б1, гиперпластический остеомиелит (рентгенограмма). Давность заболевания — 3—4 мес. Мелкоочаговая деструкция и периостальные напластования, разволокнение кортикальной пластинки. Сопоставление морфологических и рентгенологических данных показывает, что у этих больных деструкция кости выражена весьма незначительно, а воспалительные явления в костномозговых пространствах сопровождаются резко выраженной продуктивной реакцией всех отделов кости и избыточным развитием фиброзной ткани. Новообразованные балки находятся на разной степени зрелости костного вещества. На ренгенограммах все это проявляется утратой нормальной архитектоники кости и возникновением груботрабекулярного рисунка. В дальнейшем, спустя несколько месяцев, если не последует обострения воспалительного процесса, костная структура челюсти подвергается перестройке, и постепенно восстанавливается дифференциация на корковое и губчатое вещество. При этом формируется новый кортикальный слой по периферии периостальных наслоений. Плотность последних, невысокая в начальных стадиях заболевания, постепенно увеличивается и достигает плотности кости. В дальнейшем происходит структурная дифференциация ос-теоидного вещества, которое приобретает в основных чертах строение зрелой кости, и граница с краем челюсти стирается. После полного стихания воспалительного процесса гиперпластические
Рис 49 Хронический гиперпластический остеомиелит (рентгенограмма) Гибель зачаткаТ) Массивные периостальные напластования и размытость костного рисунка в области ветви процессы некоторое время продолжаются В итоге на рентгенограмме определяются склерозированные участки ранее пораженной кости. Утолщение челюсти сохраняется длительное время (рис. 49). При обострении заболевания на рентгенограммах появляются мелкие пятнистые разрежения, четкость поверхности кости утрачивается, и вновь появляются периостальные наслоения (рис 50) У части больных обострения наступают многократно. При этом в патологический процесс вовлекаются более обширные участки челюсти, и иногда пораженной оказывается вся нижняя челюсть (рис. 51,52) Характерная особенность гиперпластического остеомиелита заключается в наличии вторичных очагов инфекции, которые поддерживают патологический процесс Рентгенологические признаки клинически интактных зубов с ретро фадно инфицированной пульпой следующие
Рис 50 Гиперпластический остеомиелит (боковые рентгенограммы) больной 6 лет а — начало развития патологического процесса в кости, очаговая резорбция, по краю челюсти — периостальные напластования, б — через 6 мес распространение деструкции, увеличение периостальных напластований, исчезновение кортикального слоя; в — обзорная рентгенограмма через 2 года резкое увеличение объема челюсти, очаговая резорбция и уплотнение костного рисунка,
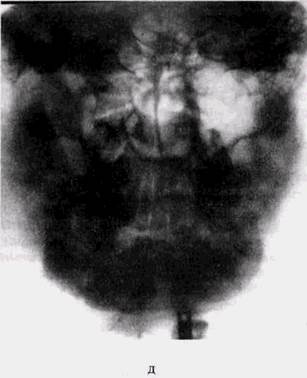
Рис. 50 (продолжение): г — то же на боковой рентгенограмме: зуб-источник инфекции не удален, признаки ретроградного инфицирования |567 зубов и гибели зачатка [7, д — обзорная рентгенограмма той же больной в 14 лет' проведены хирургическое и терапевтическое лечение. Достигнута стойкая ремиссия
Рис. 51. Хронический гиперп-ластический остеомиелит у больной 8 лет: а — внешний вид нижней и верхней челюсти, скуловой кости, лобной кости и глазницы, давность заболевания — 2 года; б, в — правая и левая рентгенограммы нижней челюсти той же больной: начало заболевания, патологические изменения в подбородочном отделе и в области тела (передняя треть); г — обзорная рентгенограмма той же больной через 8 лет от начала заболевания: деструктивный процесс определяется в области верхней челюсти, скуловой кости, лобной кости и глазницы; д — обзорная рентгенограмма нижней челюсти той же больной через 8 лет от начала заболевания: тотальное поражение кости, резко увеличен объем, чередование зон деструкции и уплотнения; е — то же на боковой рентгенограмме: признаки ретроградного инфицирования и деформации корней 876| зубов.
Рис 52. Хронический периодонтит ~6\ гиперпластический остеомиелит (рентгенограмма). Утолщение челюсти. Процессы резорбции и восстановления уравновешены. 1 Вокруг корней зубов с инфицированной пульпой определяются очаги разрежения с неправильными, нечеткими контурами. 2 Периодонтальная щель расширена. 3. Зоны разрежения окружены уплотненной костной тканью 4. Корни внешне интактных зубов резорбированы, как бы ^изъедены». Вторичным очагом инфекции может быть и погибший зачаток постоянного зуба. Рентгенологически определяются: нарушение формы, по сравнению с жизнеспособным зачатком, снижение степени плотности, аморфность, отсутствие четкой замыкающей пластинки фолликула, разрежение окружающего зачаток участка кости, отсутствие признаков роста и дифференциации при сравнении с зачатками противоположной стороны, что выявляется уже через 2—3 мес от начала заболевания. Ошибочный онкологический диагноз наиболее типичен для этого заболевания и отмечается более чем в 60 % случаев Чаще всего ставят первичный диагноз фиброзной дисплазии Помимо характерных рентгенологических различий этих заболеваний следует особо подчеркнуть отсутствие воспалительных реакций на всех стадиях развития фиброзной дисплазии. В начальных стадиях заболевания, когда еще сохранен зуб — источник инфекции, концентрация деструктивных очагов в проекции его корней значительно помогает дифференциальной диагностике. Более сложно дифференцировать гиперпластический остеомиелит с саркомами. Во всех неясных случаях необходима биопсия. О неправомерности взгляда на гиперпластический остеомиелит как на воспалившуюся опухоль свидетельствуют следующие признаки. 1. Выявление причины заболевания, что имеет место в 98 % случаев. 2. Характерность клинико-рентгенологической картины заболевания — наличие цикличности, т.е. чередование периодов обострения и ремиссии. 3. Отсутствие элементов опухоли при гистологическом изучении тканей. 4. Выявление возбудителя с определенными свойствами при костной пункции и биопсии 5. Изменение крови, мочи, биохимических и иммунологи-ческих показателей, характерные для воспалительного процесса. 6. Излечение больных описанными ниже методами. Гиперпластический остеомиелит нередко приходится дифференцировать от актиномикоза нижней челюсти. При актино-микозе чаще всего поражаются угол и ветвь челюсти. Рентгенологически выявляют рыхлые, обширные периостальные наслоения, имеющие разнородную мелкопятнистую структуру и четкую наружную границу. Иногда диагноз актиномикоза подтверждается exjuvantibus проведенной специфической терапией. Лечение заболевания комплексное: хирургическое, направленное, главным образом, на ликвидацию первоначального источника инфекции (удаление погибшего зачатка или разрушенного зуба); консервативное, включающее общеукрепляющую, стимулирующую, антибактериальную, специфическую и неспецифическую иммунную терапию. Важен выбор антибиотиков и их комбинаций. Очаг инфекции демаркирован в кости, доступ лекарственных препаратов к нему затруднен, поэтому используются антибиотики с широким спектром действия, которые ку-мулируются в костной ткани (линкомицин, фузидин натрий). Их назначают в максимальных дозах и длительными курсами по 14— 20 дней с недельными перерывами в течение 2—3 мес до полного восстановления структуры костной ткани. Медикаментозное лечение включает протеолитические ферменты, десенсибилизирующие препараты (димедрол или супрастин, глюконат кальция или хлористый кальций), сульфаниламиды и витамины (аскорбиновую кислоту, поливитамины, витаминизированный рыбий жир). Учитывая сниженные показатели специфического и неспецифического иммунитета, таким больным в комплекс терапии включают средства пассивной (гамма-глобулин, антистафилококковый гамма-глобулин) и активной (нативный и сорбированный стафилококковый анатоксин) иммунизации. Для повышения иммунологической активности показано переливание небольших доз (50—100 мг) одногруппной донорской крови, применение средств, стимулирующих защитные силы организма (пентоксил с дибазолом, метилурацил). При процессах, длительно не поддающихся лечению, используют аутовакцину. Лимфаденит и периаденит По частоте среди воспалительных процессов одно из первых мест занимает лимфаденит. Лимфадениты в челюстно-лицевой области у детей крайне редко бывают первичными заболеваниями. Они сопутствуют у детей пульпиту, периодонтиту, остеомиелиту, стоматиту, ангине, отиту, кори, ветряной оспе и в этих случаях рассматриваются как один из симптомов основного заболевания. Лимфаденит может быть вызван переохлаждением, травмой, прививками. Лимфаденит диагностируют неправильно, по данным ряда авторов, примерно у 50 % больных [Калмахеидзе и др., 1974, Пасевич, 1996]. Нередко имеет место неверный методологический подход к диагностике заболевания, о чем говорит невыявленный этиологический фактор у подавляющего большинства больных, поступающих в стационары. Чаще поражаются лимфатические узлы боковой поверхности шеи, поднижнечелюстной и околоушной областей (рис. 53, вклейка). У детей, преимущественно раннего возраста, начиная с самых первых месяцев после рождения, неспецифический лимфаденит в области лица и верхних отделов шеи возникает на фоне «кажущегося здоровья» или вскоре после перенесенной вирусной инфекции. По клиническим признакам лимфадениты подразделяются на следующие группы: острый (серозный, гнойный), хронический, обострившийся хронический. Острый серозный лимфаденит Заболевание начинается с увеличения в объеме одного или нескольких лимфатических узлов. Они уплотняются, возникает болезненность — самопроизвольная и при дотрагивании. Постепенно развивается отек в области поражения. Чаще доминирует поражение одного узла. Соседние узлы хотя и вовлекаются в процесс, но в гораздо меньшей степени. Повышается температура тела. Появляются общие признаки интоксикации: слабость, потливость, потеря аппетита, ухудшение сна, головная боль, сильнее выраженные у детей младшей возрастной группы (1—3 года). С развитием лимфаденита все симптомы усиливаются, при поверхностном расположении узла кожа под ним краснеет, становится напряженной. Постепенно уменьшается подвижность пораженного узла и возникает умеренная инфильтрация тканей в окружности, выявляемая пальпаторно. Пальпация резко болезненна. Симптомы нарастают в течение нескольких дней. В дальнейшем, при устранении первичных очагов инфекции, процесс идет на убыль или развивается периаденит, или гнойное расплав-ление лимфатического узла. Показатели крови не изменяются или изменяются незначительно примерно у 50 % больных. Лечение больных с серозным лимфаденитом следует начинать с устранения первичного очага инфекции, выявление которого необходимо. По данным И.А. Пасевич [1996], это удается сделать в 98 % случаев. После устранения первичного очага инфекции (одонто-, ото-, стоматогенного) начинают лечение, направленное на повышение резистентности организма к инфекции, нормализацию его реактивности. Общеукрепляющая терапия состоит в назначении поливитаминов, десенсибилизирующих препаратов, полноценной молочно-растительной диеты. Применение антибиотиков и сульфаниламидных препаратов оправдано при нарастании воспалительных явлений после устранения первичного очага, при лечении ослабленных больных, а также больных с общими соматическими заболеваниями. Местно используют сухое тепло, повязки с мазью Вишневского и с добавлением салфеток, пропитанных спиртом, полуспиртовые компрессы, мазевые повязки по Дубровину, солюкс и УВЧ-терапию, электрофорез с йодидом калия, протеолитическими ферментами. Высокий терапевтический эффект дает применение лазерной и магнитно-лазерной терапии с использованием аппаратов «Узор», «Оптодан» и др. Для профилактики перехода острого серозного в гнойный лимфаденит ряд авторов рекомендуют своевременно госпитализировать детей в специализированные стационары без проведения антибактериальной терапии в амбулаторных условиях [Нурманганов. 1989, Пасевич, 1996]. Острый гнойный (абсцедирующий) лимфаденит Данная форма поражения лимфатического узла связана, в первую очередь, с нерациональным лечением при остром серозном лимфадените, затем — с неблагоприятным преморбидным фоном (переохлаждение, стрессы, предшествующие перенесенные тяжелые заболевания, иммунная несостоятельность и т.д.). В области лимфатического узла появляются сильные, иногда пульсирующие боли, температура повышается до 38 °С и выше, возникают вялость, апатия, нарушаются сон, аппетит. Общее состояние больных чаще удовлетворительное, но нередко и средней тяжести. Симптомы интоксикации более выражены у детей младшей и средней возрастных групп. Местно заболевание характеризуется выраженным отеком, часто — гиперемией и напряжением кожи. Два последних симптома связаны с локализацией пораженного узла и при глубоком его расположении не выявляются. То же касается флюктуации: она достаточно легко определяется у поверхностно расположенных узлов и не выявляется при глубоком расположении узлов в тканях (позадичелюстная, шейная, околоушная области и т.д.). В этих случаях дополнительными методами диагностики служит пункция пораженного узла, которую производят иглой с широким диаметром. Достаточно достоверная информация может быть получена при тепловизионном исследовании, ультразвуковом сканировании. Показатели крови примерно у половины больных не претерпевают существенных изменений, у остальных отмечают незначительный лейкоцитоз, увеличение СОЭ. Лечение больных с абсцедирующими лимфаденитами начинают с вскрытия гнойного очага с дренированием и устранением первичного очага инфекции. Операцию проводят под общим обезболиванием. Больным данной группы необходимо антибактери-
альное лечение антибиотики, сульфаниламидные и нитрофурановые препараты, метронидазол. Для обработки и длительного воздействия на рану используют 0,02 % раствор хлоргексидина, эктерицид, 1 % раствор диоксидина, димексид, протеолитические ферменты, после прекращения отделяемого из раны — мазь Вишневского, винилин, полимерол. Ряд авторов предлагают наложение первичных и первично-отсроченных швов. По их мнению, это сокращает сроки заживления, обеспечивает лучший функциональный и косметический эффект, значительно снижает опасность внутригоспиталь-ного инфицирования. Показания к наложению первичных и первично-отсроченных швов расширяются с использованием лазерного излучения [Кузин и др., 1990, Гостищев и др., 1986, Полякова, 1988, Пасевич, 1996]. Средние сроки пребывания больных с гнойными лимфаденитами в стационаре — 6—8 сут. Воспалительный инфильтрат Для обозначения подобных форм воспалительных заболеваний многие авторы пользуются противоречивыми по значению терминами «начинающаяся флегмона» «флегмона в стадии инфильтрации» или вообще опускают описание указанных форм заболевания. В то же время отмечается, что формы одонтогеннои инфекции с признаками серозного воспаления околочелюстных мягких тканей встречаются часто и в большинстве случаев хорошо поддаются лечению. При своевременно начатой рациональной терапии удается предупредить развитие флегмон и абсцессов. И это обосновано с биологических позиций. Подавляющее большинство воспалительных процессов должно заканчиваться и подвергаться инволюции на стадии припухлости или воспалительного инфильтрата. Вариант с дальнейшим их развитием и образованием абсцессов, флегмон — это катастрофа, гибель тканей, т.е. части организма, а при распространении гнойного процесса на несколько областей, сепсисе — нередко и смерть. Поэтому, на наш взгляд, воспалительный инфильтрат является самой частой, самой «целесообразной» и био-
логически обоснованной формой воспаления. По сути, мы часто видим воспалительные инфильтраты в околочелюстных тканях, особенно у детей, при пульпитах, периодонтитах, расценивая их как реактивные проявления этих процессов (рис. 54, вклейка). Вариантом воспалительного инфильтрата являются периаденит, серозный периостит. Самым существенным для врача в оценке и классификации этих процессов (постановке диагноза) являются распознавание негнойной стадии воспаления и соответствующая тактика лечения. Воспалительные инфильтраты составляют многообразную по этиологическому фактору группу. Проведенные исследования показали, что у 37 % больных был травматический генез заболевания, у 23 % причиной служила одонтогенная инфекция; в остальных случаях инфильтраты возникали после различных инфекционных процессов. Эта форма воспаления отмечается с одинаковой частотой во всех возрастных группах [Рогинский и др.,1984]. Воспалительные инфильтраты возникают как за счет контактного распространения инфекции (per continuitatum), так и лимфогенного пути при поражении лимфатического узла с дальнейшей инфильтрацией тканей. Инфильтрат обычно развивается в течение нескольких дней. Температура у больных бывает нормальной и субфебрильной. В области поражения возникают припухлость и уплотнение тканей с относительно четкими контурами и распространением на одну или несколько анатомических областей. Пальпация безболезненная или слабо болезненная. Флюктуация не определяется. Кожные покровы в области очага поражения обычной окраски или слегка гиперемированы, несколько напряжены. Имеет место поражение всех мягких тканей данной области — кожи, слизистой оболочки, подкожно-жировой и мышечной ткани, нередко нескольких фасций с включением в инфильтрат лимфатических узлов. Именно поэтому мы отдаем предпочтение термину «воспалительный инфильтрат» перед термином «целлюлит», которым также обозначают подобные поражения. Инфильтрат может разрешаться в гнойные формы воспаления — абсцессы и флегмоны и в этих случаях его следует рассматривать как предстадию гнойного воспаления, которую не удалось купировать.
|
||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-12-30; просмотров: 156; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.116.36.192 (0.082 с.) |